Обследование: Подъязычный нерв (Nervus hypoglossus)
Исследование состояние подъязычного нерва при врачебном осмотре предполагает оценку положения...
Специалистам / Практика / Практика (статья)
 НеврологияКома обусловлена глубоким расстройством сознания, при котором у больного сохраняются некоторые рефлекторные реакции на внешние раздражители. Причиной возникновения комы может быть массивное поражение одного или обоих полушарий головного мозга, а также поражение ствола головного мозга.
НеврологияКома обусловлена глубоким расстройством сознания, при котором у больного сохраняются некоторые рефлекторные реакции на внешние раздражители. Причиной возникновения комы может быть массивное поражение одного или обоих полушарий головного мозга, а также поражение ствола головного мозга.
Основной механизм развития комы – нарушение функции активации ретикулярной формации. То есть, объемные процессы одного полушария головного мозга вызывают нарушение сознания за счет внедрения мозговой ткани в вырезку намета мозжечка и вторичной компрессии ствола головного мозга. Тенториальные вклинения делят на два вида:
Синдром вклинения крючка характеризуется односторонним мидриазом (mydriasis – расширение зрачка; нарушение функции глазодвигательного нерва; см статью «Обследование: III, IV и VI пар черепно-мозговых нервов»), контралатеральной гемиплегией (сдавление противоположной ножки мозга), развивается альтернирующий синдром Вебера (вентральный мезэнцефальный синдром, обусловленный множественными кровоизлияниями в зоне парамедиальных ветвей основной артерии).
Пациенты в бессознательном состоянии требуют тщательного обследования. Часто причина комы очевидна. Однако при обследовании врач должен оценивать окружающую пациента обстановку, обязательно опросить родственников больного, обращать внимание на положение тела. Также проводят целенаправленный поиск признаков травмы, следов от инъекций, пурпур (purpura при геморрагическом диатезе), симптомов инфекционных патологий. Такого рода обследование проводят параллельно с неотложными лечебными мероприятиями.
|
|
Таким образом, обследование пациента бес сознания требует тщательного осмотра головы и шеи с целью выявления признаков возможной травмы. Затем врач осторожно пальпирует длинные кости, чтобы исключить переломы.
Симптом Бэттла (изменение окраски кожи вследствие кровоизлияния под кожу (экхимоз) в области сосцевидного отростка височной кости (с одной или обеих сторон) или вокруг глаз) обладает важным диагностическим значением – свидетельствует о переломе костей основания черепа.
При осмотре наружных слуховых проходов, полости носа и рта нужно обращать внимание на наличие крови и ликвора (спинномозговой или цереброспинальной жидкости – прозрачная жидкость с положительной реакцией на глюкозу; повышение уровня глюкозы в ликворе свидетельствует о проницаемости гематоэнцефалического барьера при черепно-мозговых травмах, а также ишемических и геморрагических инсультах).
Истечение ликвора является признаком тяжелого перелома костей черепа.
Затем врач проводит обследование функции сердечно-сосудистой системы, в том числе крупных сосудов, артериального давления, а также на предмет шумов в сердце и нарушения сердечного ритма (см статьи «Кардиология: Осмотр Области Сердца», «Кардиология: Оценка Общего Осмотра», «Кардиология: Оценка Пульса», «Кардиология: Оценка Уровня Артериального Давления», «Кардиология: Оценка Пальпации Сердца», «Аускультации Сердца», «Кардиология: Оценка Периферических Сосудов»). В подобных ситуациях снижение пульса и гипотензия могут быть симптомами болевого или кардиогенного шока.
Оценка функции дыхания подразумевает исследование ритма и частоты дыхания (также см статьи «Пальпация Грудной Клетки» и «Аускультация Легких»). Отметим, что бочкообразная грудная клетка может быть симптомом дыхательной недостаточности.
Запах изо рта в некоторых случаях может облегчить выяснение причины нарушения сознания (например, кома при сахарном диабете, алкогольное опьянение и др). Но врач должен помнить, что коматозное состояние может быть обусловлено несколькими причинами (например, тяжелая черепно-мозговая травма может быть получена в состоянии глубокого алкогольного опьянения).
Пальпация живота (см статью «Оценка Пальпации и Перкуссии Живота») позволяет выявить симптомы хронической патологии печени (также врач должен обращать внимания на другие признаки печеночных заболеваний – сосудистые звездочки, печеночные ладони и др).
ВАЖНО!!! Гепатомегалия может сопровождаться кровотечением из расширенных вен пищевода и быть причиной печеночной комы.
Описывая сферу сознания, врач не ограничивается констатацией коматозного состояния, а детально описывает состояние пациента, в том числе и его реакции на внешние раздражители. Функция коры головного мозга оценивается по реакциям на внешние стимулы (для этого исследования принято использовать шкалу комы Глазго (GCS – The Glasgow Coma Scale). Шкала Глазго ориентирована на три опосредуемых функции коры головного мозга:
В процессе мониторинга за состоянием пациента врач выставляет соответствующие баллы, на основании которых можно определять прогноз. Например, после остановки сердца пациент находится вторые сутки в бессознательном состоянии, по шкале Глазго функциональная оценка коры головного мозга составляет 10 баллов из максимальных 15; таким образом, шансы на выживание и восстановление функций головного мозга достаточно высокие.
|
Реакция пациента |
Баллы |
|
Открывание глаз (E – Eye response) |
|
|
Спонтанное |
E = 4 |
|
На речь (на вербальный стимул) |
E = 3 |
|
На боль |
E = 2 |
|
Не отрывает глаза |
E = 1 |
|
Речевые реакции (V – Verbal response) |
|
|
Участие в беседе (пациент ориентирован, на вопросы отвечает быстро и правильно) |
V = 5 |
|
Спутанная речь (пациент дезориентирован) |
V = 4 |
|
Бессмысленная речь (ответ не соответствует смыслу заданного вопроса – «словесная окрошка») |
V = 3 |
|
Нечленораздельные звуки |
V = 2 |
|
Отсутствие речи |
V = 1 |
|
Двигательные реакции (M – Motor response) |
|
|
Выполнение движение (по команде) |
M = 6 |
|
Защита области раздражения (целенаправленное движение, отталкивание) |
M = 5 |
|
Отдергивание конечности при болевом раздражении |
M = 4 |
|
Патологическое сгибание конечности при болевом раздражении |
M = 3 |
|
Патологическое разгибание конечности при болевом раздражении |
M = 2 |
|
Отсутствие реакции (движений) |
M = 1 |
|
Сумма баллов (E + V + M)
|
|
|
Основная цель неврологического обследования пациента в коматозном состоянии – оценка состояния ствола головного мозга (отметим, что при коме функция коры головного мозга нарушена). Исследование состояния каждого отдела ствола головного мозга проводится путем оценки как минимум одного неврологического рефлекса (см статью «Неврологическое обследование двигательной системы»). Функция зрительного бугра (таламуса) исследуется путем оценки реакции пациента на болевые раздражители (норма – отдергивание конечности) (см статью «Неврология: Обследование чувствительной функции»). Исследование функции среднего мозга проводится путем оценки зрачкового рефлекса (II и III пары черепно-мозговых нервов – см статьи «Обследование: Зрительные Нервы (Nervus Opticus)»). Состояние варолиева моста (pons Varolii) исследуют путем оценки роговичного рефлекса (V пара черепно-мозговых нервов – см статью «Обследование: Тройничный нерв (Nervus Trigeminus)») и окулоцефалического рефлекса (феномен кукольных глаз). Исследование функции продолговатого мозга оценивается гораздо проще – оценивается совокупность работы сердца и процесса дыхания.
При условии функционального и анатомического сохранения всех четырех отделов ствола, ставят диагноз «кортикальная кома» (или «токсико-метаболическая кома»); в случае поражения одного и более отделов ствола – «стволовая кома» (при стволовой коме происходит вторичное нарушение функции коры) (рисунок 1).
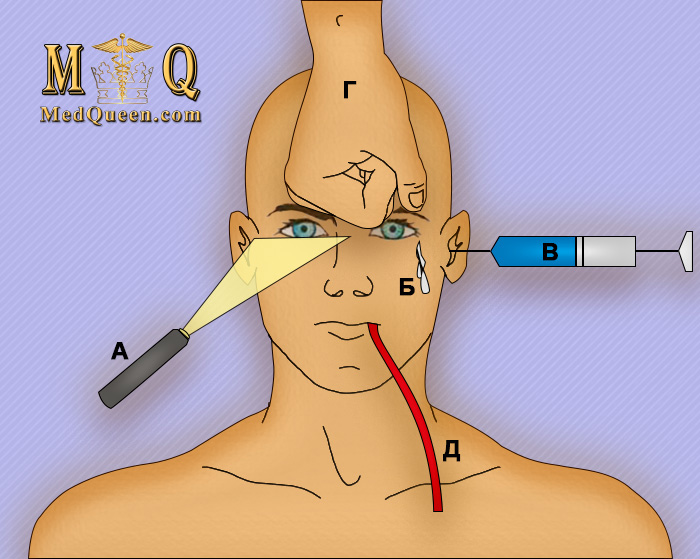
Рисунок 1. Стволовые рефлексы. А – реакция зрачков на свет; Б – роговичный рефлекс; В – вестибулоокулярный рефлекс; Г – болевое раздражение надпереносья; Д – кашлевой рефлекс
В случае раздражения (воспаления) мягкой мозговой оболочки у пациента отмечаются следующие симптомы (рисунок 2) (в состоянии глубокой комы эти симптомы могут исчезать):
1) Верхний симптом Брудзинского – при пассивном сгибании шеи у больного отмечается сгибание ног;
2) Лобковый (средний) симптом Брудзинского – при давлении на лобок отмечается сгибание ног в коленных и тазобедренных суставах;
3) Нижний симптом Брудзинского – при проверке симптома Кернига на одной ноге, другая нога сгибается в коленном и тазобедренном суставах, подтягиваясь к животу;
4) Щечный симптом Брудзинского – при давлении на щеку ниже уровня скуловой дуги происходит рефлекторное поднятие плечей и сгибание рук в локтевых суставах
ВАЖНО!!! В случае выявления ригидности шейной мускулатуры, симптомов Кернига и Брудзинского пациенту необходимо провести тщательную диагностику субарахноидального кровоизлияния (САК) и менингита (нужно проводить спинномозговую пункцию)!!!
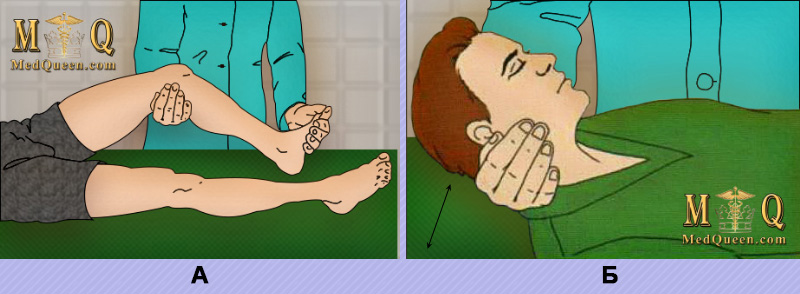
Рисунок 2. Симптом Кернига (А). Ригидность мышц шеи (Б)
Осмотр зрачков проводят с целью определения их размеров и на предмет асимметрии. Также исследуется прямая реакция зрачков на свет (рисунок 3).
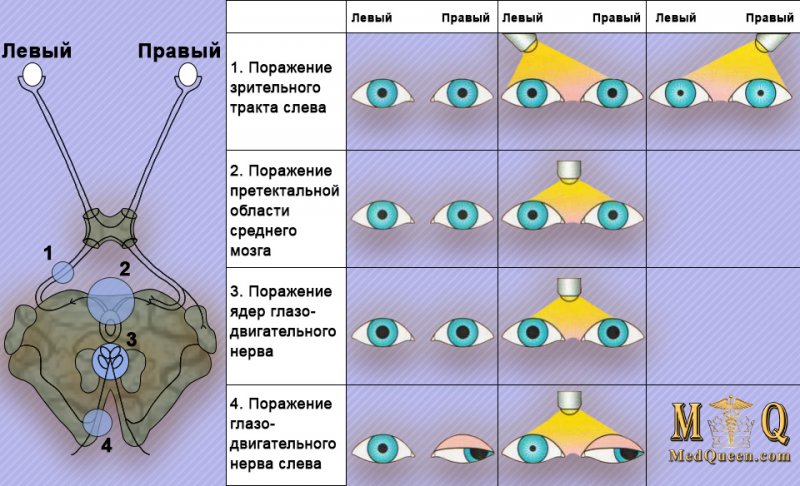 Реакция зрачков на свет при повреждениях головного мозга
Реакция зрачков на свет при повреждениях головного мозга
Рисунок 3. Реакция зрачков на свет при повреждениях головного мозга
Полное отсутствие реакции зрачков на свет обусловлено патологией претектальной (предкрышечной) области среднего мозга. У таких больных зрачки средних размеров; при этом сохраняется симпатическая иннервация глаз – отмечаются зрачково-кожный или цилиоспинальный (pupillary-skin reflex) рефлексы (при раздражении кожи в области шеи зрачок расширяется). Поражение зрительных трактов характеризуется отсутствием реакции зрачков на свет со стороны «слепых» половин сетчатки (гомонимная гемианопсия). Патология ядер глазодвигательного нерва вызывает незначительную асимметрию зрачков, отсутствует реакция зрачков на какие-либо раздражители – полная офтальмоплегия (паралич глазных мышц). При поражении глазодвигательного нерва у больного отмечаются характерное наружное отклонение одного глазного яблока (расходящееся косоглазие), расширение зрачка (мидриаз) с отсутствием реакции на свет, птоз верхнего века. При поражении моста отмечается сужение зрачков (размер со спичечную головку) с сохранением реакции на свет (аналогичная реакция может возникать при передозировке наркотиков).
Метаболическая кома характеризуется сужением зрачков с сохранением реакции зрачков на свет (лучше определять через увеличительное стекло). Отметим, что в данном случае реакция зрачков на свет сохраняется вплоть до терминальной стадии комы. Роговичные рефлексы и феномен «кукольных глаз» отсутствуют – диссоциация стволовых рефлексов.
Статистические данные показывают, что суженные реактивные зрачки свидетельствуют о метаболической коме.
Врач должен помнить, что изменение размеров и реакции зрачков на раздражения могут быть обусловлены применением некоторых лекарственных препаратов. Так, расширение зрачков происходит при приеме, например, амфетаминов, трициклических антидепрессантов, атропина, а сужение зрачков (размер со спичечную головку) с сохранением реакции на свет – при передозировке наркотиков.
При осмотре больного в коматозном состоянии врач должен обращать внимание на спонтанные движения глаз. У многих пациентов в этом состоянии отмечаются «плавающие» движения глаз (из стороны в сторону). Такие движения, как правило, имеют содружественный характер. Также может отмечаться центральное положение зрачков. Отклонение обоих или одного глазного яблока (при условии, что у данного пациента нет косоглазия) является признаком нарушения глазодвигательной функции (см статью «Черепно-Мозговые Нервы. Общие сведения»).
Потом проводится оценка рефлекторных движений глаз – врач приподнимает веки пациента и быстро поворачивает его голову в сторону, а потом вверх. При этом врач должен быть уверен отсутствии повреждений шейного отдела позвоночника. Сохранность рефлекторных движений глаз характеризуется перемещением глазных яблок в противоположном движениям направлении – сохранность направления взгляда относительно внешних ориентиров, положительный феномен «кукольных глаз».
Калорическая (температурная) стимуляция является более мощным стимулом для рефлекторного движения глаз. При сохранении функции ствола мозга вливание холодной воды (объемом 30-40 мл) в одно ухо вызывает тоническое отклонение глаз в сторону раздражение – тоническая конъюгация (например, при вливании жидкости в правое ухо, отмечается движение глаз вправо).
Угнетение функции ствола головного мозга характеризуется отсутствием вестибуло-окулярного рефлекса.
У пациентов в бессознательном состоянии редко обнаруживается нистагм. Иногда могут наблюдаться разнотипные вертикальные движения глазных яблок (как правило, отмечаются быстрые движения глаз вверх или вниз с последующим медленным возвращением в исходное, среднее положение – так называемы «поплавковые» движения глаз (обратный или прямой «боббинг»).
При стволовых или лобных повреждениях возникает устойчивое горизонтальное отклонение глаз. При поражении ствола головного мозга ниже перекреста надъядерных путей, которые обеспечивают горизонтальные движения, наблюдается отклонение глаз в сторону сопутствующего гемипареза. Лобное поражение вызывает горизонтальное отклонение глаз в сторону, противоположную гемиплегии – «глаза смотрят на очаг». Парез вертикального взора вверх наблюдается на ранних стадиях центрального тенториального вклинения.
Оценка двигательной функции у пациентов в бессознательном состоянии проводится путем наблюдения за его позой, а также исследования реакции на болевое раздражение в области надпереносья, грудины, ахиллова сухожилия ил ногтевого ложа. Нужно проверить двигательные реакции с обеих сторон, так как одностороннее отсутствие реакции указывает на повреждение пирамидного пути. В норме реакция на боль проявляется отдергиванием конечности.
Патологические реакции на боль бывают:
Также, в качестве патологической реакции следует отметить общую гипотонию.
Уточнить локализацию патологического процесса у больных в бессознательном состоянии можно с помощью разных дыхательных паттернов. Например, при двустороннем поражении полушарий головного мозга и метаболической коме часто определяется дыхание Чейн-Стокса (периодическое дыхание; декортикация), сопровождающееся периодами затухания и нарастания дыхательных движений, а также короткими периодами апноэ (рисунок 4).

Рисунок 4. Дыхательные паттерны
Частое и глубокое дыхание возникает при центральной нейрогенной гипервентилации (децеребрация), обусловленной, как правило, повреждением покрышки ствола головного мозга на границе моста и ствола. При апнейстическом дыхании (чаще всего обусловленное инфарктом моста головного мозга) у больного на пике вдоха отмечаются периоды апноэ.
Атаксическое или агональное дыхание, переходящее в апноэ, обусловлено поражением дыхательного центра в области продолговатого мозга, характеризуется хаотичным по глубине и частоте дыханием.
Клинические аспекты неврологического обследования пациентов в коматозном состоянии рассмотрены в статье "Кома: Клинические аспекты неврологического обследования".
Исследование состояние подъязычного нерва при врачебном осмотре предполагает оценку положения...
Процесс оценки функции блуждающего нерва врачом при осмотре пациента в большинстве случаев...
Из-за перекрестной иннервации нельзя провести оценку двигательной функции языкоглоточного...
Оценка состояния тройничного нерва подразумевает проведения обследования путем проверки...
При патологии данной группы нервов у больных возникает птоз – опущение века. В этом...
анализы, БАД, биологическая медицина, витамины, гастроэнтерология, гигиена, гинекология, гомеопатия, дерматология, диагностика, диетология, заболевания, иммунология, инфекционные заболевания, инфекция, исследования, кардиология, кожа, косметика, красота, лекарственные растения, лечение, лицо, неврология, обследование, оздоровление, онкология, ортопедия, педиатрия, питание, пищеварительная система, поведение, похудение, препараты, продукты, профилактика, процедура, психология, пульмонология, рак, реабилитация, сердечно-сосудистая система, ССС, тело, терапия, травматология, уход, фитотерапия, хирургия, эндокринология
Показать все теги

Комменатрии к новости