Обследование: Тройничный нерв (Nervus Trigeminus)
Оценка состояния тройничного нерва подразумевает проведения обследования путем проверки...
Специалистам / Практика / Практика (статья)
 НеврологияЕсли пациент предъявляет жалобы на мышечную слабость, необходимо выяснить условия ее возникновения, распространенность и продолжительность. Также важно определить характер слабости (постоянный или перемежающийся), связана ли она с нарушениями чувствительности и другие причины.
НеврологияЕсли пациент предъявляет жалобы на мышечную слабость, необходимо выяснить условия ее возникновения, распространенность и продолжительность. Также важно определить характер слабости (постоянный или перемежающийся), связана ли она с нарушениями чувствительности и другие причины.
Принципы обследования мышц описаны в статьях «Общие принципы обследования суставов и мышц», «Клиническая оценка: Мышечная слабость и Нарушение походки» и «Опорно-Двигательная Система: Частная Диагностика» (в этих статьях описаны варианты мышечной слабости и диагностическое значение возникшей симптоматики).
Сразу нужно отметить, что у лиц пожилого возраста часто развивается гипотрофия скелетной мускулатуры, однако она не сочетается с мышечной слабостью. Во время осмотра врач должен определить состояние мускулатуры, в том числе мышц спины и нижних конечностей (икроножные, бедренные, ягодичные). При подозрении на локальную гипотрофию мышц конечности следует измерить ее окружность с помощью сантиметровой ленты и сравнить полученное значение со значением, полученного при симметричном измерении другой конечности (при этом нужно учитывать, что показатель окружность доминирующей конечности может незначительно превышать показатель контралатеральной конечности примерно на 1 см).
Общая потеря мышечной массы (более 10 кг за 6 месяцев) часто обусловлена не неврологической патологией, а серьезными инфекционными заболеваниями (в том числе и хроническими), нарушением питания и онкологическими патологиями. Локальная мышечная гипотрофия в большинстве случаев обусловлена патологией сустава (вследствие травмы или воспаления) и иммобилизацией.
Неврологические патологии вызывают атрофию мышц, которые ограничены зоной иннервации нервного корешка или нерва. Во время исследования состояния мускулатуры следует обратить внимание на спонтанные сокращения. Фасцикуляции связаны со спонтанными сокращениями пучков мышечных волокон, которые относятся к одной моторной единице. Фибрилляции (сокращения отдельных мышечных волокон), в отличие от фасцикуляции, можно фиксировать только путем проведения электромиографии.
Степень проявления фасцикуляции зависит от размера моторной единицы (например, на мышцах кисти они еле заметные, а на бедре – более грубые). Как правило, они проявляются в виде коротких пароксизмов (приступов). В области фасцикуляции может отмечаться гипертрофия мускулатуры, которая хорошо заметна. При этом следует дифференцировать мышечную гипертрофию с псевдогипертрофией, которая характеризуется инфильтрацией соединительной и жировой ткани, а сила мышц снижена. Пальпаторное исследование мышц не представляет особой диагностической ценности, однако при фиброзе и ишемии плотность мышц незначительно повышается, а при миозите (воспалении мышц) появляется болезненность.
Оценка мышечного тонуса требует от врача определенных навыков. При этом пациент должен находиться в комфортных условиях и быть достаточно расслабленным. Нужно обращать внимание на положение рук и ног (их положение отражает распределение тонуса между мышцами-сгибателями и мышцами-разгибателями). Тонус скелетной мускулатуры легче всего исследовать путем сопротивления пассивным движениям. Также оценивается легкость движений в суставах (запястье, локтевом, коленном) (супинация-пронация) путем их выполнения с разной скоростью (спастичность характеризуется повышением мышечного сопротивления при быстрых повторных движениях).
Феномен «складного ножа» диагностируют следующим образом: пациент находится в положении лежа на спине; врач, удерживая одной рукой стопу выпрямленной ноги пациента, другой ругой выполняет короткий несильный удар в область подколенной ямки. Во время выполнения этих действий на начальной фазе врач чувствует сопротивление пассивному движению, потом сопротивление движению снижается. В случае патологии возникает неравномерно высокий тонус разных мышечных групп. При этом в руках тонус повышен в мышцах-сгибателях, в ногах – в четырехглавой мышце (разгибателях) (типичная картина для позы Вернике-Манна). Повреждения спинного мозга характеризуются вариабельностью степени гипертонуса мышц, а при поражении верхнего нейрона степень гипертонуса, как правило, не меняется.
Отметим, что патологии спинного мозга активируют афференты защитного сгибательного рефлекса, которые могут быть настолько выражены, что даже при незначительной стимуляции стоп происходит рефлекторное сгибание конечности в коленном и бедренном суставах. Длительная спастичность в последствии приводит к развитию контрактуры (нарушение подвижности сустава). А устойчивый гипертонус мышц-сгибателей стопы может привести к укорочению ахиллова сухожилия.
Ригидность характеризуется повышением тонуса мускулатуры, равномерно распространяющегося на разные мышечные группы (может быть односторонним и обнаруживаться при оценке движения в суставе). При ригидности мускулатуры сопротивление движению отмечается на протяжение всей амплитуды (в норме сопротивление нарастает в фазах максимального сокращении мышц). В случае сомнения наличия гипертонуса, пациента просят крепко сжать кулак на здоровой руке или зубы (в этом случае происходит усиление ригидности).
Иногда в пораженной конечности могут отмечаться толчкообразные (толчкообразные) движения – феномен Негро или феномен «зубчатого колеса». Задержка или непроизвольное сопротивление движению конечностей отмечается у пациентов, страдающих патологией лобных долей или находящихся в бессознательном состоянии. Феномен «совместного движения» обусловлен внезапным снижением тонуса мускулатуры конечностей и характеризуется легким выполнением пассивного движения.
На практике обнаружить снижение тонуса мускулатуры по клиническим признакам достаточно трудно. При снижении тонуса пассивные движения в суставах выполняются с меньшим (в сравнении с нормой) сопротивлением, увеличивается объем движения (например, симптом Оршанского – чрезмерное разгибание конечности в коленном суставе). Гипотония часто обусловлена патологией мозжечка и нижних мотонейронов.
|
Подозревать мышечную слабость можно при недостатке спонтанных движений (выявляется при общем осмотре или беседе с пациентом; см статьи «Сбор Анамнеза и Беседа с Пациентом» и «Общий Осмотр Пациента»). При этом врач должен помнить, что при некоторых патологиях (например, при болезни Паркинсона) некоторые движения могут быть ограничены по другим причинам (синкинезии). В клинической практике мышечная сила оценивается по 6-балльной шкале (рисунок 1).
Рисунок 1. Оценка силы бицепса (двуглавой мышцы) плеча (шкала Британского Медицинского Исследовательского Совета
Если мышечная сила равна 4 баллам – это легкий парез, 3 балла – умеренный парез, 1-2 балла – глубокий парез (фактически – паралич). Кроме этого, при исследовании врач должен учитывать возраст пациента и степень физического развития. В некоторых случаях эту шкалу дополняют знаками «+» или «-» (например, 5-, 4+ и т.д.). (Более подробно методики оценки силы описаны в статьях «Общие принципы обследования суставов и мышц», «Клиническая оценка: Мышечная слабость и Нарушение походки» и «Опорно-Двигательная Система: Частная Диагностика».
|
Заподозрить неврологические расстройства можно с помощью некоторых скрининговых исследований. Для оценки функции мускулатуры верхних конечностей пациента просят пожать плечами. Явное отставание плеча (со стороны поражения) свидетельствует о ранних пирамидных нарушениях (выше уровня C2) или об одностороннем паркинсонизме (рисунок 2).
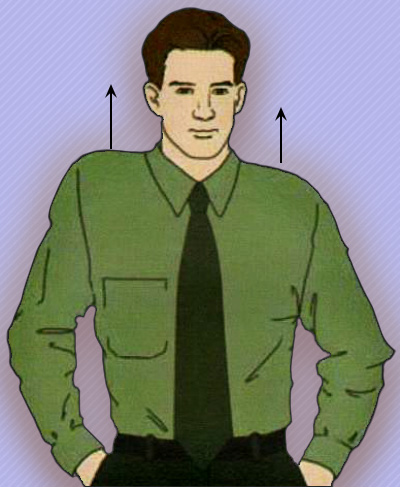
Рисунок 2. Отставание левого плеча при патологии пирамидного пути
Следующий этап обследования – оценка силы дельтовидных мышц (musculus deltoideus), бицепса (musculus biceps brachii) и трицепса (musculus triceps brachii), а также мышц кистей. Оценка силы мышц на нижних конечностях оценивается путем сгибания-разгибания в бедренном, коленном и голеностопном суставах.
При оценке может отмечаться непостоянная сила мышц, в этом случае врач должен принимать во внимание степень утомляемости мускулатуры: пациент отводит руку на 90° и оказывает сопротивление врачу, который пытается опустить руку, оценивая силу сопротивления. Потом пациент на протяжении 1 минуты должен удерживать руку в этом положении (90°), после чего повторно оценивается сила отводящих мышц. Оценка утомляемости мышц на ногах проводят при оценке сгибания конечности в бедренном суставе по тому же принципу, что и на руках.
Непостоянство силы скелетной мускулатуры также может возникать при функциональных расстройствах.
Миотонический феномен (миотонический тип нарушения движений) характеризуется нарушением процесса расслабления (релаксации) скелетной мускулатуры после быстрого сокращения. Чтобы определить наличие этого нарушения, врач просит пациента пожать руку; при миотонии пациенту после рукопожатия трудно разжать пальцы.
При перкуторной миотонии у пациента в области сокращенных мышц после перкуссии могут возникать характерные ямки (врач наносит легкие удары неврологическим молоточком в области языка или тенара (возвышения большого пальца кисти).
Простая рефлекторная дуга состоит из афферентов, центральных нейронов, моторных нейронов и эфферентов, которые последовательно активируются при рефлексе. Исследование рефлексов позволяет оценить целостность рефлекторной дуги и выраженность супраспинальных влияний на нее. Важность последовательной диагностики рефлексов заключается в том, что рефлекторные дуги пролегают через разные сегменты спинного мозга. Разного рода изменения рефлексов могут указывать на очаг патологии. Рефлексы оценивают по 5-балльной шкале. У здоровых людей рефлексы варьируют (у одних могут наблюдаться оживленные рефлексы, но без признаков клонуса; у других, наоборот, – вялые рефлексы, но с обязательным сохранением ахиллова рефлекса, что дает возможность исключить нейропатию, как причину гипорефлексии).
|
4+ |
Резкое повышение рефлекса. Рефлекс сопровождается клонусом |
|
3+ |
Незначительно повышение рефлекса (может быть симптомом заболевания) |
|
2+ |
Нормальный рефлекс |
|
1+ |
Незначительное снижение рефлекса (возможет вариант нормы) |
|
0 |
Отсутствие рефлекса |
К рефлексам верхних конечностей относят:
В скобках указаны нервные корешки, которые задействованы в рефлексах.
Рефлекс сухожилия двуглавой мышцы (уровень C5): рука пациента обнажена и расслаблена. Врач размещает свои большой и указательный пальцы на сухожилие бицепса и наносит по нему легкий удар неврологическим молоточком (молоточек следует брать за кончик рукояти, выполняя отрывистые и короткие удары (рисунок 3). При перкуссии в норме у пациента рука слегка сгибается в локтевом суставе, а палец врача чувствует смещение сухожилия. В случае отсутствия ответной реакции пациента просят крепко сомкнуть пальцы рук в замок на уровне груди (маневр Ендрассика; рисунок 4) или крепко сжать зубы, что позволяет «оживить» рефлекс (феномен усиления, обусловленный активацией действием γ-нейронов на интрафузальные мышечные веретена). После этого исследуется сгибательно-локтевой рефлекс на другой конечности.
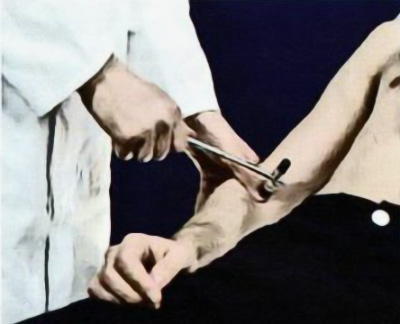
Рисунок 3. Исследование рефлекса сухожилия двуглавой мышцы
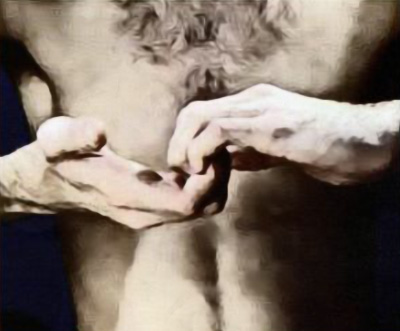
Рисунок 4. Прием Ендрассика
Исследование супинаторного или лучезапястного рефлекса (уровень C6) требует частичного пронирования предплечья пациента. Перкуссия неврологическим молоточком по шиловидному отростку лучевой кости в норме вызывает сгибание конечности в локтевом суставе и пронацию предплечья (рисунок 5), также этот рефлекс часто вызывает сгибание пальцев кисти. Некоторые врачи при исследовании помещают свой палец в точку перкуссии. Иногда на фоне угасания основной реакции отмечается сохранение сокращения пальцев кисти (инверсия) – такой признак часто возникает при шейном спондилезе (в этом случае на фоне угнетения рефлекторной дуги на уровне C5-C6 наблюдается оживление рефлексов на более низком уровне, что обусловлено патологией пирамидального тракта).
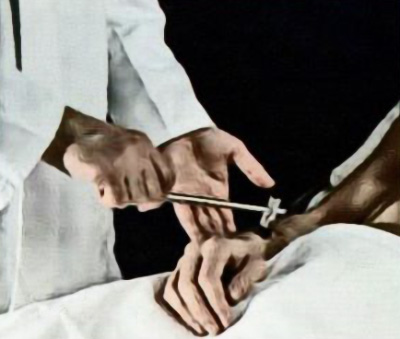
Рисунок 5. Исследование супинаторного рефлекса
Исследование рефлекса сухожилия трехглавой мышцы (уровень C7) в область сухожилия трицепса (на 1-1,5 см выше локтевого отростка локтевой кости) наносят легкий удар неврологическим молоточком (рисунок 6). В норме отмечается сокращение трицепса, что приводит к разгибанию конечности в локтевом суставе. Также проводится исследование разгибательного локтевого рефлекса на противоположной конечности.
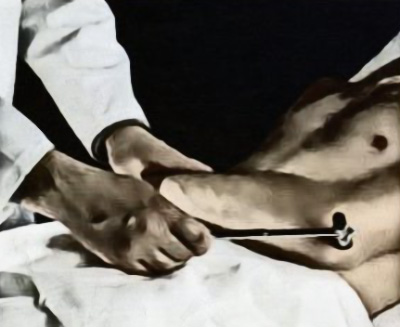
Рисунок 6. Исследование сухожильного рефлекса трехглавой мышцы
Кистевые рефлексы (иннервация на уровне C8) отмечаются, как правило, при патологическом оживлении рефлексов. Исследование проводится путем перкуссии неврологическим молоточком снизу по кончикам III-IV пальцев рук (кисть пациента находится в положении супинации, врач своей рукой слегка придерживает пальцы пациента). положительная реакция характеризуется сгибанием пальцев кисти пациента (рисунок 7).
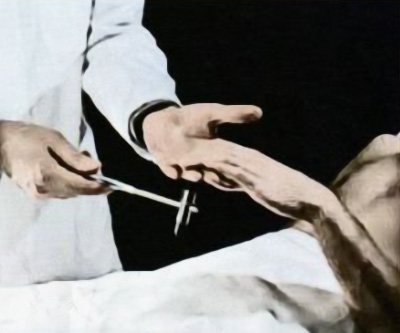
Рисунок 7. Исследование кистевого рефлекса
Исследование коленного рефлекса (уровень L2-L4): врач размещает руку под оба коленных сустава пациента (при этом коленные суставы согнуты под углом 60°) (рисунок 8). При условии достаточной релаксации пациента, без поддержки рукой врача его ноги скользят вниз. Врач совершает легкий удар молоточком по сухожилию четырехглавой мышцы. В норме отмечается разгибание конечности в коленном суставе. Нужно отметить, что часто у здоровых людей коленный рефлекс оказывается вялым, а в случае его повышения возникает клонус надколенной чашечки (один из вариантов гиперрефлексии).
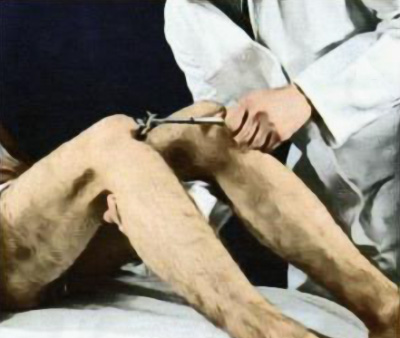
Рисунок 8. Исследование коленного рефлекса
Чтобы вызвать клонус надколенной чашечки, ее врач должен ее охватить I и II пальцами и сделать резкое движение в дистальном направлении (рисунок 9). В этом случае серия быстрых, ритмичных движений надколенной чашечки является поводом заподозрить патологию пирамидного пути.
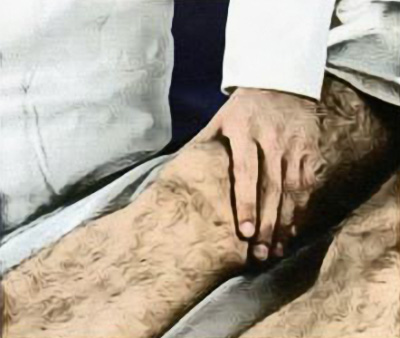
Рисунок 9. Исследование клонуса коленной чашечки
Оценка ахиллова рефлекса (иннервация на уровне S1) проводится следующим образом: нога пациента отводится в сторону, сгибается в коленном и голеностопном суставах и немного ротируется наружу (рисунок 10). В норме при перкуссии по ахилловому (пяточному) сухожилию отмечается подошвенное сгибание стопы и сокращение икроножных мышц. При оживленном рефлексе происходит расширение его рефлексогенной зоны (рефлекс возникает при перкуссии пятки), определяется клонус стопы. В этом случае выполняют резкое сгибание стопы и ее удержание в этом положении (рисунок 11). Отметим, что у здоровых людей допускается выполнение 3-4 непроизвольных движений, но если у пациента отмечается большее их количество – это патологический симптом.
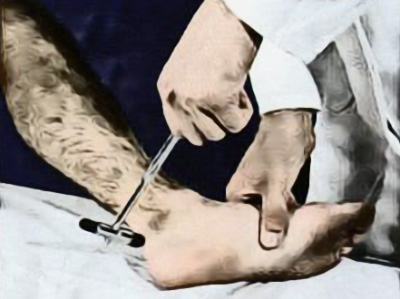
Рисунок 10. Исследование ахиллова рефлекса
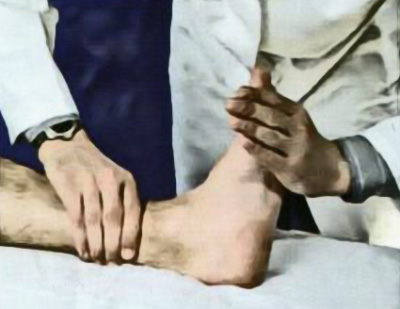
Рисунок 11. Исследование клонуса стопы
Брюшные рефлексы (иннервация на уровне T8-T12) у большинства людей с возрастом угасают. Также их трудно вызвать у лиц, страдающих ожирением, а также женщин, которые много рожали. Брюшные рефлексы по сути представляют собой поверхностные кожные рефлексы, возникающие при штриховом раздражении кожи в области живота посредством рукоятки неврологического молоточка, шпателя или другого подобного предмета. Раздражение вызывают в области четырех квадрантов живота – параллельно реберным дугам, в области пупка и параллельно паховой складки (рисунок 12). При исследовании в норме определяется сокращение мускулатуры передней брюшной стенки со стороны раздражения.
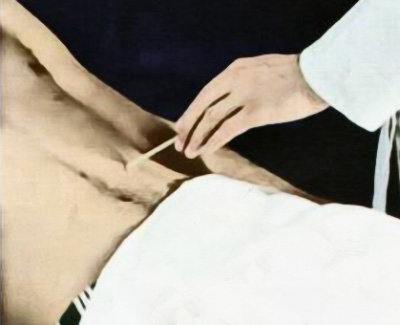
Рисунок 12. Исследование брюшного рефлекса
Кремастерный (или яичковый) рефлекс (кремастера рефлекс; иннервация на уровне L1-L2) исследуется путем штрихового раздражения кожи в области внутренней поверхности бедер. При этом в норме отмечается подтягивание (поднятие) яичка.
Подошвенный рефлекс (иннервация на уровне L5-S1) исследуется путем штрихового раздражения кожи в области наружного края подошвы (рисунок 13). В норме у пациента отмечается подошвенное сгибание пальцев стопы (в том числе и большого пальца ноги). При патологии пирамидального тракта палец стопы, наоборот, разгибается – патологический рефлекс Бабинского или патологический стопный разгибательный рефлекс). Отметим, что у здоровых людей также может отмечаться реакция разгибания при раздражении кожи непосредственно большого пальца, а также у новорожденных (обусловлено более обширной зоной раздражения). Такая реакция возникает как защитный рефлекс сокращения – отдергивание конечности. По мере развития прямохождения человека, нисходящие пути (в том числе и пирамидный тракт) подавили эту реакцию (исключение – если происходит непосредственное раздражение кожи в области большого пальца ноги). При патологии нисходящих путей (в том числе и кортикоспинальных путей), это торможение снимается, что обуславливает развитие патологической реакции.
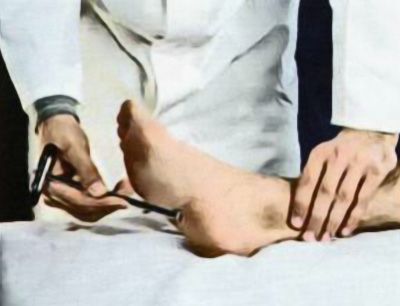
Рисунок 13. Исследование подошвенного рефлекса
Некоторые патологии спинного мозга, при которых реакция отдергивания полностью разблокирована, любые раздражение ноги и подошвы вызывает сгибание конечности в бедренном, коленном и голеностопных суставах. Также рефлекс отдергивания отсутствует при иммобилизации большого пальца ноги или в случае нарушений чувствительности кожи в зоне S1. Результаты обследования врач фиксирует, применяя специальные символы, которыми обозначают сгибание, разгибание и сомнительные результаты.
Анальный рефлекс (иннервация на уровне S4-S5) исследуют путем нанесения легкого укола в области анального отверстия. В норме отмечается сокращение анального сфинктера (тонус сфинктера оценивают кончиком пальца, предварительно введенного в анус).
Оценка состояния тройничного нерва подразумевает проведения обследования путем проверки...
По анатомическому строению межфаланговые и плюснефаланговые суставы стопы похожи на...
Тазобедренный сустав (articulatio coxae) – крупный шарнирный сустав, обладающий большим...
Запястье состоит из восьми костей, которые располагаются в два ряда – дистальный ряд...
Локтевой сустав (articulatio cubiti) представляет собой подвижное блоковое сочленение,...
анализы, БАД, биологическая медицина, витамины, гастроэнтерология, гигиена, гинекология, гомеопатия, дерматология, диагностика, диетология, заболевания, иммунология, инфекционные заболевания, инфекция, исследования, кардиология, кожа, косметика, красота, лекарственные растения, лечение, лицо, неврология, обследование, оздоровление, онкология, ортопедия, педиатрия, питание, пищеварительная система, поведение, похудение, препараты, продукты, профилактика, процедура, психология, пульмонология, рак, реабилитация, сердечно-сосудистая система, ССС, тело, терапия, травматология, уход, фитотерапия, хирургия, эндокринология
Показать все теги

Комменатрии к новости