Военно-полевая хирургия: ОЖОГИ. Часть 2
Подготовка ожоговой раны и ее последующее закрытие являются двумя основными этапами...
Специалистам / Оборудование / Оборудование (статья)
 Лечение ожоговОжоги являются распространенным явлением в боевой обстановке. Огнеметные средства поражения, взрывные волны, возгорание горючих материалов – все это представляет ожоговую опасность. Причинный фактор может быть термическим, химическим, электрическим или связанным с радиацией. Каждый из этих факторов влечет за собой специфические последствия, которые могут потребовать специфических видов медицинской помощи.
Лечение ожоговОжоги являются распространенным явлением в боевой обстановке. Огнеметные средства поражения, взрывные волны, возгорание горючих материалов – все это представляет ожоговую опасность. Причинный фактор может быть термическим, химическим, электрическим или связанным с радиацией. Каждый из этих факторов влечет за собой специфические последствия, которые могут потребовать специфических видов медицинской помощи.
Тяжелое ожоговое поражение является очень болезненным и угрожающим жизни состоянием, требующим выделения чрезвычайно больших ресурсов больницы, а также сил медицинского персонала. Самую непосредственную угрозу жизни несут поврежденные и отечные в результате вдыхания горячего воздуха и дыма дыхательные пути. Самой серьезной угрозой жизни, возникающей вследствие этого, является гиповолемический шок и инфекция, сопровождаемая комплексными патофизиологическими изменениями, продолжающимися после ранения. Все это чревато многими осложнениями, длительным течением болезни и многократными операциями, возникает огромная потребность в оборудовании, материалах и во временных затратах медицинского персонала. Долговременные остаточные явления физического, косметического и психологического характера оказывают глубокое воздействие на моральное состояние пациентов и медицинского персонала. Современные ожоговые центры добились выдающихся результатов в успешном лечении обширных ожогов, но таких учреждений никогда нет в ситуациях ограниченности ресурсов.
Тем не менее принципы лечения ожогов везде одинаковые - сделать максимально возможное в суровых условиях реальности, налагающей свои жесткие ограничения. От хирургов в огромное степени зависит будущая жизнь молодых людей с небольшими, но потенциально увечащими ранами, например, с ожогами обеих кистей рук. Пациенты с ожогами, покрывающими более 40–50% поверхности тела, редко выживают в полевых условиях, и самое большее, что можно для них сделать, – это обеспечить им достаточное количество жидкости для утоления жажды и щедрые дозы обезболивающих средств. В условиях сортировки раненых при массовых людских потерях они будут отнесены к категории IV, то есть им будут проводить только поддерживающее лечение (см статью «Госпитальная сортировка раненых в случае массовых человеческих жертв»).
Поверхностные ожоговые раны болезненны, а глубокие раны нечувствительны.
При ожогах объем повреждения может быть разным: охватывать всю толщину кожного покрова или только ее часть, а в зависимости от глубины ожогов их тяжесть обычно подразделяют на три степени (рисунок 1):
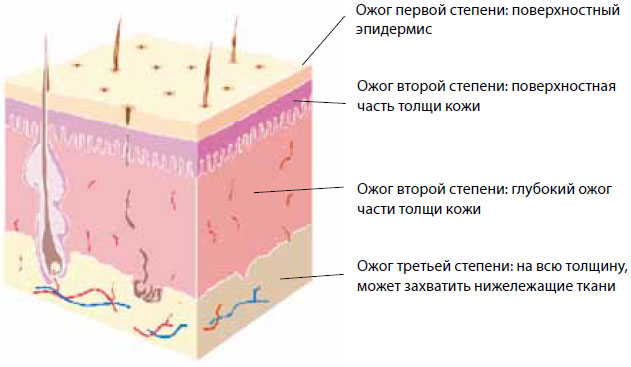
Рисунок 1. Степени глубины ожога
Разные области ожоговой раны имеют разную глубину поражения. По существу, ожог – это объемная ишемическая рана, включающая в себя следующие зоны:
Достаточная жидкостная реанимация позволяет сохранить клетки зоны застоя, но последующая инфекция или высыхание раны могут быстро увеличить зону поражения по площади и глубине.
Наиболее значительным патофизиологическим изменением в результате термического (теплового) повреждения является увеличение капиллярной проницаемости, которая при успешной реанимации возвращается в норму в течение 24–48 часов. Плазма и белки молекулярного веса до 350000 свободно циркулируют между интраваскулярным и экстраваскулярным внеклеточным пространством. Развивается сильное отрицательное интерстициальное давление жидкости, которое создает мощный «подсос» в обожженной ткани. Если поврежденная область очень велика, то эти изменения приобретают масштабный характер и происходит потеря существенного объема жидкости из сосудистого русла.
Потеря особенно заметна в зоне ожоговой раны, что является причиной местного отека, достигающего максимума в пределах от 6 до 12 часов после ожога. Тем не менее, даже если при больших ожогах (> 25–30% общей площади поверхности тела) проводится радикальная реанимация кристаллоидным раствором, все-таки гипопротеинемия вызывает системное расстройство, результатом которого является генерализованный отек неповрежденного кожного покрова и внутренних тканей и, самое главное, отек дыхательного горла, ведущий к обструкции дыхательных путей и абдоминальному синдрому межфасциального пространства.
В результате происходит быстрое повышение гематокрита, которое вместе с полимеризацией части белка плазмы крови приводит к существенному увеличению вязкости крови. Непосредственной опасностью, связанной с секвестрацией жидкостей из экстраваскулярного пространства, является гиповолемический шок, а также, по мере сгущения крови, острый тубулярный некроз и почечная недостаточность. Потеря кожного покрова и его функции регулятора температуры означает, что переохлаждение и вызываемая им коагулопатия является постоянной опасностью.
Термические ожоги, причиняемые пламенем и горячими жидкостями, являются самым распространенным типом. Ожоги пламенем, как правило, глубокие и характеризуются соответствующей клинической картиной, в то время как следы ошпаривания горячей жидкостью могут выглядеть вначале менее тяжелыми. Опытные ожоговые хирурги обычно воздерживаются от прогнозов, прежде чем не осмотрят рану на третий день. Ожоги от непосредственного контакта с пламенем обычно очень глубокие в центре раны, и это следует учитывать в случае хирургического вмешательства.
Электрические ожоги подразделяются на две характерные категории. Если человек случайно производит короткое замыкание, возникает обжигающая вспышка, но электрический ток не проходит сквозь тело. Такие ожоги лечат как обычные тепловые повреждения. При соприкосновении с проводником высокого напряжения (> 1000 вольт) происходит поражение током, проходящим сквозь тело человека, при этом человек не может произвольно отпустить проводник. Небольшие кожные ранки являются лишь «верхушкой айсберга» – невидимых тяжелых повреждений глубоких тканей.
Химические ожоги причиняются различными агентами: кислотами, щелочами и особыми соединениями (напалмом, фосфором, отравляющими веществами кожно-нарывного действия и т. д.), каждый из которых обладает своими специфическими свойствами.
Секвестрация больших объемов жидкости и белка плазмы крови из экстраваскулярного пространства зависит главным образом от размера области ожогового поражения. Поэтому необходимо определить общую площадь ожогового поражения поверхности тела (ОППТ). Следует также учитывать глубину ожога. При определении общей площади поверхности тела учитывают только ожоги второй и третьей степени.
Самый простой и лучший метод подсчета – это «правило девяток» (рисунок 2). Площадь поверхности кисти руки пациента (включая ладонь и пальцы) составляет примерно 1% общей площади поверхности тела.
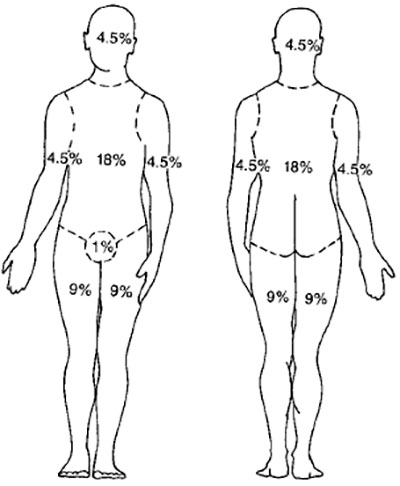
Рисунок 2. «Правило девяток»: принцип определения площади ожога у взрослого пациента
Площадь поверхности головы и шеи ребенка до одного года составляет примерно 18% от общей площади поверхности тела, а нижних конечностей – 14% (рисунок 3). С возрастом эти показатели постепенно приближаются к пропорциям взрослого человека.
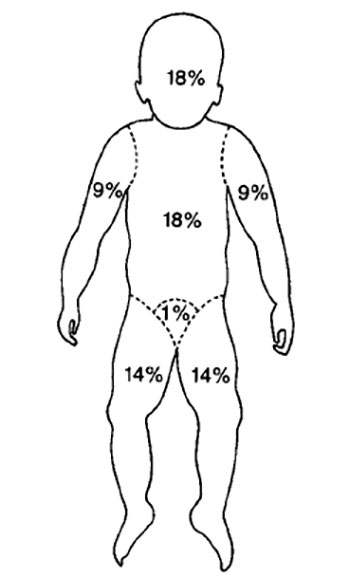
Рисунок 3. Подсчет площади ожога тела ребенка по схеме
Тяжело дифференцировать тяжесть ожоговых ранений, тем не менее, для практических целей используют следующий приближенный метод:
- ожоги второй степени – менее 15% ОППТ;
- ожоги третьей степени – менее 3% ОППТ.
- ожоги второй степени – от 15 до 25% ОППТ;
- ожоги третьей степени – менее 10% ОППТ.
- ожоги второй степени – более 25% ОППТ;
- ожоги третьей степени – более 10% ОППТ.
Лечение ожогов проводится в последовательности стандартных мер, так же, как любых других ран или травм.
Вначале необходимо позаботиться о том, чтобы место оказания помощи было безопасным, а также принять надлежащие меры предосторожности, если имеется невоспламененное топливо, взрывчатые вещества, источники электричества или химические агенты. Пациента необходимо переместить в безопасное место на свежий воздух и оценить основные показатели состояния организма. При наличии признаков ингаляции дыма необходимо дать кислород, если имеется такая возможность.
Затем для уменьшения боли ожог нужно охладить водой или мокрыми полотенцами (в течение 20 минут) и накрыть. Однако не следует оставлять пациента надолго завернутым в холодную мокрую ткань, чтобы не вызвать гипотермию. После охлаждения ожога пациента нужно держать в тепле.
Если невозможно сразу же эвакуировать пациента в больницу, а проходимость дыхательных путей вызывает опасение, ему нужно давать много пить маленькими порциями, часто и регулярно, при этом следить за цветом и объемом выделяемой мочи.
Сначала врач должен выяснить:
Осмотр пациентов с ожогами, так же, как и всех остальных раненых, начинают с последовательности действий ABCDE (см статью «Помощь раненым в отделении неотложной помощи»). Глубокие ожоги лица, шеи или переднего отдела грудной клетки вызывают отек гортани, который резко прогрессирует по мере проведения жидкостной реанимации. Ингаляция дыма, горячих газов или химических продуктов еще больше увеличивает отек. Тем не менее критический отек гортани может случиться при любом глубоком ожоге этой жизненно важной области. Необходимо проверить, нет ли в ноздрях пациента горелых волос, сажи в носу, рту или слюне.
Необходимо обеспечить и поддерживать свободную проходимость дыхательных путей, предпочтительно посредством трахеостомии. Это необходимо сделать прежде, чем произойдет обструкция дыхательных путей, иначе будет очень трудно производить трахеостомию, а операция на отечных тканях может вызвать большую потерю крови и осложнения.
Из-за отека даже трахеостомическое отверстие может исчезнуть в глубине тканей. Поэтому вместо обычной трахеостомической трубки в отверстие следует ввести интубационную трубку.
При глубокой ингаляции дыма происходит отравление угарным газом и возникает химическая пневмония, связанная с вдыханием горячих токсичных газов. Любой человек, обнаруженный в бессознательном состоянии в месте, где произошел пожар, может быть отравлен угарным газом, и поэтому ему необходима подача кислорода максимально высокой концентрации в течение первых 6 часов.
Увеличенная потребность в жидкости на ранней стадии реанимации заставляет предположить тяжелое ингаляционное повреждение, которое может обнаружиться на рентгенографии грудной клетки лишь на второй или третий день. Ингаляционное повреждение увеличивает потребность в жидкости на 1–2 мл на каждый килограмм массы тела на процент ожога ОППТ (1–2 мл/кг/%), что дает примерно 50‑процентное увеличение. Кислородная недостаточность и повышенное содержание двуокиси углерода в крови, несмотря на максимальные дозы ингалируемого кислорода и вентиляцию, являются угрожающими признаками. Пациенты с тяжелыми ингаляционными повреждениями обычно не выживают без механической вентиляции легких, которую трудно организовать в условиях ограниченности ресурсов.
Секвестрация больших объемов жидкости и белка плазмы крови из экстраваскулярного пространства ведет к гиповолемическому шоку.
При определении процента ожога ОППТ следует учитывать ожоги только второй и третьей степени. Поэтому пациента необходимо полностью раскрыть и после этого тщательно оценить размер области поражения и глубину ожогов, используя «правило девяток». Пациента нужно взвесить, а затем использовать схематическую диаграмму тела для оценки и записи площади ожога. Особое внимание необходимо обратить на круговые ожоги, которые могут потребовать иссечения ожогового струпа.
Естественной тенденцией является завышение размера области ожогового поражения. Контрольные замеры показали, что завышение доходит до 25%. Чтобы избежать таких ошибок, нужно сначала подсчитать процент обожженной поверхности, а затем необожженной. Сумма двух цифр должна дать 100%. Другая естественная тенденция – занижение глубины ожога. Для того, чтобы лучше определять глубину, нужно периодически повторять обследования.
Пациенту с ожогами средней тяжести и с тяжелыми ожогами следует ввести катетер Фолея для дренирования мочевого пузыря, чтобы наблюдать за почасовым объемом выделенной мочи, которое является наиболее важным показателем хода реанимации. Следует также ввести назогастральный зонд и, если не наблюдается острое расширение желудка, то в течение первых 24 часов можно приступать к зондовому питанию. Раннее питание через назогастральный зонд и соответствующее подавление кислотности (антацидами, H2–блокаторами) предотвращает развитие острых геморрагических гастритов, которые обычно заканчиваются летальным исходом. Если сложно наладить внутривенное введение, то жидкостную реанимацию можно осуществлять через назогастральный зонд или даже орально, при небольших ожогах, что особенно эффективно при оказании помощи маленьким детям.
Достаточная анальгезия (внутривенный наркоз) необходима на всех стадиях лечения ожогов. В клинической практике военно-полевые хирурги Красного Креста назначают Пенициллин в течение первых пяти дней, чтобы предотвратить развитие инвазивной гемолитической стрептококковой инфекции. Способ лечения других инфекций зависит от конкретных обстоятельств. Вакцинация против столбняка должна проводиться в случае необходимости (см статью «Инфекции военных ран»). Другие сопутствующие ожогу повреждения (проникающие раны, переломы и т. д.) следует диагностировать и лечить одновременно с ожоговыми ранами.
При адекватной первичной реанимации целостность капилляров восстанавливается, как правило, через 18–24 часа после получения ожога, и как раз в это время следует ввести коллоиды, которые, поступив в сосудистое русло, будут способствовать увеличению объема плазмы. Реакция сердечного выброса на замещение жидкости отмечается задолго до нормализации объемов крови и плазмы, первый умеренный диурез начинается примерно через 12 часов после начала заместительной терапии. Срок жизни эритроцитов уменьшается, и хотя замещение эритроцитарной массы проводить в течение первых 48 часов необязательно, при обширных ожогах переливание крови после указанного срока, по всей вероятности, потребуется.
Большинство легких ожогов второй степени с площадью поражения меньше 15% ОППТ не требуют жидкостной реанимации посредством внутривенного вливания. Пациентов с такими ожогами можно лечить путем орального введения жидкостей, причем амбулаторно. (Некоторые хирурги предпочитают госпитализировать пациентов с глубокими ожогами даже при площади поражения 3% ОППТ, особенно если это ожоги лица, кистей рук или ступней.) Ожоги средней тяжести требуют госпитализации и внутривенного введения жидкостей. Врачи Красного Креста проводят жидкостную реанимацию по модифицированной формуле Брука/Паркленда (Brooke/Parkland formula).
Реанимационная терапия состоит из трех фаз:
Самая лучшая жидкость - лактатный раствор Рингера, введение которого следует разделить на три периода по 8 часов.
|
|
|
Объем выделяемой мочи в норме должен составлять ≥ 0,5 мл/кг в час |
Вливание раствора следует начинать с нижнего предела формулы (2 мл/кг/%, для детей – с 3 мл), наблюдая при этом за объемом выделяемой в час мочи. У пациентов с ожогами зависимость между скоростью инфузии и выделением мочи непрямая. Нормальной скоростью выделения мочи считается скорость от 0,5 до 1,5 мл/кг/час. Следует стремиться поддерживать нижний предел, а при увеличении скорости выделения мочи выше верхнего предела снижать скорость инфузии, чтобы не допустить вливания излишних объемов жидкости.
Вероятно, имеется естественный «механизм ограничения отека», связанный с объемом жидкости, легко мобилизуемой из плазмы в области ожога. Если вводить больше жидкости, поддерживая тканевую перфузию и скорость выделения мочи на уровне выше порогового значения, то этот механизм может выключиться из работы, что вызовет секвестрацию тканью большего объема жидкости (ткань «любит жидкость»); еще большее увеличение внутривенного вливания не позволит улучшить состояния больного.
При малом объеме выделяемой мочи и его несоответствии увеличению скорости инфузии во втором восьмичасовом периоде лактатный раствор Рингера во время третьего восьмичасового периода заменяют коллоидом, плазмой или раствором альбумина 5%, если таковые имеются. Однако, если сосудистое русло хорошо заполнено, но пациент не выделяет мочу, то это, по-видимому, означает почечную недостаточность (в этом случае можно назначить Фуросемид или Маннитол).
Необходимо осуществлять постоянный контроль за клиническими жизненно важными показателями, особенно за периферическим кровообращением, а также за общим состоянием пострадавшего, например, угнетение сознания, возбудимость, тошнота, рвота и показатели гематокрита.
Требуется постоянный мониторинг, а через 12 часов состояние пациента и потребность в жидкости следует еще раз рассмотреть и заново пересчитать.
Наряду с понятной тенденцией завышать размер области ожогового поражения, было обнаружено, что в современной клинической практике вливание излишних объемов замещающей жидкости встречается чаще и является более насущной проблемой, чем вливание недостаточного количества жидкости. Из-за традиционной боязни почечной недостаточности многие клиницисты вливают больше жидкости, чем это необходимо. Это явление было названо «ползучей передозировкой» (fluid creep) или «реанимационной заболеваемостью», а симптомом его чаще всего является отек легких. Позже возникает абдоминальный синдром межфасциального пространства, долго не заживают раны, повышается восприимчивость к инфекциям и происходят многочисленные сбои в работе органов. Необходимо помнить, что формула жидкостной реанимации является только ориентиром, а фактические объемы вливаемой через капельницы жидкости необходимо соответствующим образом корректировать.
Во время этой фазы можно добиться увеличения объема плазмы. Плазму вводят из расчета 0,3-0,5 мл/кг/% в день.
При наличии плазмы, ее рекомендуется назначить во время данной фазы. Дорогостоящей заменой плазмы может быть раствор Альбумина 5% в дозе 50 мл/час на протяжении 2-3 дней. Однако очень трудно рассчитывать на наличие плазмы или Альбумина. Поэтому в практике военно-полевых хирургов продолжают применять лактатный раствор Рингера в количестве 1/4 от объема первого дня. Количество внутривенной жидкости следует корректировать в зависимости от объема выделяемой мочи и одновременно увеличивать зондовое питание настолько, насколько его принимает организм пациента. Таким образом удается не только обеспечить необходимое питание, но и компенсировать потерю жидкости от испарения через ожоговую рану.
Клиническая оценка состояния больного особенно важна при отсутствии специального оборудования и лабораторной диагностики. Ясное сознание, хорошая тканевая перфузия, нормальный пульс и адекватный выход мочи – все это показатели улучшения состояния пациента. По мере завершения жидкостной реанимации постепенно снижается объем инфузионной терапии, необходимой для поддержания выработки мочи. Для мониторинга показателей жизненно важных функций и поступления / выхода жидкости следует использовать график. Пациента следует периодически взвешивать, если имеется такая возможность.
Мобилизация отека ожоговой раны вызывает увеличение объема циркулирующей крови. При этом отмечается повышенный диурез, повышенные показатели сердечного выброса, тахикардия и анемия. Чем лучше – избегая передозировки – проводилась инфузионная терапия во время первой фазы, тем менее остро будут проявляться эти клинические симптомы и тем стабильнее будет состояние пациента.
Для поддержания концентрации сывороточного альбумина на уровне 20 г/л вводят плазму или Альбумин, если имеется такая возможность; для поддержания гемоглобина на уровне не менее 70 г/л переливают кровь. Глубокие ожоги вызывают более острую анемию. Лучше всего использовать свежую донорскую кровь. Как правило, в течение этого периода в больших количествах выделяется калий, кальций и фосфаты, поэтому их по возможности нужно возмещать.
Больные с тяжелыми ожогами часто поступают в больницу в поздние сроки после травмы. Больным, поступившим с задержкой в пределах 24 часов, следует назначить жидкостную реанимацию и нужно попытаться осуществить вливание всего расчетного объема к моменту истечения 24 часов, прошедших после получения ожога.
Пациенты, поступившие с задержкой более 24 часов, скорее всего, будут нуждаться в некотором количестве жидкости, но ее объем будет в основном зависеть от клинической оценки необходимого восполнения потери жидкости и от почечной функции. Если пациенты выжили по прошествии 72 часов без развития почечной недостаточности, то это значит, что организм самостоятельно компенсировал потерю жидкости (как правило, путем орального приема жидкости и пищи). Таким больным может потребоваться некоторая регидратация, но самой главной опасностью является инфицирование раны. У раненых, поступивших через какое-то количество недель после ожога, инфекция усугубляется низким пищевым статусом, анемией, а также гипопротеинемией. В этих случаях, прежде чем приступать к окончательному хирургическому вмешательству, нужно принять меры по борьбе с инфекцией (иссечь сильно инфицированные некротические ткани) и улучшить питание (см статью «Военно-полевая хирургия: Осложненные раны»). Следует рассмотреть возможность создания гастростомии на ранней стадии.
Катаболизм у ожоговых пациентов чрезвычайно повышен, особенно при больших потерях протеина через открытые раны. Поэтому для заживления требуется существенное увеличение поступления белков и калорийности потребляемой пищи в течение длительного периода. Зондовое питание на ранней стадии играет исключительно важную роль в поддержании функционирования пищеварительного тракта (уменьшения гастропареза) и предотвращении осложнений. Пациентам с тяжелыми ожогами нужно более чем вдвое увеличить поступление белков и калорийность потребляемой ими пищи, прежде чем раны закроются. Для каждого пациента можно легко подсчитать потребность в питании.
Измельченные пюреобразные смеси для зондового питания можно быстро приготовить из имеющихся местных продуктов. Их можно вводить через назогастральный зонд, гастростомию или еюностомию. Прежде чем приступать к пересадке кожи, необходимо оценить и улучшить пищевой статус пациента. Это особенно важно для пациентов с запущенными на недели и месяцы ожогами, так как иначе заживление кожных трансплантатов и донорских участков может очень затянуться или вовсе не состояться.
После успешной реанимации пациента необходимо принять меры по устранению самых больших опасностей для его жизни, а именно, заняться самой раной и предотвратить септические осложнения.
Целью лечения является заживление раны. Для этого необходимо предпринимать следующие меры:
Как правило, заболеваемость и смертность от тяжелых ожогов является результатом инфекций. Все методы обработки раны, иссечения омертвевшей ткани и лечения ожога предназначены для предупреждения «сепсиса ожоговой раны».
Нелеченый ожоговый струп иссыхает и отваливается под действием бактериальной ферментативной инвазии на плоскости соприкосновения жизнеспособной и омертвевшей ткани. Для хорошего заживления глубоких ожогов требуется пересадка кожи. Иначе заживление происходит лишь в результате рубцевания фиброзной тканью, оставляя хронически открытые раны и деформирующую рубцовую контрактуру.
При ожогах, охватывающих часть толщины кожного покрова, под некротической тканью находятся жизнеспособные области дермы, и если у основания деривата кожи осталось достаточное количество эпидермальных клеток, таких как потовые железы и фолликулы волос, то при благоприятных условиях постепенно начнется процесс реэпителизации.
Инфекция превращает ожог части толщины кожного покрова в ожог всей его толщины. Из-за полной или частичной ишемии, являющейся результатом ожоговых ран, системные антибиотики могут не достичь участка бактериальной колонии. Основными элементами ухода за ранами являются местная механическая и антибактериальная терапия.
Разрез ожогового струпа производят до здоровой подкожно-жировой клетчатки с целью снятия сжимающих усилий.
К первичному уходу за раной нужно приступать после начала реанимации и вести его параллельно с нею. После того как состояние пациента стабилизируется, появится возможность сосредоточиться на более радикальной терапии.
Любые сжимающие предметы (кольца, наручные часы, ювелирные изделия) снимают при поступлении пациента в больницу. Пациенту следует дать седативные средства, а рану осторожно промыть водой и мылом. Лучше всего проводить это под непрерывной свободно вытекающей без чрезмерного давления струей чистой воды, температура которой комфортна для пациента. Вода охладит ожог, уменьшит боль и удалит поверхностные продукты распада и прилипшую одежду.
Небольшие неповрежденные пузыри (волдыри) трогать не нужно, но большие, заполненные кровью или гноем, а также те, которые мешают сгибанию / разгибанию сустава, следует вскрыть и иссечь. Обширные ожоги легче очищать, поместив пациента под душ. Ванну использовать не стоит из-за связанных с нею логистических сложностей, а также вследствие опасности перекрестной инфекции в полевых условиях. Рутинные ежедневные погружения ожоговых пациентов в грязные ванны с холодной водой следует строго запретить.
Особое внимание необходимо уделить глубоким круговым ожогам. В течение первых 48 часов прогрессирующий отек тканей и толстый жесткий ожоговый струп могут произвести эффект перетягивающего жгута. Круговой ожог грудной клетки затруднит дыхание, а круговой ожог конечности вызовет периферическую ишемию, которая может привести к ампутации. Такое катастрофическое развитие событий можно легко предотвратить.
Разрезы наносят острым ножом или электрической диатермией, разрезая обожженную кожу до подкожной жировой клетчатки.
Разрезы по ожоговому струпу проводят по среднелатеральным и среднемедиальным линиям поврежденной конечности, и они должны доходить до неповрежденной кожи, но никогда не входить в нее. На каждом конце разреза делают Т-образный надрез, для того чтобы дать возможность ткани расшириться, не вызывая острого стягивания в конце разреза. Для кисти руки: среднелатеральные разрезы, спускающиеся вниз по каждой стороне предплечья, нужно продлить на тыльную сторону кисти и разветвить (образуя единый разрез) по среднелатеральным линиям каждого пальца, причем по той стороне каждого пальца, которая меньше используется (то есть по ульнарным сторонам большого, указательного и безымянного пальцев и по радиальным сторонам среднего пальца и мизинца).
Разрез по ожоговому струпу грудной клетки начинают от среднеключичной линии, продолжают вдоль передних подмышечных складок, вниз до реберного края и через надчревье к мечевидному отростку (рисунок 4).
Немногие пациенты, остро нуждающиеся в разрезе ожогового струпа грудной клетки, смогут перенести такую операцию без механической вентиляции легких.
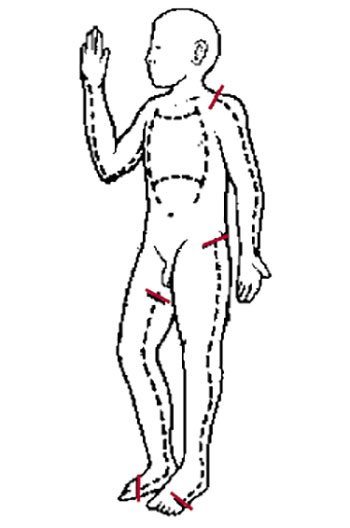
Рисунок 4. Места нанесения разрезов по ожоговому струпу
Хотя глубокие ожоги обычно безболезненны, разрез ожогового струпа следует производить под анестезией, поскольку концы разреза могут быть очень болезненны, а также из-за того, что разрез проникает в подкожную жировую клетчатку. Идеальным обезболивающим средством для этого является Кетамин.
Особое внимание следует уделять ожогам над переломами костей и ожогам, простирающимся глубоко в фасцию. При таких ожогах может возникнуть синдром межфасциального пространства (синдром сдавления). В этих случаях, помимо разреза ожогового струпа, может потребоваться полная фасциотомия с иссечением апоневроза. Тяжелые паховые ожоги могут потребовать отведения каловых масс (посредством колостомии).
Уход за ожоговыми ранами требует довольно большого объема работы. Метод ухода зависит от глубины, площади и локализации ожога. Хирургические бригады Красного Креста используют окклюзионные повязки (и их модификацию с использованием пластиковых пакетов), а также открытую терапию. В обоих случаях с местнодействующим бактерицидным средством.
Можно использовать различные бактерицидные вещества. Для инфицированных глубоких ожогов лучше всего подходят Сульфадиазин серебра (Фламазин) и раствор Азотнокислого серебра. Отличительной особенностью этих средств является возможность проникают внутрь раны и поражать бактерии, находящихся в глубоких слоях. Мази с антибиотиками (Полимиксином / Бацитрацином и др.) и марля, пропитанная парафином, являются прекрасной повязкой, особенно если ожог охватывает не всю глубину кожного покрова и рана не имеет ожоговых струпьев. В некоторых регионах, где ведутся боевые действие, отсутствуют дорогостоящие препараты (сульфадиазин серебра), поэтому врачи используют народные средства, например, повязки с медом и маслом Ги (топленым маслом из молока буйволицы): смешивают равные части меда и либо Ги, либо растительного масла и этой смесью поливают разложенную на противне марлю; мед создает гиперосмотическую среду, которая подавляет рост бактерий, а Ги или растительное масло предотвращают прилипание марли к ране. Раствор Азотнокислого серебра (0,5%) эффективен, но легко окисляется, окрашивая в черный цвет все, с чем он контактирует. В разных странах используют для этой цели и другие вещества, например, Генциан-виолет, который высушивает рану; чай, который дубит рану, как кожу; листья папайи и банана, прокипяченную кожуру картофеля, ферментированный рыбный соус и даже шкуру амазонских лягушек. В некоторых случаях местные снадобья могут оказаться лучше импортных продуктов.
Объемные стерильные повязки облегчают боль, удобны для пациента и защищают ожоговые раны от инфекции. Они абсорбируют серозный экссудат и, фиксируя рану и сохраняя тепло, благоприятствуют поддержанию влажной заживляющей среды. В этих повязках содержатся антибиотики (например, мазь Сульфадиазин серебра), способные проникнуть сквозь омертвевший ожоговый струп.
Повязка состоит из трех слоев: внутреннего обильного слоя мази Сульфадиазина серебра, покрытого мелкоячеистой марлей или парафинированной марлей; среднего слоя из больших тампонов гигроскопической ваты, обернутых марлей, которые абсорбируют экссудат и предохраняют рану; и внешнего слоя бинтов, удерживающих повязку на месте.
Если повязка полностью намокнет, внешние слои следует заменить, иначе бактериальное обсеменение произойдет капиллярным путем. Повязки надо менять через один или два дня под адекватной анестезией, причем отработанный сульфадиазин серебра следует смывать под душем. Каждый раз при смене повязки рану нужно осмотреть и осторожно почистить, а маленькие кусочки ожогового струпа удалить ножницами или пинцетом.
Окклюзионные повязки лучше всего подходят для ожогов небольшой площади, особенно на конечностях, а также в тех случаях, когда гигиенические условия далеко не оптимальны или отсутствуют.
Этот метод используют при ожогах кистей рук и ступней. Рану очищают, затем шпателем или рукой в перчатке накладывают непосредственно на нее слой мази Сульфадиазина серебра. Затем на ступню или кисть руки надевают пластиковый пакет и обвязывают его бинтом на лодыжке / запястье. Обвязывать нужно не очень туго. Конечность следует держать в приподнятом положении, чтобы уменьшить отек. Обожженный участок будет поддерживаться во влажном состоянии, и будут обеспечены необходимые пассивные и активные движения сустава. Вместо пластикового пакета можно использовать хирургическую перчатку, которая дает еще большую подвижность суставу во время физиотерапии.
В тех случаях, когда нет достаточных ресурсов для окклюзионных повязок, лучшим методом лечения является открытая терапия, которая является также стандартным методом лечения ожоговых ран лица и промежности. Однако метод требует, чтобы пациент находился в чистом изолированном пространстве и, чтобы окружающий воздух был теплым. Ни в коем случае нельзя допускать переохлаждения.
Пациента помещают на чистые простыни, оставляя обожженную область полностью открытой. Ожоговую рану рукой в стерильной перчатке обильно покрывают мазью Сульфадиазина серебра и повторяют эту операцию дважды в день (по показаниям можно чаще). Если в помещении прохладно, то пациента можно накрыть чистой простыней и одеялом, накинутым на специальную рамку, предотвращающую контакт простыни с ожоговой раной. Вся кровать должна полностью находиться под москитной сеткой.
Преимущество этого метода лечения заключается в простоте обследования ожога и легкости ухода. Он также позволяет проводить раннюю мобилизацию посредством физиотерапии.
Недостатками являются болезненность, запахи, иссушение раны, задержка отторжения ожогового струпа, а также переохлаждение. Для удаления экссудата и частиц размягченного ожогового струпа необходимо часто принимать душ. Следует регулярно менять постельное белье, так как оно быстро загрязняется экссудатом ожоговой раны. Местные обычаи и религиозные предписания в некоторых регионах могут ограничить применение этого «открытого метода».
Ожоги лица лучше всего лечить открытым методом. Следует часто и осторожно очищать раны и прикладывать к ним теплые влажные марлевые примочки, пропитанные физиологическим раствором, а затем наносить мази с антибиотиками местного действия (например, с Полимиксином / Бацитрацином). Бороду и волосяной покров лица нужно сбривать не реже чем раз в два дня, чтобы предотвратить аккумуляцию экссудата, в котором может содержаться инфекция. Если веки обгорели и оттянуты, то на конъюнктиву нужно регулярно наносить глазные мази с антибиотиками, чтобы предотвратить кератит и изъязвление роговицы. Только в исключительных случаях допускается сшивать вместе веки (то есть, проводить блефаропластику), поскольку нити почти неизбежно вырываются, причиняя еще больше повреждений векам и глазному яблоку.
ПРОДОЛЖЕНИЕ: «Военно-полевая хирургия: ОЖОГИ. Часть 2»
Подготовка ожоговой раны и ее последующее закрытие являются двумя основными этапами...
Инфицированная рана, либо рана, содержащая остаточное заражение или нежизнеспособную ткань,...
В некоторых больших ранах граница между омертвевшей и поврежденной, но жизнеспособной тканью...
Термические (тепловые) ожоги возникают из-за действия высокой температуры: при контакте с...
Ожоги у детей случаются довольно часто, так как дети младшего возраста не понимают, что огонь...
анализы, БАД, биологическая медицина, витамины, гастроэнтерология, гигиена, гинекология, гомеопатия, дерматология, диагностика, диетология, заболевания, иммунология, инфекционные заболевания, инфекция, исследования, кардиология, кожа, косметика, красота, лекарственные растения, лечение, лицо, неврология, обследование, оздоровление, онкология, ортопедия, педиатрия, питание, пищеварительная система, поведение, похудение, препараты, продукты, профилактика, процедура, психология, пульмонология, рак, реабилитация, сердечно-сосудистая система, ССС, тело, терапия, травматология, уход, фитотерапия, хирургия, эндокринология
Показать все теги

Комменатрии к новости