Признаки и симптомы нарушения pH
Нарушения кислотно-щелочного баланса, в независимости от причин их возникновения, имеют...
Специалистам / Методические пособия / Методические пособия (статья)
 АнамнезDiagnostic Modus Operandi: Опрос Пациента
АнамнезDiagnostic Modus Operandi: Опрос Пациента
Клинические аспекты: начинать беседу с пациентом, как правило, с вопросов открытого типа (см статью «Сбор Анамнеза и Беседа с Пациентом»). Если больной предъявляет много жалоб, их следует кратко записать. Рекомендуется жалобы записывать словами пациента (например, не записывать «у больного кровохарканье», а писать «кашляю кровью»).
Пример проблемы – Жалобы пациента
П.И., 47 лет, строитель
- Одышка в течение 3 месяцев
- Усиление одышки в течение последней недели, особенно по ночам
- Сухой непродуктивный кашель
Клинические аспекты: при возникновении болей нужно отмечать 1) Характер боли, 2) Локализация, 3) Распространение, 4) Временные или Постоянные, 5) Условия Облегчения Боли, 6) Условия Усиления Боли, 7) Сопутствующие Симптомы.
Клинические аспекты: опыт многих практикующих врачей показывает, что многие пациенты, когда говорят о начале заболевания, указывают дату резкого ухудшения самочувствия, тогда как на самом деле патология возникла гораздо раньше.
Характеристика боли
Клинические аспекты: часто возникновение симптомов имеет характерную динамику (например, при ишемической болезни сердца характерная боль сменяется одышкой, а одышка – отеком ног)
Клинические аспекты: особое внимание необходимо уделять симптомам острой ревматической лихорадки у больных детей в возрасте 6-12 лет.
Клинические аспекты: нужно знать, принимает ли пациент регулярно назначаемые ему лекарственные средства? Как долго? Также необходимо помнить о побочных действиях лекарств (например, нестероидные противовоспалительные средства часто вызывают депрессию, а препараты, в состав которых входит кодеин – запоры; ингибиторы ангиотензин-превращающего фермента – сухой кашель; антигистаминные препараты – сонливость и т.д. Если пациент – женщина, - необходимо выяснить, принимает ли она какие-либо гормональные препараты (в качестве противозачаточных средств или заместительной гормональной терапии).
Клинические аспекты: оценка статуса курения состоит из: 1) оценки риска развития заболеваний, обусловленных курением табака; 2) степени никотиновой зависимости (тест Фагерстрема); 3) желание пациента бросить или продолжить курение. Оценка курения как фактора развития разных патологий является ведущей. Оценку проводят по индексу курения, который рассчитывают по количеству выкуриваемых за день сигарет, умноженного на 12. Если значение индекса курения превышает показатель 140, пациент находится в зоне риска развития болезней курильщика – ишемическая болезнь сердца, язвенная болезнь желудка или двенадцатиперстной кишки, хроническая обструктивная болезнь легких). Кроме этого, даже если пациент не курит, необходимо его спросить, курил ли он ранее, а также уточнить, не является ли он пассивным курильщиком
Клинические аспекты: оценка количества потребляемого пациентом алкоголя проводится путем использования стандартных доз (единиц) алкоголя – пациент подсчитывает количество выпитых бутылок алкоголя в течение 7 дней (день за днем). Количество стандартных единиц алкоголя рассчитывают двумя способами: 1) в качестве стандартной дозы (или единицы) алкоголя подразумевают бокал вина, кружку пива, стопка водки и др (этот способ менее точный); 2) учитывается уровень содержания алкоголя в каждом из напитков, исходя из того, что стандартная доза (единица) алкоголя содержит примерно 10 мл чистого спирта (в этом случае процентное содержание алкоголя в напитке будет соответствовать количеству стандартных единиц алкоголя в 1 литре напитка). Например, если содержание алкоголя в напитке составляет 40%, то количество стандартных доз алкоголя в 1 литре составляет 40, а в 750-милилитровой бутылке – 30 единиц; а содержание алкоголя в банке 4% пива 500 мл – 2 единицы алкоголя. Таким образом, границами «безопасного» или умеренного употребления алкоголя считается 21 стандартная доза алкоголя в неделю для мужчин и 14 стандартных доз – для женщин. Отметим, что понятие «безопасности» приема алкоголя весьма условное, ведь никто не гарантирует, что при одномоментном потреблении 21 единицы алкоголя у пациента не возникнет проблем. При употреблении больших доз алкоголя повышается риск возникновения заболеваний, индуцируемых алкоголем – делирия (абстинентный синдром), алкогольная деменция, артериальная гипертензия, острый панкреатит, периферическая полинейропатия, алкогольная миопатия, цирроз печени, эпилепсия, субарахноидальное кровоизлияние, алкогольная кардиомиопатия. Алкоголизм (злоупотребление алкоголем) предполагает потребление более 50 стандартных доз алкоголя в неделю для мужчин и 40 стандартных единиц – для женщин. Определить развитие алкогольной зависимости можно с помощью вопросника CAGE («Cut down, Annoy, Guilty, Eye-opener»).
Клинические аспекты: необходимо выяснить страны (или регионы), которые мог посещать пациент. Какие страны, даты и сроки пребывания в них? Был ли соблюден пациентом соответствующий санитарно-гигиенический режим? Находился ли пациента в регионах, где есть эндемия холеры, малярии, геморрагической или желтой лихорадки и других опасных инфекционных заболеваний? Нужно отметить, что в наши дни данные эпидемиологического анамнеза имеют особое значение, обусловленное развитием массовых очагов очень опасных инфекций (например, SARS (острый респираторный синдром, куриный грипп, сибирская язва, натуральная оспа и др) и опасностью биотерроризма.
Клинические аспекты: ряд патологий человека непосредственно связаны с его профессиональной деятельностью (например, головные боли могут возникать при длительной работе за компьютером и т.д)
Если пациент на два и более вопросов дает положительный ответ, это подтверждает наличие алкоголизма.
Абстинентный синдром возникает, как правило, через 24-96 часов после потребления последней дозы алкоголя, и может сопровождаться не только галлюцинациями, но и тяжелым судорожным синдромом (так называемая «белая горячка»).
Одну стандартную дозу алкоголя содержат:
|
Тошнота |
Дезориентация |
|
Рвота |
Тремор |
|
Отсутствие аппетита |
Невнятность речи |
|
Потребность в алкоголе |
Повышенная потливость |
|
Раздражительность |
Сердцебиение |
|
Галлюцинации |
Спутанное сознание |
|
Растерянность |
Кошмары |
|
Атаксия |
Беспокойство |
|
Бред |
Нарушения сна |
|
Возбуждение |
Страх |
|
Тревога |
Понос |
|
Головные боли |
Депрессия |
|
Используют следующие показатели баллов: 0 – симптом отсутствует Если суммарное значение превышает 28 баллов, пациент нуждается в специальном лечении |
|
Вирусы
Бактерии
Простейшие возбудители
Клинические аспекты: данные семейного анамнеза могут указывать на наследственный характер патологии. Врач выясняет семейное положение пациента. Есть ли у пациента постоянный партнер и состояние его здоровья? Есть ли у пациента дети, какой их возраст и состояние здоровья? Также нужно оценить состояние здоровья родителей и ближайших родственников пациента. Не умирал ли кто-нибудь из них в молодом возрасте? Если возникают подозрения на наследственный характер заболевания, рекомендуется нарисовать родословное дерево (от англ. «pedigree»; рисунок 1).
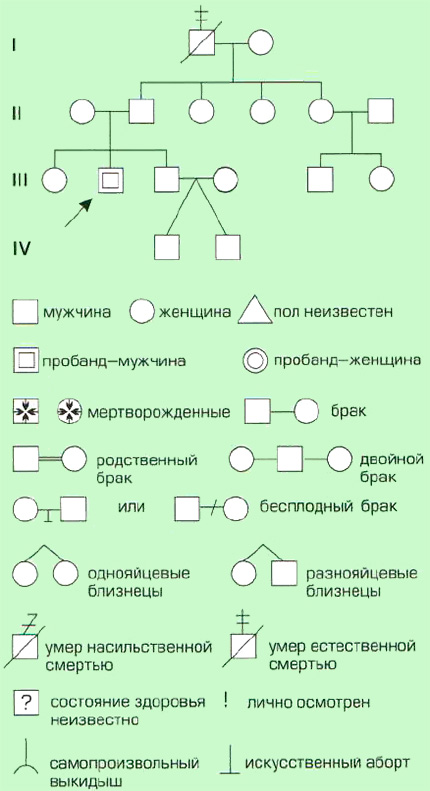
Рисунок 1. Родословная человека и условные обозначения для ее составления
Изучение наследственности начинают с лица, которое первым попало под наблюдение врача (пробанд). Если характер наследственной передачи носит явно рецессивный характер (например, при патологиях обмена веществ), необходимо выяснить, не являются ли родители пациента кровными родственниками.
|
Гиперлипидемия |
Остеопороз |
|
Сахарный диабет |
Бронхиальная астма |
|
Артериальная гипертензия |
Атопия |
|
Близорукость |
Психические расстройства (шизофрения и др) |
|
Алкоголизм |
Депрессия |
|
Онкологические заболевания (рак молочной железы, кишечника, яичников) |
Эпилепсия |
Строители: асбестоз, мезотелиома плевры (также см статьи «Рентгенография: Пневмокониоз», «Рентгенография: Фиброзные утолщения плевры», «Рентгенография: Опухоли плевры»)
Шахтеры (угольщики): антракоз легких
Шлифовальщики: силикоз легких
Скотники: бруцеллез
Маляры (анилин): рак мочевого пузыря
Медицинские работники: гепатиты A, B, C, аллергия на латекс, дезинфицирующие средства и др
Ликвидаторы аварии на Чернобыльской атомной станции: патология щитовидной железы, неврозы, инфекционные заболевания дыхательных путей
Клинические аспекты: при диагностике важно определить локализацию и степень распространения сыпи, а также вызывает ли она зуд. При этом важно обратить внимание на профессию больного (например, аллергия на латекс у медицинских работников), ношение металлических украшений (никель), использование бытовой химии или косметики. Также необходимо оценить влажность и цвет (изменения окраски) кожи, состояние ногтей и волос.
Клинические аспекты: одышка и боли в области грудной клетки необходимо тщательно детализировать. Нужно указать порог физической нагрузки, при котором возникает одышка или боль (например, при ходьбе на 500 метров, подъеме на 2-й этаж и др). В качестве оценки интенсивности одышки рекомендуется применять международные классификации – mMRC (modified Medical Research Council), NYHA (New York Heart Association Functional Classification), шкала Borg и др.
Клинические аспекты: зеленая мокрота, как правило, является признаком инфекционного поражения дыхательных путей. Светлая мокрота на протяжение многих дней, особенно в зимнее время, является признаком хронического бронхита. Вязкая стекловидная мокрота отходит с кашлем при разрешении приступа бронхиальной астмы. Пенистая, розовая мокрота – типичный признак недостаточности левого желудочка (отека легких), а бронхорея – обильное выделение мокроты (до 2,5 литров в сутки) при кашле – признак периферического (бронхоальвеолярного) рака легких (также см статью «Рентгенография: Рак легкого»).
Клинические аспекты: как правило, причинами появления мокроты с примесями крови являются бронхоэктазы (также см статью «Рентгенография: Бронхоэетаз»), тромбоэмболия легочной артерии (также см статью «Рентгенография: Тромбоэмболия легочной артерии»), митральный стеноз, центральный рак легкого. Если у больного отмечается выделение более 200 мл крови на протяжение 24 часов (или выделение крови, которое приводит к нарушению газообмена), необходимо назначать кровезамещающую терапию
Клинические аспекты: рассеянные сухие свистящие хрипы характерны для бронхообструктивного синдрома и начальной стадии отека легких.
Клинические аспекты: для синдрома ночного апноэ характерны громкий ночной храп, артериальная гипертензия, дневная сонливость, боли в области затылка, шеи, лопаток, ожирение, низкая работоспособность, импотенция.
Клинические аспекты: как правило кратковременные боли за грудиной (висцеральные) на пике физической нагрузки обусловлены стенокардией. В случае возникновения инфаркта миокарда боль возникает в состоянии покоя, она более выраженная и сопровождается явными вегетативными симптомами (бледность кожи и слизистых оболочек, повышенное потоотделение, тошнота, рвота), у больного появляется страх смерти. Соматические (плевральные) боли имеют четкую локализацию (часто сбоку), острые, усиливаются при глубоком дыхании, кашле, пальпации. Отметим, что боли в области сердца могут быть обусловлены тревожными и паническими атаками.
Клинические аспекты: при аритмии пациент может чувствовать сильные единичные сокращения, замедленный или частый сердечный ритм, нерегулярный или регулярный ритм. Чаще всего у больных определяется мерцательная аритмия (delirium cordis). В некоторых случаях можно попросить пациента простучать пальцем по столу сердечный ритм, который он чувствует во время приступа. Для пароксизмальной наджелудочковой тахикардии характерно внезапное начало и окончание пароксизма. Желудочковые аритмии как правило возникают у больных с тяжелой патологией сердца (инфаркт, миокардит).
Клинические аспекты: для оценки тяжести одышки рекомендуют использовать универсальную классификацию NYHA: I класс – отсутствие одышки при любой нагрузке; II класс – одышка появляется при значительной нагрузке; III класс – одышка появляется при бытовой (привычной) нагрузке; IV класс – одышка возникает в покое.
Клинические аспекты: ортопноэ (пароксизмальная ночная одышка, которая заставляет больного занять вертикальное положение, чтобы отдышаться) часто обусловлена сердечной недостаточностью.
Клинические аспекты: мягкие симметричные отеки нижних конечностей является одним из симптомов застойной сердечной недостаточности. Чтобы убедиться, что отеки обусловлены нарушением сердечной деятельности, нужно оценить степень наполнения югулярных вен шеи. Отметим, что возникновение отеков может быть обусловлено другими причинами – патология печени, почек, новообразования в органах малого таза, прием некоторых лекарственных препаратов.
Клинические аспекты: кашель и рвота с примесями крови (гематемезис) ошибочно могут быть приняты за легочное кровотечение. Рвота с кровью (особенно при желудочном кровотечении) часто напоминает «кофейную гущу» (в этом случае источник кровотечения локализован выше связки Трейтца) и может содержать остатки пищи (особенно при стенозе привратника). При этом у больного часто отмечается мелена – жидкий дегтеобразный стул). Основные причины: язвенная болезнь желудка и двенадцатиперстной кишки, рак желудка. Также нужно выяснить, становиться ли больному легче после рвоты?
Клинические аспекты: боли в области брюшной полости может вызывать не только язвенная болезнь, холецистит, панкреатит и т.д., но и пневмония или инфаркт миокарда!
Клинические аспекты: при подозрении на диарею необходимо уточнить частоту и характер стула (примеси слизи, крови, гноя). Кал может быть обесцвеченным (при желтухе), жидким и дегтеобразным (при желудочном кровотечении), обильным (при стеаторее). Алая кровь на поверхности кала может быть обусловлена геморроем, а перемешанная с калом кровь – признак воспалительного поражения кишечника (язвенный колит и др) или рак кишечника.
Клинические аспекты: желтуха может возникать вследствие патологии печени (при этом у больного отмечается темный цвет мочи и светлый кал), при опухоли головки поджелудочной железы, желчекаменной болезни. Отметим, что патология печени может быть обусловлена не только вирусным поражением, но и злоупотреблением алкоголем (алкогольный цирроз печени) или химическим поражении (например, при приеме некоторых лекарственных средств). При гемолитической желтухе не характерен темный цвет мочи.
Клинические аспекты: при асците, который может быть обусловлен циррозом печени, увеличение размеров живота происходит параллельно с развитием гипоальбуминемии и появлением отеков ног.
Клинические аспекты: маточные (вагинальные) кровотечения между менструациями или после менопаузы требуют особого внимания врача на предмет рака шейки матки.
Клинические аспекты: наличие крови мочи (гематурия) – тревожный симптом! Полиурия и никтурия характерны при сахарном диабете, почечной и сердечной недостаточности, а также при разных нарушениях метаболизма. Признаки «простатизма» - императивные позывы к мочеиспусканию, выделение мочи по каплям, замедленное начало мочеиспускания – характерны как при доброкачественной гиперплазии предстательной железы, так при раке предстательной железы. Полиурия характеризуется увеличением суточного диуреза до 3,5 литров и выше (признак хронической почечной недостаточности), при олигоурии количество суточной мочи менее 400 мл (признак острой почечной недостаточности). Необходимо выяснить, является ли мочеиспускание у пациента учащенным (поллакиурия) и болезненным (дизурия).
Клинические аспекты: боль в суставах может быть обусловлена большим количеством причин. В первую очередь нужно определить генез возникших болей – поражение околосуставных тканей, артрит (воспаление синовиальной оболочки), артроз (дегенеративные изменения суставного хряща). Развитие остеоартроза обусловлено деструкцией суставного хряща, поражение носит симметричный характер, чаще поражаются корневые суставы (плечевые и тазобедренные). Ревматоидный артрит – аутоиммунное, системное заболевание, характеризующееся симметричным поражением суставов (как правило процесс начинается с припухлости межфаланговых и пястно-фаланговых суставов; часто поражаются крупные суставы; при ревматизме отмечается характерная «утренняя скованность» движений, которая разрешается в течение дня). Подагра характеризуется поражением первого плюснефалангового сустава (воспаление напоминает гнойный артрит); также при подагре определяются типичные отложения солей мочевой кислоты в виде тофусов (узлов) над суставами рук и на ушных раковинах. При септическом артрите пораженный сустав очень болезненный и горячий (на ощупь).
Клинические аспекты: внезапные кратковременные головокружения могут быть обусловлены нарушением функции сердечно-сосудистой системы (аритмиями), медленно развивающееся головокружение – рефлекторным (вазовагальным) обмороком, внутренним кровотечением, анемией. Также головокружения могут быть обусловлены патологией внутреннего уха, ствола головного мозга или мозжечка.
Клинические аспекты: сильные эпилептические припадки могут сопровождаться кратковременными эпизодами потери сознания, судорогами (с характерным прикусом языка), после которых у больного возникает непроизвольное мочеиспускание и дефекация, он чувствует выраженную сонливость и головную боль. Нужно выяснить, есть ли «аура» перед потерей сознания? Есть ли свидетели таких приступов?
Клинические аспекты: нарушения остроты зрения может возникать при нарушении аккомодации хрусталика, а также снижением прозрачности оптической среды глаз. Нарушения центрального зрения одного глаза типично в случае поражения зрительного нерва или сетчатки. Полная кратковременная слепота одного глаза может быть обусловлена атерогенной эмболией артерий сетчатки (amaurosis fugax). Другие нарушения зрения могут возникать при поражении хиазмы и зрительных путей кзади от нее.
Клинические аспекты: причиной двоения может быть поражение III, IV и VIпар черепно-мозговых нервов, а также патологии глазных мышц, обусловленные миастенией, сахарным диабетом, тиреотоксикозом). В случае поражения III пары двоение появляется при взгляде во все стороны, также отмечается птоз верхнего века и расширение зрачка. Паралич IV пары характеризуется двоением при взгляде внутрь и вниз, VI пары – при боковом взгляде.
Клинические аспекты: патологическое покраснение глаза с признаками фотофобии может быть обусловлено иритом (часто возникает при болезни Рейтера, болезни Бехчета, анкилозирующем спондилите), склеритом (часто возникает при системных васкулитах), приступами острой глаукомы, язвой роговицы. Фотофобия может возникать при менингите! Безболезненное покраснение глаз может быть обусловлено эписклеритом. Если при покраснении глаз отмечается выраженное слезотечение, это может быть признаком острого конъюнктивита (например, при «сенной лихорадке»). Выраженная сухость роговицы глаза может возникать при синдроме Шегрена.
Клинические аспекты: на сегодняшний день самый эффективный способ выявления невротизации и тревоги – тестирование по шкале тревоги и депрессии HAD (см статью «Вопросник HAD – Hospital Anxiety and Depression scale») которая проста в применении и занимает мало времени. Кроме этого, опросник HAD позволяет определить группу пациентов, нуждающихся в консультации психолога или психиатра, а также в проведении соответствующего лечения.
В конце опроса пациента врач составляет так называемое резюме (или предварительный диагноз), который либо подтверждается, либо опровергается в ходе дальнейшей диагностики. В заключении беседы врач отвечает на вопросы пациента (по мере возможности).
Нарушения кислотно-щелочного баланса, в независимости от причин их возникновения, имеют...
Несмотря на то, что повышение концентрации мочевины и креатинина ассоциируется с почечной...
В случае возникновения каких-либо проблем со здоровьем очень важно грамотно провести первичный...
Довольно часто на амбулаторном приеме к семейному врачу или врачу-терапевту обращаются...
Человеческий организм в большинстве случаев предвещает нас о проблемах, на которые нельзя не...
анализы, БАД, биологическая медицина, витамины, гастроэнтерология, гигиена, гинекология, гомеопатия, дерматология, диагностика, диетология, заболевания, иммунология, инфекционные заболевания, инфекция, исследования, кардиология, кожа, косметика, красота, лекарственные растения, лечение, неврология, неонатология, обследование, оздоровление, онкология, ортопедия, педиатрия, питание, пищеварительная система, поведение, похудение, препараты, продукты, профилактика, процедура, психология, пульмонология, рак, реабилитация, сердечно-сосудистая система, ССС, тело, терапия, травматология, уход, фитотерапия, хирургия, эндокринология
Показать все теги

Комменатрии к новости