УЗИ поджелудочной железы
С целью улучшения визуализации поджелудочной железы используют контрастные препараты,...
Медицина / Диагностика / Диагностика (статья)
 Трансплантация печениВ большинстве случаев реципиентам трансплантируют трупный материал, используя при этом всю печень донора с целью замещения печени реципиента. Если донором выступает живой человек, проводят резекцию правой или левой доли печени (в педиатрии – латеральный сегмент левой доли) для дальнейшей трансплантации.
Трансплантация печениВ большинстве случаев реципиентам трансплантируют трупный материал, используя при этом всю печень донора с целью замещения печени реципиента. Если донором выступает живой человек, проводят резекцию правой или левой доли печени (в педиатрии – латеральный сегмент левой доли) для дальнейшей трансплантации.
Сегодня показатель выживаемости в течение первого года после пересадки печени превышает 85%. В некоторых случаях даже после трансплантации органа хронические патологии персистируют, например, при гепатите C показатель рецидива цирроза печени в течение последующих 5 лет составляет примерно 10-25%, а частота реинфекции трансплантата вирусом гепатита B при отсутствии противовирусного лечения достигает показателя 80% (см статью «Диагностика гепатитов: обзор данных»).
Если донором печени выступает живой человек, у него всегда удаляют желчный пузырь с целью профилактики возможных осложнений (желчнокаменная болезнь, инфекция), риск которых значительно повышается при нефункционирующем, денервированном пузыре.
Основные показания для трансплантации печени у взрослых:
Пересадку печени детям проводят, как правило, в связи с билиарной атрезией (примерно 50% случаев), метаболическими нарушениями (около 20%), включая дефицит α1-антитрипсина и болезни накопления гликогена, а также при острой печеночной недостаточности и онкологических патологиях (например, при гепатобластоме или гепатоцеллюлярном раке).
Противопоказания к трансплантации печени
Противопоказаниями к трансплантации печени при гепатоцеллюлярном раке являются: размер первичного образования более 5 см; более 3-х опухолей, независимо от размера; метастазы (местные и отдаленные).
При ортотопической трансплантации печени местами наложения анастомозов являются подпеченочная и надпеченочная части нижней полой вены, печеночная артерия, основной ствол воротной вены и общий желчный проток.
Нужно отметить, что не все анастомозы накладывают в соответствии с анатомией органов реципиента. Например, нижнюю полую вену донорской печени могут перевязать и сформировать дополнительный анастомоз (при этом окончание надпеченочной части нижней полой вены донора соединяют с нижней полой веной реципиента; последнюю не трогают – то есть, не удаляют вместе с печенью реципиента), а общий желчный проток могут анастомозировать с петлей тощей кишки по Ру.
Чувствительность УЗИ при диагностике гепатоцеллюлярной карциномы в цирротической печени очень низкая: выявляют примерно 50-80% первичных новообразований и около 15% - вторичных (при распространении злокачественного процесса). Специалисты это объясняют вариабельностью ультразвуковых характеристик гепатоцеллюлярного рака: от гипо- или гиперэхогенных очагов до диффузных инфильтративных образований. В некоторых случаях частота диагностики обусловлена гетерогенной картиной фона цирротической печени, что затрудняет дифференциацию незначительных различий тканей.
Методом выбора диагностики гепатоцеллюлярной карциномы в цирротической печени являются МРТ и КТ, чувствительность которых достигает 80-100% при исследовании в артериальной фазе сосудистого усиления.
Перед проведением трансплантации печени реципиенту показано предоперационное УЗИ с целью определения возможных очаговых поражений печени и оценки проходимости сосудов (особенно воротной и селезеночной вены).
Также проводят предоперационное УЗИ донора, чтобы исследовать состояние печеночных вен, их размер и количество. Кроме этого нужно определить наличие доминантной ветви правой доли от средней печеночной вены, которую пересекают при резекции правой доли; дополнительные ветви правой доли, которым может потребоваться наложение дополнительных раздельных анастомозов; исследуют объединенный ствол средней и левой печеночных вен, которые пересекают при трансплантации левой доли печени.
После выполнения трансплантации печени УЗИ позволяет выявить следующие послеоперационные осложнения:
Отдельное внимание при проведении УЗИ нужно уделить наиболее важному осложнению, угрожающее состоянию трансплантата – тромбоз печеночной артерии, которая обеспечивает функцию всего донорского органа. Потеря перфузии печеночной артерии вызывает стенок или некроз с застоем желчи, образование абсцессов и развитие сепсиса. В этом случае пациент нуждается в повторной трансплантации (в противном случае показатель смертности достигает 50-80%).
Частота развития тромбоза печеночной артерии после трансплантации печени среди взрослых реципиентов составляет примерно 5%, детей – 9-18%. Как правило, осложнение возникает в первые 6 недель после пересадки. В течение первых 24 часов после операции всем реципиентам проводят допплерографию (в некоторых случаях исследование повторяют настолько часто, насколько требует состояние больного до момента выписки из стационара).
Около 10% случаев ультразвуковые признаки тромбоза или стеноза печеночной артерии выявляют до возникновения клинических симптомов: нарушение показателей печеночных проб («Диагностика: Анализ на ферменты крови»), повышение уровня АСТ (аспартатаминотрансферазы), подтекание желчи; специфическими признаками являются массивный некроз печени, отсроченное подтекание желчи, перемежающийся сепсис.
Ультразвуковая картина тромбоза печеночной артерии характеризуется отсутствием кровотока при цветовой или спектральной допплерографии. При развитии коллатерального кровотока на допплере отмечаются медленные и мелкие волны со сглаженным подъемом и увеличением кровотока в диастолу (такая картина напоминает стеноз печеночной артерии).
Стеноз печеночной артерии развивается примерно у 5% реципиентов печени (в большинстве случаев сразу после пересадки органа, однако может возникать даже через несколько лет!). Если выраженный стеноз не лечат соответствующим образом, могут развиваться аналогичные сосудистые и билиарные осложнения, как и при тромбозе печеночной артерии.
Индекс резистентности (сопротивления) равен разности максимальной систолической скорости и конечно-диастолической скорости, разделенной на максимальную систолическую скорость. Показатель индекса резистентности указывает на диастолический кровоток по сосудам.
Индекс резистентности (сопротивления): ИР = систолическая скорость – диастолическая скорость / систолическая скорость
Таким образом, в артерии, конечно-диастолическая скорость которой равна нулю (крайне плохой отток), показатель индекса резистентности будет равен 1,0. В случае, когда конечно-диастолическая скорость составляет, например, 75% от систолической, показатель индекса резистентности будет равен 0,25%.
Время ускорения – показатель, который демонстрирует интервал от начала систолы до момента достижения максимальной систолической скорости. В норме этот показатель должен быть менее 0,08 с.
В норме значение индекса резистентности при исследовании печени колеблется в пределах от 0,6 до 0,7; более высокие показатели (0,7-1,0) могут считаться нормой после приема пищи, когда происходит отток крови от печени в брыжеечный кровоток. Низкий показатель индекса резистентности (в печеночной артерии – менее 0,05) свидетельствует об аномальной высокой скорости диастолического кровотока, что часто обусловлено относительной ишемией из-за проксимально локализованного тромбоза или стеноза.
Сочетание показателя индекса резистентности < 0,05 и времени ускорения > 0,08 с примерно в 73-81% случаев свидетельствует о стенозе печеночной артерии (фото 1).
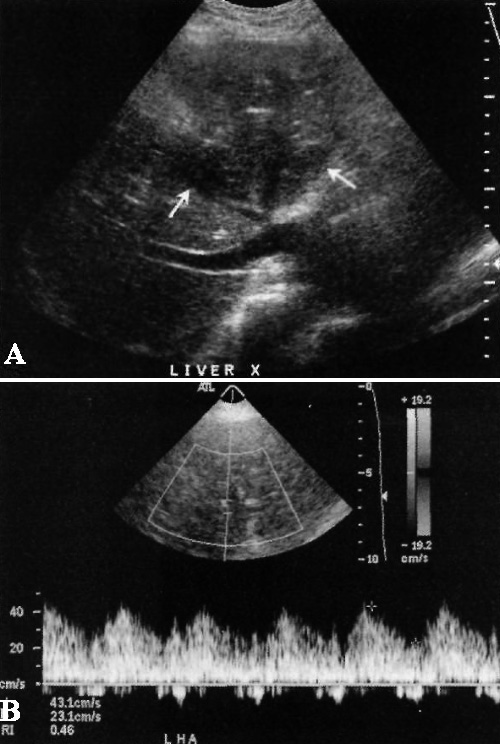
Фото 1. Инфаркт печени. А – стрелками обозначен тромбоз печеночной артерии с инфарктом левой доли печени. В – левая печеночная артерия с пульсовой кривой, которая соответствует низкому сопротивлению кровотока (показатель индекса резистентности < 0,05). Отметим, что такая картина может свидетельствовать как о стенозе печеночной артерии, так и о коллатеральной перфузии, которая возникает в ответ на тромбоз печеночной артерии
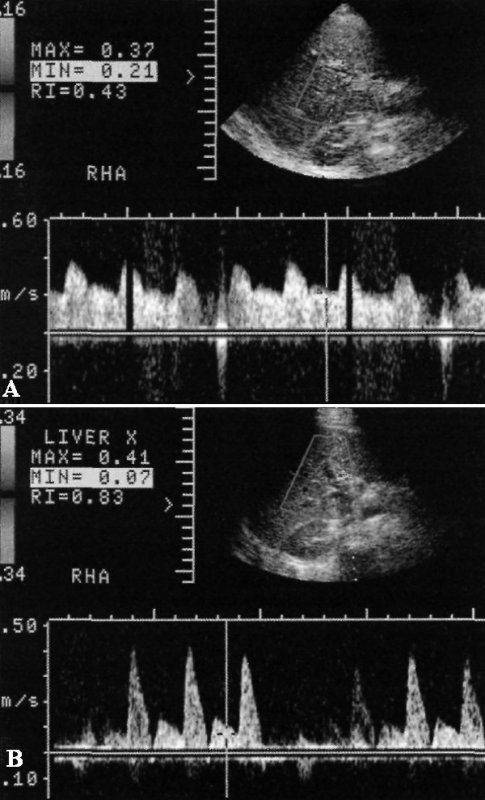
Нужно обратить внимание на тот факт, что снижение индекса резистентности НЕспецифичен для стеноза или тромбоза. Низкие показатели наблюдаются при состояниях, повышающих диастолический отток (например, фистулы из печеночной артерии в вену поджелудочной железы, из печеночной артерии в печеночную вену или даже в желчевыводящие протоки). Может быть и сброс внутри самого органа – из печеночной артерии в печеночную веру (особенно в раннем постоперационном периоде – до 48 часов). Учитывая вышесказанное, при низком индексе резистентности, систолическим и диастолическим потоками высокой скорости на фоне нормального времени ускорения пациент нуждается в дальнейшем наблюдении (то есть, нет необходимости в срочном порядке больному проводить ангиографию с целью выявления тромбоза или стеноза) (фото 2).
 Допплерограмма: Быстрый сброс крови
Допплерограмма: Быстрый сброс крови
Фото 2. Быстрый сброс крови. А – допплерограмма в раннем постоперационном периоде демонстрирует низкий показатель индекса резистентности – 0,43. Учитывая резкий систолический подъем (время ускорения менее 0,08 с) и высокую скорость потока можно сделать вывод, что у пациента адекватный приток и очень быстрый сброс крови (отток). В – допплерограмма того же пациента, полученная через один день с момента первого исследования, индекс резистентности вернулся к норме – 0,83. Стеноз не выявили
Могут быть и другие варианты ложноположительного результата при диагностике тромбоза печеночной артерии. Например, у отечных пациентов часто тяжело обнаружить печеночную артерию на цветовой допплерографии (особенно, если сосуд небольших размеров). В таких случаях, на усмотрения врача, дополнительно используют ультразвуковые контрастные вещества или исключают цветовую или усиленную допплерографию, чтобы провести только спектральный допплеровский анализ. Часто для исследования потоков глубоких сосудов применяют низкочастотный допплеровский датчик (2,5 МГц).
При исследовании на предмет тромбоза или стеноза печеночной артерии могут быть и ложноотрицательные результаты. Это обусловлено быстрым образованием коллатералей и внутрипеченочного артериовенозного шунтирования, способных скрывать истинную картину стенозированного или тромбированного сосуда.
Если тромбоз печеночной артерии возник через 6 недель и более после пересадки печени, отторжение трансплантата происходит гораздо реже, чем при осложнении на более ранних сроках. Это связано с большим потенциалом коллатерального кровоснабжения, особенно, если прогрессирование тромбоза обусловлено стенозом печеночной артерии. Также могут возникать стриктуры желчевыводящего протока, некрозы и абсцессы (зависит от уровня оксигенации желчного протока). Ишемические стриктуры, в отличие от ранних стриктур желчных протоков, возникают на удалении от анастомоза (как правило, в воротах печени, в месте соединения левого и правого желчных протоков).
Трансплантация печени может вызвать осложнения, при котором поражается нижняя полая вена, что обусловлено стенозом или тромбозом надпеченочного анастомоза – редкое состояние, которое возникает менее чем в 1% случаев. Лечение местных стенозов проводят путем баллонной ангиопластики. На УЗИ стеноз нижней полой вены визуализируется как сужение сосуда с утратой сердечной пульсации проксимальнее стеноза.
Стеноз или тромбоз воротной вены считается редким посттрансплантационным осложнением (< 2% случаев). Чаще возникает у детей и, во многих случаях, сопровождается нарушением функции печеночной артерии. При этом, как правило, выявляют аномальную турбулентность в зоне наложения анастомоза воротной вены, однако значительный стеноз со сниженным портальным кровотоком диагностируют редко (фото 3).
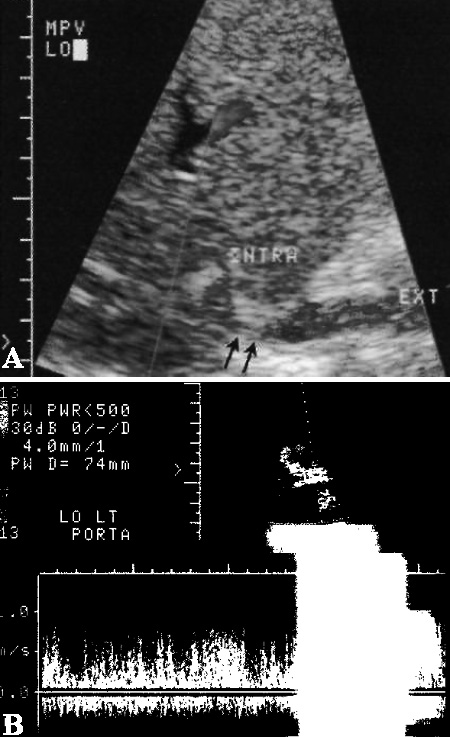
Фото 3. Стеноз воротной вены. А –на ультразвуковом изображении, полученного у ребенка после трансплантации печени, стрелками обозначено сужение просвета воротной вены. В – смешанный многоцветовой поток (выраженная турбулентность) наблюдается непосредственно позади стеноза
Ультразвуковая картина тромбоза воротной или печеночной вен демонстрирует внутреннее эхо в просвете сосуда, расширение сосуда и полную (либо частичную) потерю сигнала цветовой допплерографии по основному стволу или его притокам (фото 4).
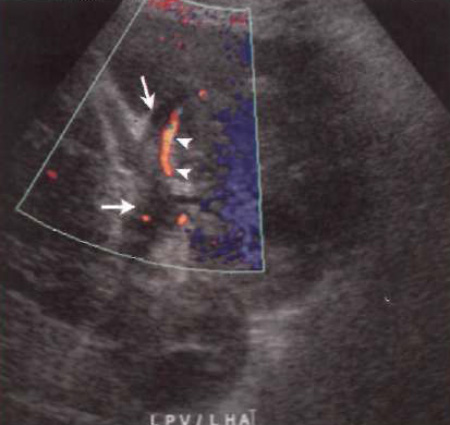
Фото 4. Тромбоз воротной вены. УЗИ пациента, перенесшего инфаркт левой доли печени с сопутствующим тромбозом левой воротной вены Стрелками обозначена аваскулярная и гипоэхогенная правая воротная вена. Указателями обозначена проходимая печеночная артерия, которая прилегает к правой воротной вене.
Осложнения со стороны желчевыводящей системы после трансплантации печени возникают примерно в 20% случаев. Часто они развиваются в течение 60 дней после пересадки.
К основным осложнениям со стороны желчевыводящей системы после трансплантации печени относятся:
Стриктуры желчевыводящих протоков могут проявляться через несколько лет после трансплантации печени.
Стриктуры анастомозов появляются в результате технических погрешностей во время трансплантации печени и в большинстве случаев проявляются в раннем постоперационном периоде. Лечение таких стриктур проводят с помощью методов ангиопластики.
Возникновение неанастомотических стриктур желчных протоков может быть обусловлено диффузным поражением желчевыводящих путей, как правило, при тромбозе печеночной артерии, длительной холодовой ишемии, а также из-за несовместимости по группе крови донора и реципиента. Нужно отметить, что неанастомотические стриктуры имеют худший прогноз, чем анастомотические стриктуры.
ВАЖНО!!! Расширение внутрипеченочных желчных протоков не всегда сопровождается обструкцией желчных протоков, особенно при частичной обструкции, обусловленной стриктурой. В случаях, когда клинические данные дают основания подозревать стриктуры, при этом УЗИ ее не выявляет, больному показана чрескожная чреспеченочная холангиография.
Ультразвуковое исследование позволяет выявить скопление жидкости около аллотрансплантата, но не определить ее состав. Подтекание желчи диагностируют либо с помощью сцинтиграфии, либо с помощью чрескожной чреспеченочной холангиографии.
Подтекание желчи в месте установки Т-образного дренажа может быть вызвано некрозом желчных протоков из-за тромбоза печеночной артерии.
Ультразвуковая картина постоперационных гематом характеризуется наличием гипоэхогенных скоплений, которые прилегают к печени сзади от правой доли или в непосредственной близости к диафрагме. В большинстве случаев кровь сворачивается, поэтому их, как правило, не дренируют (фото 5). Если у пациента отсутствуют клинические симптомы, наличие гематомы можно игнорировать.
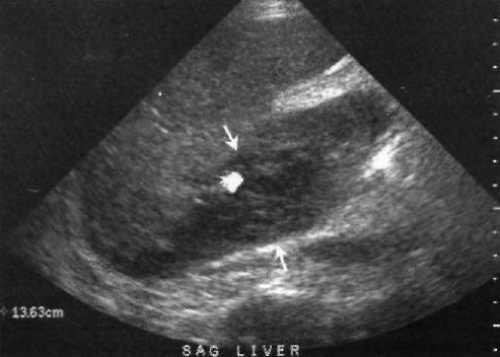
Фото 5. Послеоперационная гематома. Стрелки указывают на типичный внешний вид и локализацию гематомы – гипоэхогенный очаг с внутренними эхосигналами, локализованный позади правой доли печени
После операции по пересадке печени абсцессы образуются примерно у 10% больных. Как правило, они возникают в местах, где ранее скапливалась жидкость (желчь или кровь). Типичной локализацией является околопеченочное пространство: подпеченочное или поддиафрагмальное (фото 6).
Фото 6. Абсцесс печени. А – стрелки указывают на гипоэхогенное образование с внутренними эхосигналами, звездочкой отмечено заднее усиление – ультразвуковая картина характерная для абсцесса печени. Указателями обозначены гипоэхогенные очаги округлой формы (участки некроза желчных протоков) с эхосигналами, что свидетельствует о наличии отложений в просветах протоков. В – спектральная допплерография подтверждает причину развития абсцесса и поражения желчных протоков – нарушение кровообеспечения через печеночную артерию по причине ее стеноза или тромбоза. Указателями обозначена классическая картина замедленного подъема (индекс резистентности – 0,4), мелкую и замедленную пульсовую волну
Диагностику абсцессов и определение направления его дренированию можно проводить с помощью ультразвукового исследования. Однако часто УЗИ не позволяет в нужной степени оценить количество и точную локализацию абсцессов, поэтому для более точной диагностики назначают КТ.
Самым частым осложнением, которое влияет на выживаемость реципиента после трансплантации печени, является острое отторжение пересаженного органа. Для этого состояния нет диагностических ультразвуковых критериев, несмотря на то, что УЗИ используют с целью исключения других причин дисфункции трансплантата – сосудистые осложнения, обструкция желчных протоков, подтекание желчи. Кроме этого, УЗИ применяют при проведении биопсии печени.
Лечение отторжения трансплантата заключается в изменении (коррекции) иммуносупрессивной терапии.
Посттрансплантационное лимфопролиферативное заболевание (ПТ-ЛПЗ) – пролиферация β-клеток в лимфоузлах или внутренних органах. Патологию, которая может трансформироваться в лимфому, связывают с инфицированием вирусом Эпштейн-Барр.
ПТ-ЛПЗ на УЗИ определяется как гипоэхогенное образование, размером от 1 до 4 см, в котором может наблюдаться васкуляризация. Патологические очаги могут возникать как в трансплантате печени, так и в отдаленных органах (ретроперитонеальных лимфатических узлах, почках, надпочечниках, селезенке, кишечнике). Бывают случаи диффузного поражения ПТ-ЛПЗ печени или области ворот печени, что в последствии вызывает обструкцию желчных протоков (фото 7).
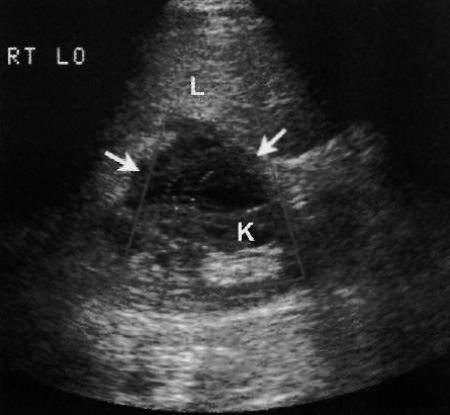
Фото 7. Посттрансплантационное лимфопролиферативное заболевание. Ультразвуковое изображение правого верхнего квадранта живота: стрелками обозначено гипоэхогенное сосудистое образование размером 4 см, локализованное между почкой (K) и печенью (L). Гистологический анализ подтвердил диагноз ПТ-ЛПЗ
Частота возникновения ПТ-ЛПЗ после трансплантации печени у взрослых составляет примерно 2-10%, у детей – 3-19%. Некоторые специалисты полагают, что дети более подвержены риску развития этого осложнения из-за более слабого иммунитета в отношении вируса Эпштейн-Барр.
Большая частота развития ПТ-ЛПЗ наблюдается у пациентов, принимающих сильнодействующие иммуносупрессивные препараты (например, Такролимус).
Лечение ПТ-ЛПЗ заключается в снижении интенсивности иммуносупрессивной терапии. Если после коррекции терапии наблюдается регресс образований, прогноз благоприятный. В случае отсутствия регресса больному требуется активная системная химиотерапия.
С целью улучшения визуализации поджелудочной железы используют контрастные препараты,...
Для проведения ультразвукового исследования печени не требуется какая-либо специальная...
Цирроз печени – диффузный процесс (часто прогрессирующий и необратимый), который...
Скопление жидкости возле желчного пузыря, которая на УЗИ выявляется по ходу гепатодуоденальной...
Несмотря на то, что альбумин синтезируется в печени, логично было бы предположить, что...
анализы, БАД, биологическая медицина, витамины, гастроэнтерология, гигиена, гинекология, гомеопатия, дерматология, диагностика, диетология, заболевания, иммунология, инфекционные заболевания, инфекция, исследования, кардиология, кожа, косметика, красота, лекарственные растения, лечение, лицо, неврология, обследование, оздоровление, онкология, ортопедия, педиатрия, питание, пищеварительная система, поведение, похудение, препараты, продукты, профилактика, процедура, психология, пульмонология, рак, реабилитация, сердечно-сосудистая система, ССС, тело, терапия, травматология, уход, фитотерапия, хирургия, эндокринология
Показать все теги

Комменатрии к новости