УЗИ прямой кишки и анального сфинктера
Ультразвуковое исследование прямой кишки рекомендуется проводить после опорожнения мочевого...
Медицина / Диагностика / Диагностика (статья)
 АппендицитЧаще всего боли в правом нижнем квадранте живота обусловлены острым аппендицитом («Оценка Пальпации и Перкуссии Живота»). К другим возможным причинам относятся дивертикулит, эктопическая беременность («УЗИ: Внематочная беременность») и перекрут яичника («УЗИ: Перекрут яичника»).
АппендицитЧаще всего боли в правом нижнем квадранте живота обусловлены острым аппендицитом («Оценка Пальпации и Перкуссии Живота»). К другим возможным причинам относятся дивертикулит, эктопическая беременность («УЗИ: Внематочная беременность») и перекрут яичника («УЗИ: Перекрут яичника»).
Нужно отметить, что самая высокая частота ложноположительного диагноза острого аппендицита наблюдается у женщин в возрасте от 20 до 40 лет – 30-40%. Такая частота симуляций воспаления аппендикса у женщин обусловлена воспалительными патологиями органов малого таза («Гинекологическое УЗИ: исследование таза») и другими гинекологическими заболеваниями.
Боль в правом нижнем квадранте живота также может возникать при других патологиях:
Под термином «автограф кишки» понимают смену концентрически расположенных и чередующихся гипо- и эхогенных слоев кишечника, визуализируемых на УЗИ. Лучше всего «автограф кишки» видно на поперечном изображении. Чередующиеся слои соответствуют следующим слоям:
Стандартный метод УЗИ при диагностике аппендицита – постепенное сдавливание с использованием линейного датчика (5-10 МГц), который перемещают из правого верхнего квадранта живота в правый нижний. Постепенное сдавливание позволяет сместить заполненные воздухом петли кишечника, что дает возможность хорошо визуализировать аппендикс. Отметим, что воспаленный червеобразный отросток не сжимается.
Основное преимущество УЗИ перед КТ при диагностике аппендицита заключается в том, что ультразвуковое исследование у женщин репродуктивного возраста позволяет исключить гинекологические патологии, которые симулируют острый аппендицит (например, тубоовариальный абсцесс, перекрут яичника и др). Кроме этого, трансвагинальное УЗИ позволяет диагностировать аппендицит, локализованный в нижних отделах таза.
В норме ультразвуковая картина червеобразного отростка демонстрирует трубчатое неперестальтирующее образование, прикрепленное к основанию слепой кишки. Максимальный внешний диаметр составляет примерно 6 мм, максимальная толщина стенки аппендикса – 2 мм.
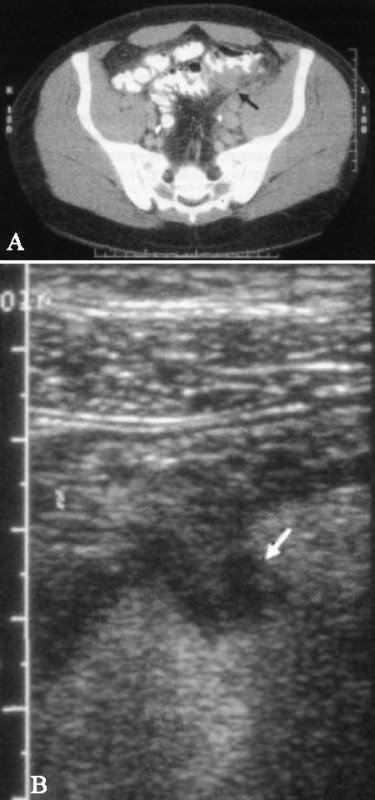
Ультразвуковая картина острого аппендицита характеризуется наличием несдавливаемого трубчатого, неперестальтирующего образования, прикрепленного к основанию слепой кишки, наружный диаметр которого > 6 мм, а толщина стенки более 3 мм (фото 1). Надежный признак патологии – круговое усиление кровотока в пределах стенки аппендикса на цветовой допплерографии.
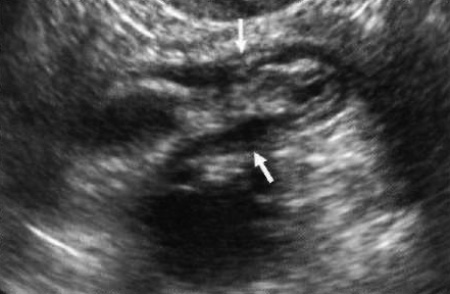
Фото 1. Острый аппендицит. Стрелками обозначено трубчатое образование диаметром более 6 мм в правой подвздошной области
Также при остром аппендиците на УЗИ может визуализироваться периаппендикулярный инфильтрат – эхогенный участок, окружающий червеобразный отросток.
Аппендиколитиаз (конкременты в червеобразном отростке) помогает при диагностике аппендицита. Нужно отметить, что аппендиколитиаз может наблюдаться при отсутствии воспалений. Ультразвуковая картина характеризуется наличием яркого эхогенного внутрипросветного образования, которое дает четкую дистальную акустическую тень (эхогенность и выраженность акустической тени зависит от степени кальцификации) (фото 2).
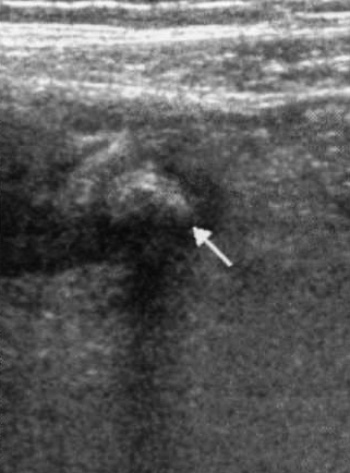
Фото 2. Аппендиколитиаз. Стрелкой обозначен воспаленный червеообразный отросток с эхогенным внутрипросветным фокусом и звуковой тенью
Ложноотрицательная ультразвуковая диагностика аппендицита может быть обусловлена следующими факторами:
Ложноположительный результат может быть обусловлен неверной интерпретацией терминального отдела подвздошной кишки как аппендикса. В этом случае нужно брать во внимание основные отличительные признаки, позволяющие дифференцировать терминальный отдел подвздошной кишки с червеобразным отростком:
К основным ультразвуковым признакам ишемии и гангрены аппендикса относятся локальное и распространенное прерывание эхогенного подслизистого слоя червеобразного отростка. Также может наблюдаться утолщение периаппендикулярного жирового слоя, обусловленного воспалением.
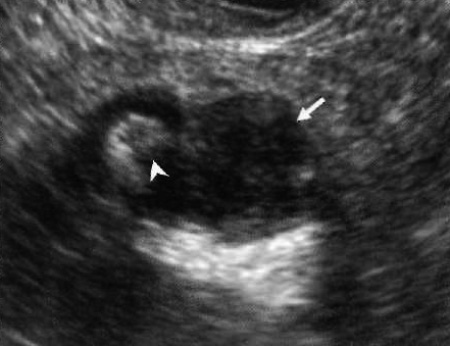
Фото 3. Перфоративный аппендикс. Указателем обозначен воспаленный червеобразный отросток с очаговыми дефектами. Стрелка указывает на очаги скопления жидкости с четкими границами, что соответствует периаппендикулярному абсцессу
Острый терминальный илеит, возбудителем которого являются бактерии (иерсинии [Yersinia], кампилобактер [Campylobacter], сальмонеллы [Salmonella]), проявляется болями в животе, тошнотой и поносом.
Ультразвуковая картина острого илеита демонстрирует гипоэхогенное утолщение стенки терминального отдела подвздошной киши и слепой кишки с гипоэхогенными, отечными складками слизистой оболочки. Цветовая допплерография демонстрирует усиление кровотока в стенке кишки. Также могут визуализироваться увеличенные брыжеечные лимфоузлы.
Болезнь Крона вызывает поражение желудочно-кишечного тракта – от пищевода до прямой кишки. Наиболее частым клиническим проявлением этой патологии является диффузное утолщение стенки дистального отдела подвздошной кишки. На УЗИ отмечается значительное утолщение подслизистой оболочки – гиперэхогенная полоса. Поскольку в патологический процесс вовлекаются все слои стенки кишки, околокишечная жировая клетчатка тоже воспалена – утолщенная и эхогенная, – в результате чего отмечается разделение прилежащих петель кишечника. Примерно в 20% случаев наблюдается увеличением мезентериальных лимфоузлов.
Патология характеризуется диффузным утолщением стенки кишечника и околокишечной жировой клетчатки, которое вторично по отношению к воспалению. В большинстве случаев дивертикулы локализованы слева. У больного может возникать локальная боль. Цветовая допплерография может демонстрироваться усиленный кровоток в прилегающей околокишечной клетчатке (фото 4).
 УЗИ: Дивертикулит сигмовидной кишки
УЗИ: Дивертикулит сигмовидной кишки
Фото 4. Дивертикулит сигмовидной кишки. А – на осевом изображении через таз стрелкой обозначено утолщение толстой кишки и инфильтративные изменения брыжейки сигмовидной кишки. В – на ультразвуковом изображении стрелкой обозначен дивертикул сигмовидной кишки, который окружает эхогенная зона, вторичная по отношению к воспалению жира брыжейки
Патологию в большинстве случаев диагностируют у лиц молодого возраста, чаще у женщин и азиатов. Правосторонние дивертикулы ободочной кишки являются врожденными и, как правило, одиночными. Диагноз на основании УЗИ ставят в случае выявления дивертикула слепой кишки или восходящей части ободочной кишки и повышенной эхогенности жировой клетчатки в результате воспаления. У больного может отмечаться локальная болезненность. Цветовая допплерография может демонстрировать усиленный кровоток в жировой клетчатке.
Важно дифференцировать правосторонний дивертикулит с аппендицитом!!!
Отростки сальника – жировые привески на серозной поверхности ободочной кишки. В случае тромбоза или перекрута этих отростков развивается ишемия и инфаркт, что вызывает местное воспаление. Поскольку воспаление отростков ободочной кишки справа может имитировать острый аппендицит, важно установить правильный диагноз.
На УЗИ воспаление привесок ободочной кишки визуализируется как эхогенные, овальные, пальцевидные образования, которые выходят из стенки ободочной кишки. Прилегающий жир имеет повышенную эхогенность и может образовывать плотную массу. Может отмечаться утолщение стенки ободочной кишки.
Этиология инфаркта сальника имеет много теорий, например, нарушение артериального кровообращения, перегиб сосудов при повышении внутрибрюшного давления и сосудистый застой после обильного приема пищи. В большинстве случаев инфаркт сальника имеет треугольную форму и охватывает нижнюю поверхность правой стороны сальника. Часто зона инфаркта локализована между передней брюшной стенкой и восходящей или поперечной ободочной кишкой. Ультразвуковое исследование передней брюшной стенки и восходящей или поперечной ободочной кишки демонстрирует гиперэхогенное образование овальной формы.
В большинстве случаев инфаркт сальника является доброкачественной патологией, которая разрешается самостоятельно. Период выздоровления сопровождается ретракцией и фиброзом, в результате чего происходит либо полное заживление пораженной ткани, либо самоампутация. В случае осложнения инфаркта сальника у больного развивается абсцесс или кишечная непроходимость. Клиническая картина инфаркта сальника имитирует острый аппендицит.
Ультразвуковое исследование прямой кишки рекомендуется проводить после опорожнения мочевого...
Скопление жидкости возле желчного пузыря, которая на УЗИ выявляется по ходу гепатодуоденальной...
Среди гинекологических ургентных состояний на долю перекрута яичника приходится примерно 2,7%....
Обследование пациента на предмет заболевания органов пищеварительной системы позволяет...
У детей признаки аппендицита довольно непостоянные. Однако в типичных случаях проявления боль...
анализы, БАД, биологическая медицина, витамины, гастроэнтерология, гигиена, гинекология, гомеопатия, дерматология, диагностика, диетология, заболевания, иммунология, инфекционные заболевания, инфекция, исследования, кардиология, кожа, косметика, красота, лекарственные растения, лечение, лицо, неврология, обследование, оздоровление, онкология, ортопедия, педиатрия, питание, пищеварительная система, поведение, похудение, препараты, продукты, профилактика, процедура, психология, пульмонология, рак, реабилитация, сердечно-сосудистая система, ССС, тело, терапия, травматология, уход, фитотерапия, хирургия, эндокринология
Показать все теги

Комменатрии к новости