ВПХ: Травмы костей и суставов. Часть 3
Хирургия кистей рук и стоп является узкой специализацией ортопедической хирургии, и многие ее...
Специалистам / Практика / Практика (статья)
 Ранений костей и суставовПРОДОЛЖЕНИЕ. НАЧАЛО ЗДЕСЬ: «ВПХ: Травмы костей и суставов. Часть 1»
Ранений костей и суставовПРОДОЛЖЕНИЕ. НАЧАЛО ЗДЕСЬ: «ВПХ: Травмы костей и суставов. Часть 1»
При принятии решения о проведении иммобилизации кости, хирург должен учитывать следующие факторы:
Не существует одного идеального метода иммобилизации переломов, который подходил бы для всех ситуаций и для всех пациентов. Основными методами являются гипсовая повязка, скелетное вытяжение и внешняя фиксация. Каждый из этих методов имеет свои преимущества и свои недостатки (таблица 1, 2 и 3). Внутрикостную фиксацию — остеосинтез — не следует использовать для первичного лечения военных ранений с переломами. Хирург должен выбрать наиболее подходящий метод, принимая во внимание следующие особенности:
Самый главный фактор при принятии решения - опыт и знания хирурга.
|
Преимущества |
Недостатки |
|
Стоимость |
Нужно пополнять запасы |
|
Легкость наложения |
Громоздкий |
|
Требуется мало специального оборудование или вообще не требуется оборудование |
Иммобилизирует суставы |
|
Наименее инвазивный метод |
Плохой доступ к ранам |
|
Допускает применение других хирургических приемов |
Не подходит при обширных ранах и ожогах |
|
Гибкий метод |
При тугом наложении приводит к нарушению кровообращения. При слабом наложении – несрастание перелома |
|
Хороший метод временного и окончательного лечения |
При раздробленных переломах часто происходит укорачивание и неправильное сращение кости |
|
Быстрое заживление кости |
Дискомфорт |
|
Больного можно быстро ставить на костыли |
Невозможность проведения качественных гигиенических мероприятий, особенно в жарком и влажном климате |
|
Ранняя выписка из медицинского учреждения |
|
|
Преимущества |
Недостатки |
|
Хорошая временная мера |
Не подходит при отсутствии соответствующего сестринского ухода и физиотерапии |
|
Возможность перехода на другие технологии |
Требует постоянного контроля за грузами и осей вытяжения |
|
Быстрое заживление костей |
Нужна специальная рама |
|
Хороший доступ к передней стороне бедра |
Трудно достичь соосности костных фрагментов; чаще используют при закрытых переломах |
|
Возможность разрабатывать суставы |
Плохой доступ к задней стороне бедра |
|
|
Иммобилизация больного в кровати |
|
|
Не подходит в случае необходимости срочной эвакуации больных на войне (в таких ситуациях применяют внешнюю фиксацию, шину Томаса или гипсовую лангету) |
|
Преимущества |
Недостатки |
|
Хороший доступ к ранам |
Инвазивная техника |
|
Надежная иммобилизация, что позволяет сохранить длину конечности и зафиксировать поврежденный сустав |
Риск отека |
|
Способна сокращать пробелы в кости, если ускоряется укорочение конечности |
Риск повреждения связок и нервно-сосудистого пучка |
|
Ранняя подвижность сустава |
Требуется хорошо подготовленный персонал |
|
Ранняя мобилизация больного |
Наложение требует много времени |
|
Ранняя выписка из больницы |
Замедленное сращение или несращение перелома (ложный сустав) |
|
Возможность костной пластики после заживления мягких тканей |
Инфицирование в местах установки спиц |
|
Средство военной эвакуации |
Сложность обслуживания оборудования |
|
|
Стоимость (дорогой) |
|
|
Возможность потери материала после выписки больного с аппаратом внешней фиксации |
При рассмотрении репозиции и иммобилизации перелома, нужно учитывать, что каждая поврежденная кость имеет особую клиническую значимость в отношении функционального исхода. Для нижних конечностей важны стабильность и одинаковая длина, а также для того, чтобы они правильно воспринимали весовую нагрузку (небольшое укорочение раненой ноги допустимо). Для верхних конечностей допустимо наличие некоторого укорочения, поворота и углового искривления.
Следует отдавать предпочтение отсутствию осложнений, а не быстрой мобилизации пациента, особенно в ситуации, когда лечение тяжелых ранений ведет хирург общей практики. Простые методы лечения — это самые лучшие методы.
Независимо от того, какой метод иммобилизации кости выбран, хорошая физиотерапия даст лучшие результаты. Необходимо поощрять мобилизацию пациента и разработку раненой конечности.
Гипсовая шина является прекрасным средством первичной иммобилизации переломов костей. Исключения: бедренная кость и большинство переломов плечевой кости.
Использование гипса является простой неинвазивной технологией создания формованной опоры для конечности. Любое эффективное использование гипса является ручным мастерством, требующим обучения и практики. Предыдущее поколение хирургов общей практики и ортопедов хорошо знало это дело. Сегодня это уже зачастую не так. Основная техника работы с гипсом заключается в изготовлении задней пластины или задней лонгеты, а также полной цилиндрической гипсовой лонгеты и ее разновидностей.
Показаниями к применению гипсовой иммобилизации являются:
В подавляющем большинстве случаев после первичного иссечения раны гипсовая лонгета является наиболее подходящим средством временной иммобилизации кости. Исключение составляют бедренная кость и большинство переломов плечевой кости.
После того как открытый перелом превращается в закрытый, гипсовая шина позволяет снимать нагрузку с большеберцовой кости и обеспечивает хорошую опору для костей предплечья. Главным недостатком гипса является иммобилизация ближайших суставов, а основным преимуществом является быстрота консолидации переломов.
Скелетное вытяжение — наиболее подходящий метод иммобилизации переломов бедренной кости.
Растягивающее усилие можно приложить к конечности различными средствами:
Вытяжение является оптимальным методом для лечения большинства переломов бедренных и плечевых костей, особенно для хирурга общей практики. Техника вытяжения проста, безопасна и редко вызывает осложнения при условии, что выполняется она под тщательным наблюдением хирурга или квалифицированного физиотерапевта. При минимальном вторжении в организм вытяжение позволяет прибегать к другим технологиям в случае каких-либо осложнений.
Физиологическое или функциональное вытяжение применяют для переломов ключицы наложением косыночной или крестообразной повязки, а для переломов плечевой кости — подвеской «воротник-манжет».
Накожное вытяжение является предпочтительным методом лечения переломов бедренной кости у детей и пожилых людей. При использовании накожного вытяжения для лечения переломов бедренной кости взрослых пациентов осуществляют линейное вправление перелома с наложением какой-либо шины для иммобилизации (например, шины Томаса).
Скелетное вытяжения является лучшим средством в следующих ситуациях:
Большая сила, прикладываемая при скелетном вытяжении, передается вдоль оси конечности через спицу, блок и вес. Направление вытяжения меняют, регулируя положение блока.
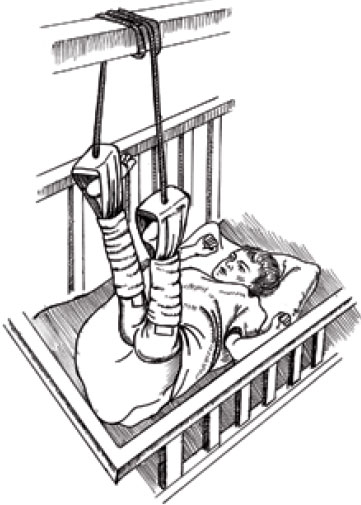
Рисунок 13. Вытяжение подвешиванием с балки
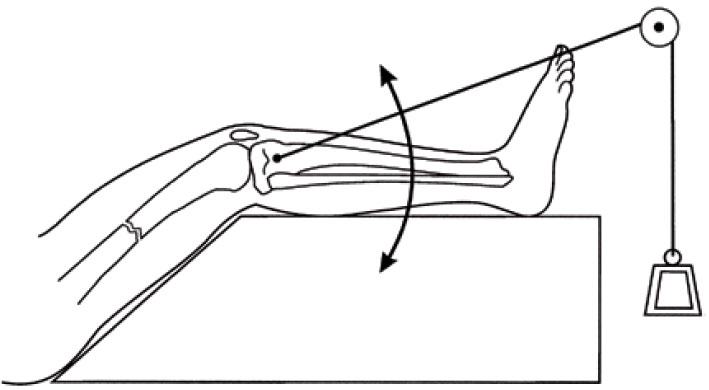
Рисунок 14. Вытяжение перелома бедренной кости осуществляют через спицу в большеберцовой кости при почти полном разгибании колена, которое служит центром приложения силы груза. Спица расположена таким образом, что сила всегда прилагается в одном и том же направлении вдоль оси конечности, независимо от положения ноги, и на приложение силы не влияет положение колена. Поэтому колено можно разгибать на 90°, убрав горизонтальную опору под ногой и продолжая вытяжение
Главный недостаток скелетного вытяжения - длительное нахождение пациента в постели, а также особые требования, предъявляемые к сестринскому уходу и физиотерапии.
Концепция внешней фиксации на первый взгляд кажется простой: жесткая рама, перекинутая через перелом и прикрепленная к кости при помощи спиц. Тем не менее, это специальная технология, связанная с рядом трудностей практического характера. Многие хирурги применяли самодельные фиксаторы, используя трансфиксационные стержни Штеймана, заделанные в гипсовую шину или внешние бамбуковые стержни.
В обстановке ограниченных ресурсов роль внешней фиксации невелика. Тем не менее, показания к применению внешней фиксации имеются, и хирурги Красного Креста соотнесли эти показания с этапом лечения, характером поврежденных тканей и общим ведением пациента.
По опыту хирургов Красного Креста показания к применению аппарата внешней фиксации во время первичного иссечения раны носят ограниченный характер и их можно подразделить на несколько категорий:
1. Фиксация по причине значительного повреждения мягких тканей.
2. Фиксация по причине повреждения кости.
3. Фиксация для ухода за пациентом.
Вне деятельности Красного Креста к этому перечню можно добавить военную необходимость эвакуации раненых, хотя выдержавшая проверку временем шина Томаса или простая гипсовая шина всегда могут быть использованы в этих целях.
При первичной обработке ран редко возникает необходимость во внешней фиксации. По опыту хирургов Красного Креста наиболее распространенным показанием к применению внешней фиксации является дальнейшее хирургическое лечение.
Если закрытие обширной раны, требующей дальнейшего хирургического лечения, невозможно осуществить путем наложения шва, то вместо задней гипсовой лонгеты или скелетного вытяжения вполне можно применить внешнюю фиксацию. Практически важными примерами этого являются раны, для которых требуется:
После завершения операции по закрытию раны и когда больше не требуется иметь к ней доступ, фиксацию, как правило, следует убрать и заменить ее гипсовой шиной или вытяжением. Сделать это следует, как только позволит заживление мягких тканей, с тем, чтобы способствовать консолидации перелома.
Как только отпадет необходимость в доступе к ране мягких тканей, аппарат внешней фиксации следует убрать.
Чем искуснее военный хирург, тем меньше надобности во внешней фиксации.
Поздние показания к применению внешней фиксации сводятся в основном к факторам, имеющим отношение к кости:
При работе в тяжелых условиях применение аппарата внешней фиксации может оказаться сложным делом и вести к многочисленным осложнениям. Многим хирургам-ортопедам, привыкшим работать в идеальных условиях, никогда не приходилось сталкиваться с такими осложнениями. Как указывалось ранее, существуют более простые и безопасные методы иммобилизации переломов, особенно для хирургов общей практики. Более того, редко возникает надобность во внешней фиксации в процессе первичного иссечения раны, когда необходимо заниматься раной, а не методом иммобилизации перелома.
Помимо патофизиологических изменений, обычно наблюдаемых у пациента, лечение которого осуществляется многоэтапным методом, недавние лабораторные исследования показали, что тяжелое ранение мягких тканей инициирует свою системную разрушительную воспалительную реакцию. Такая реакция особенно сильна при потере крови, ишемии, некрозе и/или инфицировании, а также при продолжительной манипуляции с переломом. В связи с этим в современной хирургической практике в лечении тяжелых переломов с обширным повреждением мягких тканей используют «многоэтапный» подход, в отличие от «полного раннего лечения», при котором каждая кость окончательно фиксируется во время первичной хирургической операции. Поэтому некоторые хирурги-ортопеды рассматривают использование внешней фиксации — в отличие от внутрикостной фиксации — как этап многоэтапного лечения. Тем не менее, когда жизни находящегося в шоке пациента угрожает смертоносная триада из гипотермии, ацидоза и коагулопатии (см статью «Военно-полевая хирургия: Damage Control»), иммобилизация задней гипсовой лонгетой или посредством скелетного вытяжения отнимает значительно меньше времени и сил, чем наложение аппарата внешней фиксации.
В своей основе принципы поэтапного лечения повреждения кости — «быстрая первичная временная стабилизация перелома... за которой следует... вторичное окончательное лечение, как только минует острая фаза системного восстановления» — остаются теми же самыми, что и проверенные временем классические методы лечения полученных на войне ран с переломами. Дело в том, что поэтапное лечение — иссечение, а затем отсроченное первичное закрытие раны — является неотъемлемой частью лечения всех полученных на войне ран с переломами, независимо от их тяжести и от физиологического состояния пациента.
Внутрикостную фиксацию не следует применять при первичном лечении военных ранений с переломами.
Внутрикостную фиксацию никогда не следует использовать для первичной иммобилизации военных ранений. В госпиталях Красного Креста и везде, где ресурсы ограничены и условия работы опасны, внутрикостную фиксацию не следует даже рассматривать в качестве альтернативы на любой стадии лечения, постольку это связано с высоким риском инфицирования костей.
Для некоторых пациентов, у которых раны полностью зажили без всяких признаков инфицирования и которые были эвакуированы в специализированные медицинские центры с опытными хирургами, где имеется нужное оборудование и операционное оснащение, а также доступен прекрасный сестринский уход, внутрикостная фиксация может успешно применяться в качестве отложенной вторичной процедуры. Специалисты исследуют целесообразность перехода на внутрикостную фиксацию при военных ранениях с переломами, лечение которых было осуществлено наложением шин в течение 10—14 дней. Если использовалось внешняя фиксация, то, прежде чем приступить к внутрикостной фиксации, стержни удаляются и в течение двух недель соблюдаются «бесстержневые каникулы». В таких случаях внутрикостная фиксация уже не представляет собой первичное лечение.
Ранения коленных и локтевых суставов являются наиболее часто встречающимися ранениями основных суставов после ранений кистей рук и стоп. Связанные с этими ранениями повреждения нервно-сосудистого пучка обычно наблюдаются в плечевом, локтевом, бедренном и коленном суставах.
Суставной хрящ не имеет непосредственного кровоснабжения: его питание осуществляет синовиальная жидкость. Поэтому для сохранения поврежденного хряща важно иметь неповрежденную и хорошо васкуляризированную синовиальную оболочку.
В то время как диагностирование огнестрельного ранения сустава обычно не представляет затруднений, сложнее обстоит дело у пациентов с множественными осколочными ранениями. Перелом тела длинной трубчатой кости может сопровождаться трещиной, идущей к ближайшему суставу. В диагностике хорошо помогает рентгенография. Наличие крови при аспирации является патогномоничным показателем.
В случае проникающих ранений суставов применимы те же самые принципы иссечения кости, за одним исключением: удаление ранящего снаряда является важнейшей частью обработки раны. Небольшие неприкрепленные отломки кости и хряща также следует удалять, но одновременно необходимо приложить все силы для сохранения синовиальной оболочки, что так же важно, как и сохранение надкостницы, когда речь идет о длинных трубчатых костях. При операциях на суставах лучше всего использовать пневматический кровоостанавливающий жгут (см статью «Пневматический кровоостанавливающий жгут»). Операционное поле следует обкладывать простынями таким образом, чтобы во время операции можно было сгибать и разгибать ногу в суставе для лучшего раскрытия раны.
Если входящее отверстие раны небольшое, то вскрытие сустава следует произвести путем стандартного дополнительного разреза. Если рана большая, то сустав очищают непосредственно через полость раны, расширяя ее при необходимости. Входное отверстие раны следует иссечь обычным образом, а сустав нужно тщательно промыть физиологическим раствором, чтобы удалить весь инородный материал и отломки, свободные фрагменты кости и хряща, а также сгустки крови. Нужно проверить все углубления, чтобы убедиться в отсутствии поврежденной ткани или инородных тел. Иссечение самой синовиальной оболочки должно быть чрезвычайно консервативным.
Околосуставные переломы, включающие поверхность сопряжения, с раздробленными и смещенными фрагментами трудно поддаются лечению, особенно если это военные ранения, для которых внутрикостная фиксация противопоказана. Большие костно-хрящевые фрагменты не следует удалять, нужно попытаться вставить их обратно на место. «Кулек с костями», удерживаемый капсулой сустава, может обрести некоторое сходство с шарниром и полезную функциональность даже в роли псевдоартроза, особенно если поощрять активное движение на ранней стадии лечения. Движение способствует питанию хряща, в результате чего происходит некоторая консолидация костно-хрящевых фрагментов. Если не случается инфицирования, то в процесс просто не нужно вмешиваться. Инфицирование же требует удаления больших фрагментов. Для некоторых суставов альтернативой является артродез.
Закрыть синовиальную оболочку или укрыть сустав окружающими мягкими тканями.
Небольшое входящее отверстие и/или небольшой разрез синовиальной оболочки при относительно небольших ранах следует ушить рассасывающейся нитью без введения дренажной трубки или с введением дренажной трубки для закрытой аспирации. При отсутствии такой трубки можно использовать закрытую систему, состоящую из катетера и стерильного мочеприемника. Дренаж следует удалить через 24 часа. Суставную капсулу, связки и кожу нужно оставить открытыми до отсроченного первичного закрытия раны.
Если синовиальную оболочку невозможно закрыть прямым ушиванием, для закрытия дефекта можно мобилизовать капсулу или мышцы, расположенные вокруг раны. И опять же остальную часть поврежденных мягких тканей нужно оставить открытой до отсроченного первичного закрытия раны.
При тяжелых ранениях с большим загрязнением синовиальную оболочку следует оставить открытой, а сустав прикрыть одним слоем влажной марли. Затем надо наложить повязку из пушистой марли и укрепить ее эластичным бинтом, не натягивая его слишком туго. После этого обычным способом проводят отсроченное первичное закрытие раны и мобилизуют мягкие ткани для закрытия синовиальной оболочки.
Не рекомендуется проводить непрерывное промывание сустава антибиотиками, так как это лишь способствует занесению инфекции.
После иссечения суставы в большинстве случаев можно иммобилизовать в функциональном положении конечности с помощью хорошо подогнанной задней лонгеты. При некоторых ранениях коленного сустава и при большинстве ранений тазобедренного сустава требуется скелетное вытяжение.
Если иммобилизация сустава гипсом (будь то гипсовой лонгетой или гипсовой лонгетой, подкрепленной циркулярным гипсовым бинтом) продолжается до второй операции, то начинать разрабатывать сустав как пассивно, так и активно следует через неделю после этой операции. Некоторым пациентам лучше всего наложить внешнюю фиксацию для скрепления сустава или продолжить скелетное вытяжение.
Если произошло инфицирование, то сустав следует снова прооперировать. Удаляют омертвелые ткани и обломки, сустав обильно промывают и оставляют открытым для дренажа. Следует пересмотреть антибиотиковую профилактику, и, поскольку хрящи поглощают синовиальную жидкость, местная инстилляция антибиотиков может оказаться полезной, но только не в форме непрерывного промывания. Старые и запущенные раны суставов с хронической инфекцией следует лечить таким же образом. Подавить инфекцию может быть непросто.
Серьезно инфицированный сустав может угрожать жизни пациента. Если это крупный сустав, то его удаление может оказаться единственным способом излечения. Артропластика по созданию псевдоартроза может быть выполнена позже.
Ранения брюшной полости или таза могут затронуть тазобедренный сустав и вызвать его загрязнение содержимым кишечника или мочой. После лапаротомии посредством артротомии нужно обследовать сустав. Сустав промывают, иссекают и дренируют, а затем его подвергают скелетному вытяжению. Внимание должно быть уделено обеспечению кровоснабжения головки бедренной кости.
После тяжелого ранения сустава нормальная функциональность конечности может быть безвозвратно потеряна из-за нестабильности сустава или сильных болей. Хирургическое сращивание является эффективным путем противодействия обоим этим факторам. Решения о выполнении артродеза принимается только после полного заживления мягких тканей и консолидации оставшейся кости, так как только после этого можно определить, сколько всего ткани было потеряно.
Сустав должен быть вскрыт, и все остатки хряща должны быть сколоты костным долотом таким образом, чтобы для сращивания получились две плоские костные поверхности напротив друг друга. Это место фиксируют в соответствующем положении при помощи аппарата внешней фиксации, который прижимает поверхности обеих костей друг к другу. Для сращения костей компрессионный артродез должен длиться примерно восемь недель. Другим, более простым, но менее поддающимся контролю методом является заключение места соединения в цилиндрическую гипсовую повязку.
Хирургический артродез вполне подходит для голеностопного или коленного суставов, в которых первостепенную важность имеет стабильность, а также для запястья и суставов пальцев. В плечевом, локтевом и тазобедренном суставах к артродезу прибегать не следует, так как выполнить его в этих суставах технически очень сложно, если вообще невозможно.
В промышленно развитых странах, где имеется необходимое оснащение, сустав, разрушенный в результате тяжелого ранения, может быть заменен на искусственный. Там, где такие ресурсы недоступны, все, на что можно рассчитывать, это артропластика в виде псевдоартроза, то есть формирование ложного сустава, который обеспечит некоторую подвижность. Производится иссечение всего сустава, а необработанные концы костей устанавливают напротив друг друга. Разработку такого сочленения начинают на ранних сроках лечения, в результате чего не происходит сращивания костей, а образуется ложный сустав.
Создание ложного сустава является ценной последней возможностью, к которой можно прибегнуть при тяжелых ранениях тазобедренного, плечевого и локтевого суставов. Как ни удивительно, он обеспечивает хорошую функциональность. Ложный сустав не подходит для колена или голеностопного сустава, для которых предпочтение следует отдать артродезу.
ПРОДОЛЖЕНИЕ: «ВПХ: Травмы костей и суставов. Часть 3»
Хирургия кистей рук и стоп является узкой специализацией ортопедической хирургии, и многие ее...
В наши дни боевые ранения конечностей редко бывают смертельными, но при этом они являются...
В некоторых больших ранах граница между омертвевшей и поврежденной, но жизнеспособной тканью...
Височно-нижнечелюстной сустав является одним из самых задействованных парных суставов и...
Если конечность ребенка выглядит деформированной или он не в состоянии ей пошевелить, есть...
анализы, БАД, биологическая медицина, витамины, гастроэнтерология, гигиена, гинекология, гомеопатия, дерматология, диагностика, диетология, заболевания, иммунология, инфекционные заболевания, инфекция, исследования, кардиология, кожа, косметика, красота, лекарственные растения, лечение, лицо, неврология, обследование, оздоровление, онкология, ортопедия, педиатрия, питание, пищеварительная система, поведение, похудение, препараты, продукты, профилактика, процедура, психология, пульмонология, рак, реабилитация, сердечно-сосудистая система, ССС, тело, терапия, травматология, уход, фитотерапия, хирургия, эндокринология
Показать все теги

Комменатрии к новости