Военно-полевая хирургия: Ранения противопехотными минами. Часть 2
Лечение травм, причиненных взрывами противопехотных мин, налагает громадную ответственность на...
Специалистам / Практика / Практика (статья)
 Ранения конечностейПРОДОЛЖЕНИЕ. НАЧАЛО: «Военно-полевая хирургия: Ранения конечностей. Часть 1»
Ранения конечностейПРОДОЛЖЕНИЕ. НАЧАЛО: «Военно-полевая хирургия: Ранения конечностей. Часть 1»
В статьях «Военно-полевая хирургия: лечение ранений» и «ВПХ: Первично-отсроченное закрытие раны, пересадка кожи», где изложены важнейшие принципы иссечения ран и их отсроченного первичного закрытия, за основу взято лечение ран мягких тканей и костей конечностей. В данной статье рассмотрены только несколько важных практических моментов.
Ни в коем случае первично не закрывайте раны, полученные на войне.
Иссечение ран лучше всего производить в систематической последовательности, послойно по анатомическим слоям, начиная с кожного покрова, затем вглубь сквозь мягкие ткани и вплоть до надкостницы и кости.
Рисунок 2. Ранение бедра. A– Входная рана на передней стороне бедра. B – Разрезом широко открыты кожный покров и глубокая фасция, чтобы декомпрессировать ткани и получить доступ в глубину раны. C – Открытая полость раны. D – Извлеченные свободные осколки трубчатой кости. E – Рану оставляют открытой безо всякого наложения швов и покрывают объемной ватно-марлевой повязкой.
Конечность поддерживают в приподнятом положении и через день после иссечения раны приступают к физиотерапии.
Необходимо проявлять постоянную бдительность, чтобы вовремя обнаружить наступление сосудистых осложнений или инфицирования. Сильные и усиливающиеся боли, выходящие за пределы ожидаемого, требуют немедленного вмешательства. Боль при пассивном сгибании или разгибании пальцев руки или ноги является самым точным показателем синдрома сдавления в межфасциальных пространствах, который требует повторной операции. При признаках острой инфекции необходимо немедленно произвести осмотр конечности в операционной.
Если сквозь повязку просачивается содержащий кровь экссудат, то рану следует не открывать, а наложить поверх новую повязку из марли и ваты, предварительно убрав, если требуется, сильно загрязненный слой повязки, но только не первый ее слой, контактирующий с раной. Или же вообще не трогать повязку до возвращения в операционную для отсроченного первичного закрытия раны.
|
Инородные тела, извлеченные военно-полевыми хирургами из ран:
|
Через 5 дней после иссечения раны отек мягких тканей должен в той или иной степени спадать, что является оптимальным моментом для отсроченного первичного закрытия. В чистой ране, готовой для отсроченного первичного закрытия, видна последняя марлевая повязка, прилипшая к фибрину обнаженной поверхности раны. При снятии ее мышца сжимается и кровоточит (рисунок 3).
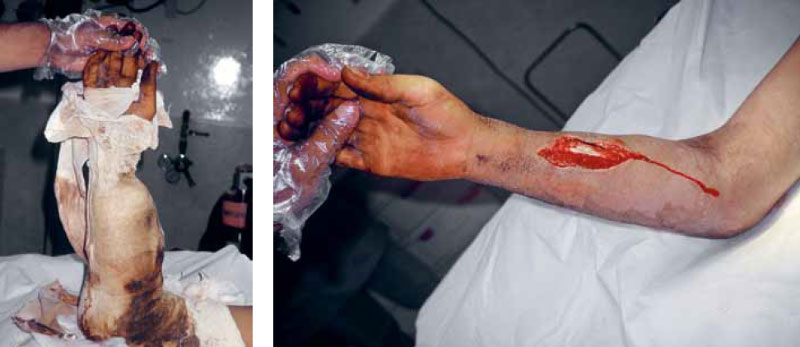
Рисунок 3. Отсроченное первичное закрытие раны. На повязке раны, готовой для отсроченного первичного закрытия, наблюдается засохшая кровь и серозная жидкость; такая повязка имеет «хороший плохой запах» чистой раны. На втором фото – чистая рана, готовая для отсроченного первичного закрытия
Многие раны и открытые ампутационные культи зачастую издают специфический аммиачный запах, который неопытные хирурги принимают за признак инфицирования. Военно-полевые хирурги Красного Креста называют его «хорошим плохим запахом», причиной которого являются продукты распада сывороточных белков. Это совершенно нормальное явление, и его не нужно путать с «плохим плохим запахом» инфекционного процесса. Кроме этого, когда в операционной снимают повязки, то раны иногда оказываются покрытыми желтоватой пленкой. Как бы то ни было, следует проводить различие между желтоватыми окрасками фибрина и гноя. Отсроченное первичное закрытие ни в коем случае нельзя производить в присутствии гноя, в то время как фибрин не оказывает отрицательного влияния на процесс заживления (см статью «Военно-полевая хирургия: Осложненные раны»).
Хирург должен понимать разницу между «хорошим плохим запахом» чистой раны и «плохим плохим запахом» инфицированной раны.
Как правило, достаточно сшить вместе только края кожи прерывистым швом широкого шага, а нижележащие ткани сами улягутся на место. Если там окажется пустое пространство, то нужно будет заложить дренажную трубку. Если на рану не удается наложить шов без натяжения, то нужно применить трансплантацию кожи или ротационный лоскут. Не исключено, что достаточно будет лишь частично зашить рану, а отрытую ее часть затем закрыть трансплантатом или оставить для заживления вторичным натяжением. Пересадку кожи можно осуществить сразу же или — в зависимости от анатомии конкретной раны — отложить на несколько дней.
Если рана инфицирована или обнаружена новая некротическая ткань, необходимо произвести повторное иссечение, извлечь все свободные костные фрагменты и вновь оставить рану открытой. Пациента возвращают в операционную для отсроченного первичного закрытия через 4-5 дней. Не имеющий опыта хирург стремится чуть ли не ежедневно осматривать рану, что, как правило, дополнительно травмирует рану, задерживает заживление и подвергает пациента опасности внутрибольничной инфекции.
Во время второй операции можно принять решение о том, как наилучшим образом выполнить окончательную фиксацию переломов.
Одно важное исключение для проведения отсроченного первичного закрытия: больница настолько переполнена вновь поступающими ежедневно пациентами, что просто нет возможности проводить повторные операции предыдущим пациентам. Метод Орра-Труета иммобилизации конечности после иссечения раны особенно полезен в такой ситуации, и при нем происходит заживление ран вторичным натяжением.
Продолжается уход за больным и физиотерапия, а также наблюдение с целью обнаружения малейших признаков инфицирования. Пациентов необходимо ставить на костыли, если они не проходят скелетное вытяжение. Очень важны упражнения для поддержания мышечной массы и подвижности суставов. Никогда нельзя упускать из виду хорошее питание и поддержание гигиены.
Дренажные трубки следует извлечь как можно быстрее, обычно не позднее чем через 24-48 часов. Чистая сухая рана не требует смены повязки до снятия швов в обычном порядке.
Если большая полость не поддается перекрытию лоскутами для пересадки или трансплантации, рану следует оставить для образования грануляций до тех пор, пока не появится возможность выполнить пересадку кожи или применить ротационный лоскут. Повторная смена повязок, пропитанных медом или сахаром, неоднократно использовалась в прошлом для ускорения появления грануляционной ткани, и многие хирургические бригады Красного Креста прибегали к этому методу. Он особенно полезен для пациентов с хроническими инфекциями. Хотя многие примеры этого носят случайный характер, имеется ряд сообщений о клинических исследованиях.
Часто встречающаяся поверхностная инфекция синегнойной палочкой легко и недорого поддается лечению повязками, пропитанными уксусной кислотой (разбавленным уксусом). Другие не поддающиеся хирургическому лечению поверхностные инфекции быстро отступают перед сменой повязки с пересыщенным физиологическим раствором, что особенно подходит при подготовке к пересадке кожи.
Местная вакуум-терапия применяется для лечения ран начиная с 1940-х годов. Экспериментальные исследования показывают, что для тканей вакуум создает определенную метаболическую среду, которая, как показывает практика, способствует заживлению ран путем стимуляции развития кровеносных сосудов и формирования грануляционной ткани. Кроме этого, вакуум ведет к физическому сжиманию ран мягких тканей. Первоначально техника вакуум-терапии предназначалась для застарелых ран, но затем ее стали применять для лечения практически любых видов ран и кожных язв — пролежней, варикозных и диабетических язв, некротизирующего фасцита, ран с обнаженной костью, открытого повреждения брюшной полости, для приживления кожных трансплантатов и т. д.
В последнее время так называемая VAC-терапия (Vacuum Assisted wound Closure — закрытие ран с помощью вакуума) широко применяется в вооруженных силах в Афганистане и Ираке в качестве дополнительного (но не основного) средства, способствующего правильной санации ран. Вакуумная повязка герметизирует рану и защищает ее от воздействия окружающей среды. По существу, она выполняет ту же роль, что и «объемная абсорбирующая повязка» стандартной лечебной процедуры, принятой в Красном Кресте. Обе они не дают возможности пациенту без надобности прикасаться к ране и служат препятствием для бактериального обсеменения от других пациентов и больничного персонала. И та, и другая отводят воспалительный экссудат, но VAC-терапия справляется с этим лучше.
Однако некоторые авторы предостерегают против ее использования при лечении травм, причиненных взрывом. У пациентов возникает септическое осложнение, и состояние их начинает улучшаться только после снятия VAC-приспособления и открытия раны.
Другим недостатком является то, что, по крайней мере, в настоящее время, имеющиеся на рынке приспособления для вакуум-терапии очень дорогие, и особенно это относится к отсасывающим аппаратам постоянного низкого расхода. Применялись дешевые самодельные приспособления. Хирургические бригады Красного Креста использовали этот метод лишь в единичных случаях, и поэтому пока не могут сформулировать свою точку зрения в отношении этой технологии.
Рисунок 4. Самодельная вакуумная повязка
«Повреждение с размозжением тканей является прямым поражением в результате сдавливания. Синдром раздавливания — это системное проявление повреждения мышечных клеток в результате сдавливания или размозжения».
Greaves I., Porter K., Smith J. E.
Повреждение с размозжением тканей является результатом долговременно чрезмерного сдавливания частей тела, чаще всего ног, но и руки, и туловище также могут оказаться местами ранения. Как правило, такие ранения встречаются у людей, зажатых в смятых в результате автокатастроф автомобилях, или во время стихийных бедствий, например, землетрясений, когда люди оказываются под обломками руин и в завалах. Во время войн то же самое происходит при обрушении здания в результате бомбежки.
Тяжесть ранения определяется степенью и продолжительностью сдавливания, а также объемом поврежденной мышечной массы. Синдром раздавливания представляет собой системное проявление острого некроза скелетных мышц после реперфузии поврежденной части тела вслед за выбросом в общий кровоток электролитов и токсичных продуктов разрушения мышц. Он проявляется в виде гиповолемического шока и острой почечной недостаточности, нередко осложняемых аритмией и остановкой сердечной деятельности, сепсисом, синдромом острой дыхательной недостаточности, диссеминированной внутрисосудистой коагулопатией, а также психологической травмой после извлечения из-под завала.
Часто наблюдаются некоторые псевдосиндромы раздавливания. Наиболее часто встречающимся псевдосиндромом такого рода является результат длительного неправильного наложения самодельного давящего жгута, что может привести к аналогичным метаболическим изменениям в ишемизированной конечности.
|
Жестокое обращение с заключенными и / или с гражданскими лицами во время вооруженных конфликтов и других ситуаций насилия — в нарушение права в области прав человека и Международного гуманитарного права — является достаточно распространенным явлением. Жестокие избиения — равнозначные неоднократным повреждениям тупыми предметами, — сопровождаемые насильственным обезвоживанием, также могут привести к патологии, аналогичной синдрому раздавливания и к почечной недостаточности. |
Основными целями лечения травмы с размозжением тканей являются недопущение развития при этой травме синдрома раздавливания, а также сохранение конечности.
Синдром сдавливания в межфасциальных пространствах, имеющий много общего с размозжением тканей, является тем не менее отдельной нозологической формой, при которой капиллярное перфузионное давление в закрытом пространстве меньше, чем давление в тканях, что ведет к местному нарушению циркуляции и к потере жизнеспособности тканей. Этот синдром является одним из возможных осложнений повреждения с размозжением тканей.
Патологические изменения, аналогичные происходящим при повреждении с размозжением тканей, наблюдаются в случае, если давящий жгут оставляют на конечности больше чем на шесть часов. Снятие жгута может привести к ишемически-реперфузионному повреждению. Необходимо провести тщательное клиническое обследование конечности для выяснения, было ли полностью прекращено кровообращение, что, к сожалению, случается очень часто. Если обнаруживается, что это так, производят серию разрезов для проверки жизнеспособности мышц. Как правило, они оказываются некротическими и требуется ампутация выше уровня наложения жгута.
Если давящий жгут оставался на конечности от 2 до 6 часов, то хирургу приходится решать, что делать дальше. Если делается попытка сохранить конечность, то необходимо предпринять все меры предосторожности для уменьшения развития псевдосиндрома раздавливания, сопровождаемого миоглобинурией и почечной недостаточностью. Нужно форсировать диурез и добиться щелочной реакции мочи до начала стадийного снятия жгута, так же как это делают при классическом повреждении с размозжением тканей. Если жгут оставался на конечности более двух часов, то во всех случаях необходима фасциотомия.
Синдром сдавления в межфасциальных пространствах чаще всего наблюдается в голени, но он также может произойти в любом другом закрытом анатомическом пространстве и в любой полости тела. В конечности синдром сдавливания обычно приводит к менее тяжелым последствиям, чем повреждение с размозжением тканей, но если его запустить или неправильно лечить, то результатом будут такие же системные эффекты, как и при повреждении с размозжением тканей, когда происходит некроз мышц.
Целый ряд причин может вызвать синдром сдавления в межфасциальных пространствах конечности:
К ятрогенным причинам относятся длительное наложение давящих жгутов или тугих гипсовых повязок, а также экстравазация внутривенного капельного введения или внутрикостной инфузии.
Формируется порочный круг: отек тканей в тугом закрытом пространстве ведет к повышению давления в межфасциальных пространствах, которое постепенно нарушает капиллярное кровообращение, следствием чего является тканевая гипоксия. Гипоксия и продукты гибели клеток еще больше увеличивают отек. Когда давление в межфасциальных пространствах достигает значительных величин, происходит полное прекращение кровообращения в крупных сосудах. Результирующая ишемия поражает все жизненно важные структуры в межфасциальных пространствах, включая мышцы, нервы, кровеносные сосуды и лимфатические протоки.
Синдром сдавления в межфасциальных пространствах чаще всего наблюдается в голени. Самым ранним и наиболее важным клиническим признаком синдрома сдавления является очень сильная боль, несоизмеримая со стимулирующим ее воздействием, особенно при пассивном сгибании или разгибании пальцев руки или ноги. Мышцы становятся напряженными, опухшими и твердыми, и появляются другие признаки ишемии, включая бледность покровов и парестезию. Пульс при этом может некоторое время оставаться нормальным.
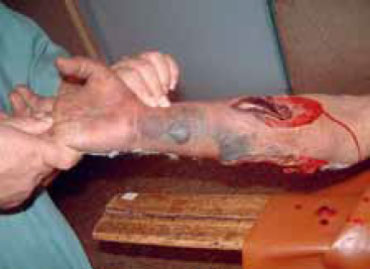
Рисунок 5. Синдром сдавления в межфасциальных пространствах предплечья
При малейшем подозрении на синдром сдавления в межфасциальных пространствах необходимо, не откладывая, произвести декомпрессию.
Синдром сдавления в межфасциальных пространствах требует срочного хирургического вмешательства, и фасциотомию необходимо произвести, как только возникает подозрение в его возникновении.
Если в процессе фасциотомии полностью установлено наличие синдрома сдавления в межфасциальных пространствах и обнаружено, что мышцы омертвевшие, их необходимо иссечь, и анестезиолог в операционной должен приступить к такому же лечению, как при синдроме раздавливания, в том числе произвести инъекцию болюса бикарбоната натрия и маннитола для предотвращения острой почечной недостаточности.
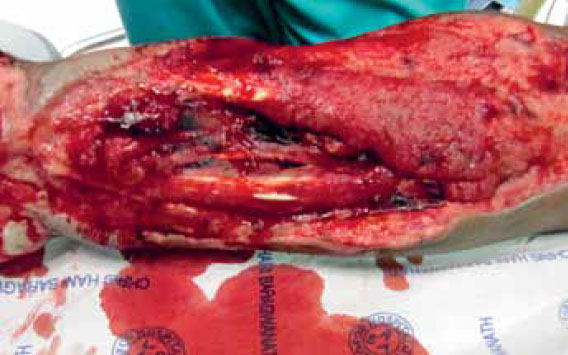
Рисунок 6. Синдром сдавления в межфасциальных пространствах предплечья; видны жизнеспособные мышцы.
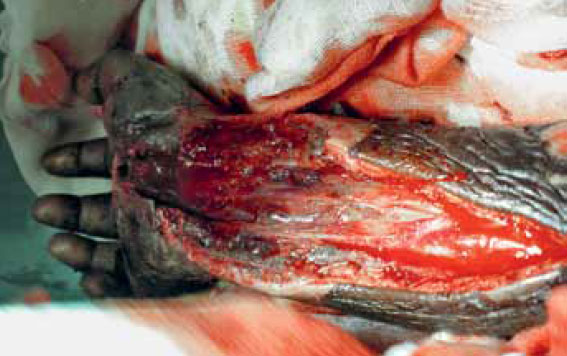
Рисунок 7. Некротическое поражение мышц предплечья в результате синдрома сдавления в межфасциальных пространствах
Разрезы фасциотомии следует оставить открытыми до отсроченного первичного закрытия раны.
После операции конечность необходимо всегда поддерживать в поднятом положении. Отсроченное первичное закрытие раны после спадения опухоли и восстановления нормальной циркуляции является стандартной процедурой. Часто наблюдается инфицирование, и конечным исходом нередко бывает ампутация.
Декомпрессию четырех отделов стопы производят путем трех тыльных разрезов.
Медиальный разрез проводят по нижней границе первой плюсневой кости и доводят до внутренней лодыжки; он проходит сквозь плотную и толстую подошвенную фасцию. Этим достигается декомпрессия медиального отдела и, путем рассечения, декомпрессия центрального подошвенного пространства.
Латеральный разрез производят между четвертой и пятой плюсневыми костями, чем достигается декомпрессия центрального тыльного пространства, и латерально удлиняют его через фасцию в латеральный отдел. Последний, средний разрез проводят между второй и третьей плюсневыми костями для того, чтобы войти в центральное тыльное пространство, и продолжают его в центральное подошвенное пространство до самой подошвенной фасции.
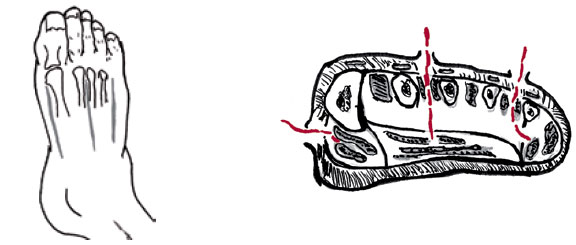
Рисунок 8. Фасциотомия стопы
Для хорошей декомпрессии ее следует провести во всех четырех отделах голени посредством двух длинных кожных разрезов. Фасциальные разрезы должны проходить по всей длине соответствующей фасции. Самая большая ошибка — если вы делаете слишком короткие разрезы.
В задние отделы лучше всего войти через один разрез, простирающийся от колена до внутренней лодыжки, на 2 см кзади от прощупываемого среднезаднего края большеберцовой кости. Разрезают глубокую фасцию, для того чтобы открыть поверхностный отдел, медиальную икроножную и камбаловидную мышцы стягивают вниз, а затем открывают фасцию над глубоким задним отделом. Необходимо проявить осторожность, чтобы не повредить заднюю большеберцовую артерию, большеберцовый нерв и подкожную вену. Этот разрез можно продолжить проксимально, для того чтобы обеспечить доступ к подколенным кровеносным сосудам.
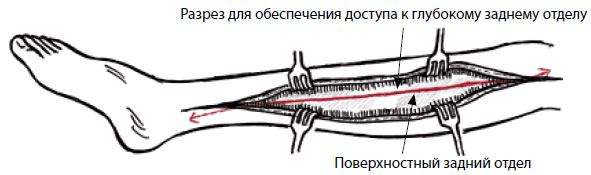
Рисунок 9. Медиальный фасциотомический разрез
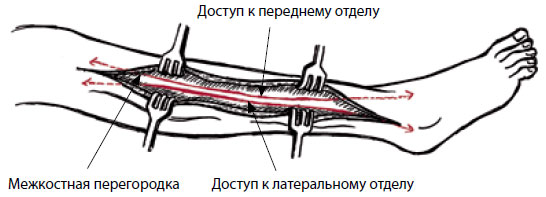
Рисунок 10. Переднелатеральный фасциотомический разрез
Доступ к переднему и латеральному фасциальным отделам осуществляется через один продольный разрез, простирающийся от колена до латеральной лодыжки, 2 см кпереди от тела малоберцовой кости, перекрывая, таким образом, межмышечную перегородку, разделяющую два этих отдела. Делают надрез в глубокой фасции одного из отделов, потом — в глубокой фасции другого отдела, а затем вскрывают фасцию проксимально и дистально длинными ножницами с закругленными концами. Необходимо проявить осторожность, чтобы не задеть малоберцовую артерию.
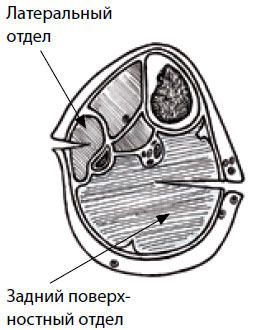
Рисунок 11. Декомпрессия латерального и заднего поверхностного отделов
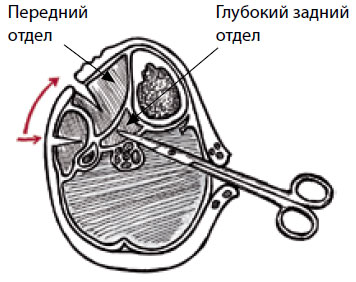
Рисунок 12. После открытия латерального отдела можно отвернуть кожный лоскут для получения доступа к переднему отделу. Доступ к глубокому заднему отделу осуществляется через поверхностный отдел.
В бедре нужно произвести декомпрессию трех отделов: переднего, заднего и аддуктора, и все это требует выполнения двух разрезов. Латеральный разрез, начинающийся у большого вертела бедренной кости и идущий к наружному мыщелку бедренной кости, делают для вскрытия широкой фасции бедра, что позволяет получить доступ в передний отдел. Подкожное рассечение книзу позволяет сделать разрез непосредственно за широкой фасцией и латеральной фасциальной перегородкой, создавая возможность доступа в задний отдел.
В отдел аддуктора можно войти при помощи стандартного разреза, который делают для получения доступа к бедренным кровеносным сосудам.
Фасциотомию предплечья делают с двух сторон: с ладонной и тыльной.
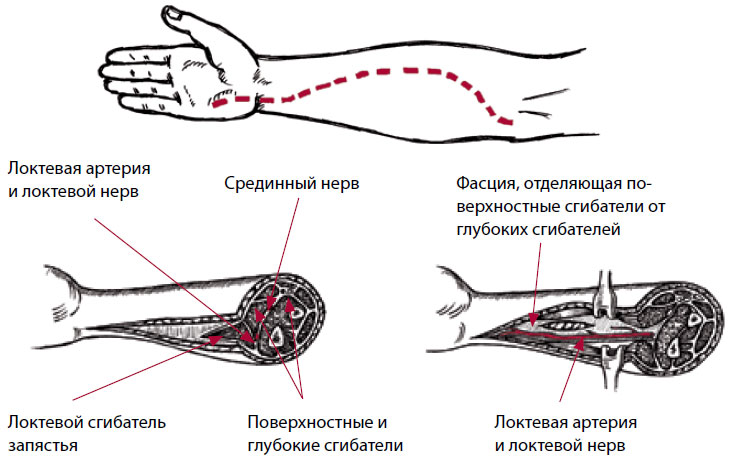
Рисунок 13. Ладонная фасциотомия предплечья
Волнистый S-образный разрез делают от медиального надмыщелка до лучевых сгибателей запястья, а затем обратно до локтевого конца складки сгиба. Затем этот разрез ведут дальше к середине ладони к точке непосредственно около локтевой стороны ладонного сгиба. Фасцию над локтевым сгибателем запястья разрезают, и мышца сразу же втягивается медиально. Затем поверхностные мышцы-сгибатели втягивают латерально, для того чтобы была видна фасция над глубокими сгибателями пальцев кисти. Производится декомпрессия каждой мышцы длинным продольным разрезом ее фасциального футляра. Необходимо проявить осторожность, чтобы не повредить локтевую артерию и нерв, расположенные между локтевым сгибателем запястья и глубокими сгибателями.
Тыльный срединный разрез от локтя до запястья проводят сквозь глубокую фасцию, для того чтобы раскрыть отдел разгибателей. Каждая мышца имеет свой фасциальный футляр, и поэтому необходимо выполнить декомпрессию каждой из них. Для завершения декомпрессии делают два тыльных разреза на кисти руки между второй и третьей и между четвертой и пятой пястными костями.
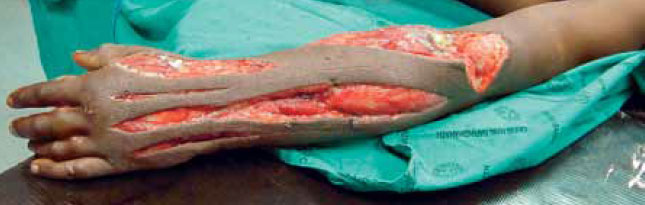
Рисунок 14. Декомпрессия тыльной стороны предплечья и кисти руки
Закрытие фасциального разреза заключается только в закрытии кожи, а фасцию оставляют открытой. Закрытие фасциотомии предплечья через 4-5 дней после операции, а также спадение опухоли обычно проходит без проблем. Это же можно сказать и в отношении «профилактической» фасциотомии голени во время восстановления кровеносных сосудов.
Есть много примеров фасциотомии голени, когда такое отсроченное первичное закрытие раны проходило очень сложно, а иногда и вообще оказывалось невозможным, поскольку результатом его было чрезмерное напряжение с последующим некрозом краев кожи. Кожная пластика расщепленным лоскутом для закрытия раны является одним из возможных решений этой проблемы.
Существуют устройства для растягивания кожи, но они дороги и не всегда имеются в продаже. Несколько других оригинальных методик было разработано и описано в последние годы: скрепление клейкой лентой, наложение шнуровочного шва и т. д. (см. избранную библиографию). Основная идея заключается в том, чтобы стимулировать растяжение краев раны — кожи вместе с подкожной фасцией — с тем, чтобы можно было в результате наложить обычный шов.
Раны, полученные на войне, так же, как и другие тяжелые ранения, нередко требуют применения реконструктивной хирургии, чтобы получить приемлемый функциональный результат. Недостаточный хирургический опыт, отсутствие необходимых лечебных средств и дефицит времени нередко ограничивают сферу применения этого вида хирургии.
Тем не менее существуют случаи, когда реконструктивная хирургия показана и может быть выполнена эффективно даже при ограниченных ресурсах. Некоторые основные технологии реконструктивной хирургии относительно просты и вполне доступны большинству хирургов общей практики.
Сюда относятся три категории пациентов и хирургических операций.
В конечностях это касается открытых кровеносных сосудов, которые были восстановлены. Необходимо мобилизовать кожный или мышечный лоскут, чтобы предотвратить иссыхание артерии. Широчайшая мышца спины может закрыть подмышечную и плечевую артерии, тонкая мышца — бедренную артерию, а икроножную используют для закрытия подколенных кровеносных сосудов.
Утрата значительных объемов мягких тканей обычно не позволяет просто сблизить края раны без натяжения, или же имеется возможность сблизить края раны, но большое пустое пространство снизу делает бесполезным прямое ушивание раны. Для закрытия раны нужны кожные трансплантаты или лоскуты. Открытые бессосудистые площади, например, кость без надкостницы или сухожилие без окружающей его рыхлой ткани, также необходимо закрывать лоскутами.
Если принято решение применить во время отсроченного первичного закрытия аппарат внешней фиксации, то одновременно можно проводить реконструкцию мягких тканей, и при этом расположить спицы так, чтобы они не мешали лоскуту. Предпочтение следует отдавать миоэпителиальным лоскутам, включающим в себя кожу, фасции и мышцы.
Коленный сустав и верхнюю треть большеберцовой кости лучше всего закрывать лоскутом медиальной икроножной мышцы. Камбаловидная мышца подходит для средней трети большеберцовой кости. Мобилизацию мышц нужно начинать с отделения их на уровне ахиллова сухожилия.
Раны, открывающие нижнюю треть большеберцовой кости, труднее всего поддаются лечению, поскольку рядом нет лоскутов для их закрытия. Для хирурга общей практики использование перекрестного лоскута, переносимого с другой ноги, является очень сложной задачей, поскольку это требует по меньшей мере двухэтапной операции и длительной обездвиженности пациента.
Кожный трансплантат, взятый из брюшной стенки, подходит для закрытия ран предплечья, кисти руки и запястья. Раны на запястье можно закрывать также лоскутами из паховой области.
Эти процедуры обычно делают по прошествии от трех до шести месяцев, после полного заживления мягких тканей. Они могут касаться осложненных ран, для которых единственное решение — сложнейшая реконструктивная хирургия, требующая специальной подготовки. Примерами таких ран являются освобождение тяжелой ожоговой контрактуры и транспозиция сухожилий при повреждении нервов. Рассмотрение таких процедур не входит в задачу настоящего руководства. Примерами простых процедур являются коррекции рубцов и замена расщепленных кожных лоскутов.
С деталями хирургии различных лечебных приемов можно ознакомиться в стандартных хирургических руководствах.
Лечение травм, причиненных взрывами противопехотных мин, налагает громадную ответственность на...
До поступления в хирургическое отделение медицинского учреждения некоторые раненые не получают...
Инфицированная рана, либо рана, содержащая остаточное заражение или нежизнеспособную ткань,...
Все огнестрельные ранения характеризуются повреждением мягких тканей, а многие из них...
В некоторых больших ранах граница между омертвевшей и поврежденной, но жизнеспособной тканью...
анализы, БАД, биологическая медицина, витамины, гастроэнтерология, гигиена, гинекология, гомеопатия, дерматология, диагностика, диетология, заболевания, иммунология, инфекционные заболевания, инфекция, исследования, кардиология, кожа, косметика, красота, лекарственные растения, лечение, лицо, неврология, обследование, оздоровление, онкология, ортопедия, педиатрия, питание, пищеварительная система, поведение, похудение, препараты, продукты, профилактика, процедура, психология, пульмонология, рак, реабилитация, сердечно-сосудистая система, ССС, тело, терапия, травматология, уход, фитотерапия, хирургия, эндокринология
Показать все теги

Комменатрии к новости