Диагностика боли в грудной клетке
Довольно часто на амбулаторном приеме к семейному врачу или врачу-терапевту обращаются...
Медицина / Диагностика / Диагностика (статья)
 Легочная гипертензияТщательно собранный анамнез с учетом факторов окружающей среды, семейного анамнеза, вредных привычек, профессиональных воздействий, связи заболевания с беременностью, родами, оперативными вмешательствами и др. является залогом успеха в установлении диагноза легочная гипертензия.
Легочная гипертензияТщательно собранный анамнез с учетом факторов окружающей среды, семейного анамнеза, вредных привычек, профессиональных воздействий, связи заболевания с беременностью, родами, оперативными вмешательствами и др. является залогом успеха в установлении диагноза легочная гипертензия.
Специфических симптомов для легочной гипертензии нет (см. табл.). Начальные проявления легочной гипертензии могут быть минимальными, что является причиной поздней диагностики заболевания. Подозрение в отношении легочной гипертензии должно возникнуть при появлении таких общих симптомов, как одышка, общая слабость, утомляемость и снижение работоспособности.
|
Симптом |
Частота симптома, % |
|
Одышка |
100 |
|
Слабость |
90 |
|
Головокружение |
60 |
|
Обморок |
24 |
|
Боль в сердце |
70 |
|
Кашель |
65 |
|
Кровохарканье |
34 |
|
Изменение голоса |
11 |
|
Цианоз |
32 |
|
Малый пульс |
96 |
|
Пульсация правого желудочка |
86 |
|
Увеличение границ сердца вправо |
72 |
|
Акцент II тона над легочной артерией |
100 |
|
Шум Грехема-Стилла |
28 |
|
III-IV тоны |
41 |
|
Систолический шум недостаточности трехстворчатого клапана |
21 |
Наиболее постоянной жалобой у больных с легочной артериальной гипертензией является одышка, которая является также объективным симптомом. Чем выше давление в легочной артерии, тем сильнее одышка, хотя не во всех случаях ее выраженность соответствует степени повышения давления в легочной артерии.
Учащенное сердцебиение отмечается также часто, как одышка, сопровождает ее при физической нагрузке и свидетельствует о снижении сердечного выброса.
Нередко у больных с легочной артериальной гипертензией наблюдают синкопе. Как правило, эти состояния возникают при физической нагрузке и являются результатом фиксированного сердечного выброса. Близкой по патогенезу является жалоба на головокружение.
Боль в сердце — нередкая жалоба у больных с легочной гипертензией. Как правило, она носит сжимающий характер, локализуется за грудиной, иррадиирует в руку, лопатку, продолжается от нескольких минут до нескольких часов, однако в отличие от боли при ИБС всегда сопровождается одышкой.
Кашель также является частой жалобой у больных с легочной гипертензией, причина которого — давление на бронхи, оказываемое расширенными и уплотненными легочными артериями. Особенностями такого кашля являются его непродуктивность, приступообразный характер и усиление в положении лежа.
В отдельных случаях наблюдается изменение окраски голоса (хриплый, сиплый, осевший и т. п.). Считается, что этот феномен связан со сдавлением n. recurens расширенным основным стволом и левой ветвью легочной артерии у больных с легочной артериальной гипертензией высокой степени.
Кровохарканье тоже может быть признаком ЛАГ, что связано с разрывом бронхолегочных анастомозов, мелких скперозированных артерий и развитием инфарктов в легких.
Важным этапом диагностики легочной гипертензии является объективное обследование больного.
Прежде всего следует обратить внимание на его внешний вид. При выраженной легочной артериальной гипертензии отмечается отставание в массе тела, нередко наблюдаются деформация грудной клетки и цианоз. Ногти имеют вид «часовых стекол», пальцы рук и ног — вид «барабанных палочек». Вдоль левого края грудины и в эпигастральной области можно видеть пульсацию правого желудочка, которая лучше выявляется пальпаторно. Определение границ сердца для диагностики легочной артериальной гипертензии не обладает высокой информативностью, так как их смещение может быть связано с развитием сердечной недостаточности.
При аускультации сердца определяется акцент II тона над легочной артерией, что считают наиболее достоверным признаком повышения давления в ЛА. Иногда выслушивают так называемый систолический клик, что обусловлено склерозом и аневризмой легочной артерии. При развитии относительной недостаточности клапана ЛА выслушивают протодиастолический шум Грехема-Стилла, иногда — ритм галопа над правым желудочком.
Изменение пульса и фибрилляция предсердий не являются характерными признаками легочной артериальной гипертензии. Артериальное давление имеет склонность к снижению, что связано с рефлексом В.В. Парина. Однако не исключают и сочетание легочной артериальной гипертензии с артериальной гипертензией.
Электрокардиография (ЭКГ) — это одно из первых обследований при подозрении на легочную артериальную гипертензию, по данным которой выявляют гипертрофию правого желудочка, Р-pulmonale и частичную или полную блокаду правой ножки пучка Гиса. При этом регистрируют так называемый R или qR-тип ЭКГ в отведениях III, II, AVF, V1—V2, который свидетельствует преимущественно о гипертрофии путей оттока правого желудочка. Снижение сегмента ST и отрицательный зубец Т в этих отведениях связывают также с систолической перегрузкой ПЖ (рис. 1). Однако ЭКГ при легочной гипертензии не имеет достаточной чувствительности (55%) и специфичности (70%). Признаки гипертрофии правого желудочка и перегрузки правого предердия являются поздними и косвенными признаками легочной артериальной гипертензии. Слабо выраженная ЛАГ не всегда сопровождается характерными изменениями на ЭКГ в покое. Тем не менее именно данные ЭКГ, даже при отсутствии специфических клинических признаков, являются единственным достаточным основанием для дальнейшего исследования в целях подтверждения легочной артериальной гипертензии (эхоКГ и катетеризация правых отделов сердца).
Рис. 1. ЭКГ больной 30 лет. Диагноз: идиопатическая ЛАГ. СДЛА 130 мм рт. ст.
У больных с легочной артериальной гипертензией длительное время сохраняется синусовый ритм, поэтому при обнаружении признаков легочной гипертензии и фибрилляции предсердий необходимо дальнейшее обследование для исключения посткапиллярной формы ЛГ.
Рентгенологическое исследование органов грудной клетки позволяет обнаружить патологические изменения в 90% случаев. Наиболее частыми симптомами являются увеличение конуса легочной артерии (выбухание II дуги по левому контуру сердца в прямой проекции), увеличение диаметра правой ветви легочной артерии (в норме 14 мм), обеднение легочного рисунка на периферии за счет сужения и запустевания мелких сосудов легких (рис. 2, 3). Возможно выявление расширения правого предсердия и правого желудочка, которые лучше определяются в боковой проекции.
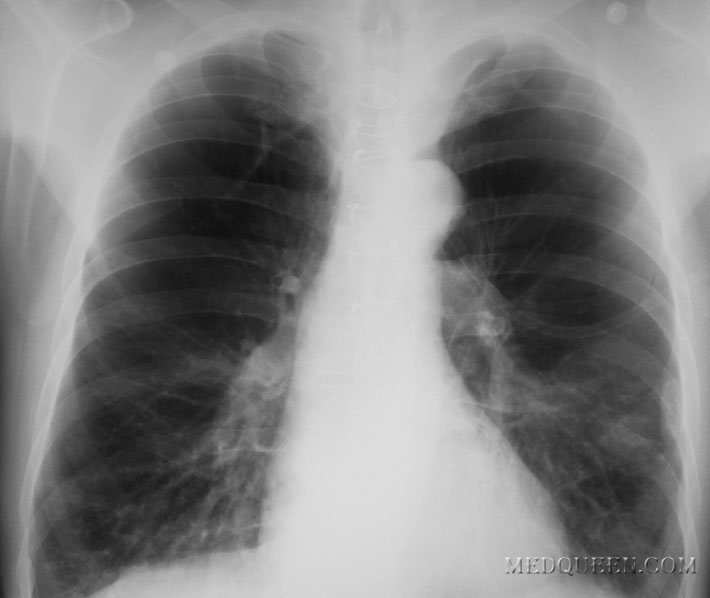
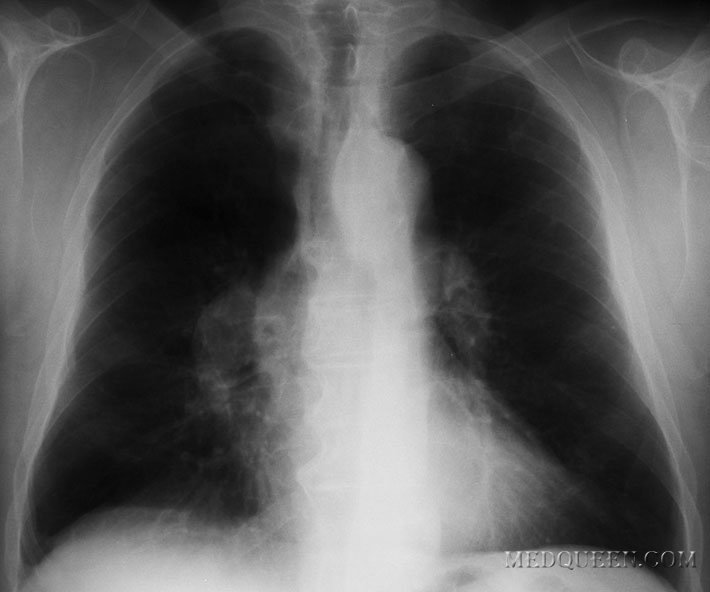
Рис. 2, 3. Рентгенограмма в прямой проекции. Диагноз ИЛГ
По данным рентгенографического исследования выявляют легочные заболевания, застойные явления в легких как признак посткапиллярной легочной гипертензии, признаки увеличения левых отделов сердца, изменение конфигурации сердца при врожденных пороках сердца, что необходимо учитывать во время проведения дифференциальной диагностики ЛГ.
Среди неинвазивных методов эхоКГ имеет наибольшую чувствительность и специфичность, являясь самым важным методом скрининга легочной гипертензии (рис. 4). Типичная морфологическая картина при легочной гипертензии включает гипертрофию и расширение правого желудочка (в 75% случаев), парадоксальное движение межжелудочковой перегородки (в 59% случаев), расширение правого предсердия. Конечно-диастолический объем левого желудочка остается нормальным или уменьшается из-за недостаточного его наполнения.
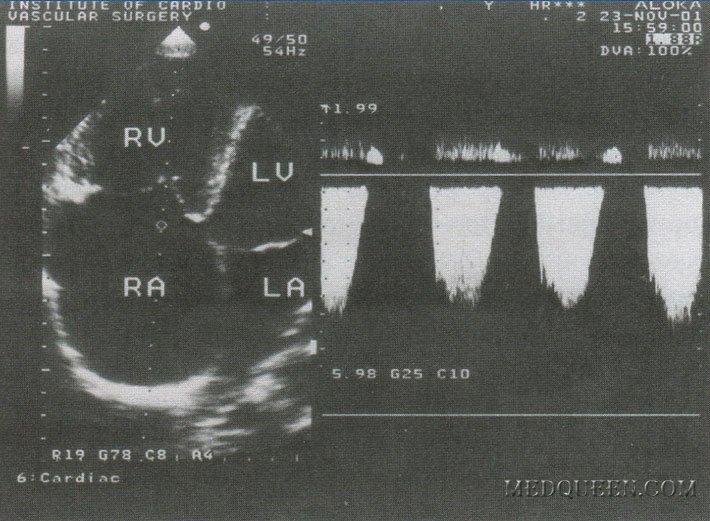
Рис. 4. ЭхоКГ больного с ИЛГ, СД/1А 110 мм рт. ст.
Для установления диагноза легочной гипертензии важным является допплеровское измерение скорости обратного тока на трехстворчатом клапане с оценкой систолического давления в легочной артерии (СДЛА).
Для расчета СДЛА используют формулу:
СДЛА = ∆Р + давл. в ПП
Где ∆Р = 4v2 • v – систолический транстрикуспидальный градиент давления, v – максимальная скорость потока регургитации.
Давление в правом предсердии принимают равным 5 мм рт. ст. при условии спадения нижней полой вены (НПВ) после глубокого вдоха более 50%. Если спадение НПВ составляет менее 50%, давление в правом предсердии считают равным 15 мм рт. ст. Такая оценка тесно коррелирует с инвазивно определенным уровнем СДЛА. По данным литературы ее чувствительность в диагностике легочной гипертензии колеблется от 79 до 100%, специфичность — от 69 до 98%. Однако золотым стандартом является прямое измерение давления во время катетеризации правых отделов сердца и легочной артерии.
Чреспищеводная эхоКГ в диагностике легочной артериальной гипертензии не имеет преимуществ перед трансторакальной эхоКГ, однако ее показатели информативны для выявления внутрисердечных шунтов (особенно межпредсердной перегородки — МПП) и больших тромбоэмболов в легочной артерии, что наблюдается при посттромбоэмболической легочной гипертензии, а также наличии тромбов в полостях сердца.
Если по данным эхоКГ обнаружены признаки легочной гипертензии с одновременным увеличением левых камер сердца (особенно ЛП), систолической или диастолической дисфункцией левого желудочка, наличием пороков аортального или митрального клапана, следует диагностировать посткапиллярную форму легочной гипертензии (класс рекомендаций IIa, уровень доказательности А).
Тест с 6-минутной ходьбой. В настоящее время результаты теста с 6-минутной ходьбой (6-MWT) являются самым важным показателем для оценки физического состояния больного с ЛАГ. Во время его проведения измеряют дистанцию, пройденную пациентом за 6 мин в удобном для него темпе. Результаты теста важны для уточнения диагноза при комплексном обследовании, мониторирования динамики заболевания, определения эффективности лечения и оценки прогноза (уровень доказательности С, класс рекомендаций I). Дистанция ходьбы <330 м свидетельствует о неблагоприятном прогнозе.
Спирограмма и исследование диффузионной способности легких необходимы для исключения бронхообструктивных заболеваний (в первую очередь ХОЗЛ) и выраженных рестриктивных состояний. Диффузионная способность у больных с легочной артериальной гипертензией обычно составляет 60-80% от нормы. Значения менее 50% от должного уровня указывают на болезнь легких или ревматическое заболевание.
Перфузионная пульмосцинтиграфия (ПСЛ) с 99mТе должна быть выполнена для исключения хронической тромбоэмболической легочной гипертензией (ХТЭЛГ). Она дает возможность подтвердить ТЭЛА в 81% случаев на основании выявления перфузионных дефектов, захватывающих долю или целое легкое. Наличие лишь сегментарных дефектов снижает точность диагностики до 50%, а субсегментарных — до 9%. Специфичность ПСЛ ниже, чем ее чувствительность, поэтому при наличии отклонений от нормы следует провести легочную артериографию.
Компьютерную томографию (КТ) применяют для дифференциальной диагностики, так как при легочной артериальной гипертензии изменения в паренхиме легких обычно отсутствуют. Спиральная КТ с контрастированием дает возможность определить состояние легочной артерии и ее разветвлений. Для диагностики ТЭЛА она является надежным методом и заменяет ангиографию сосудов легких.
Катетеризация правых отделов сердца необходима для подтверждения и определения тяжести легочной артериальной гипертензии, исключения заболеваний левых отделов сердца и внутрисердечного шунтирования (определение давления «заклинивания», повышение которого выше 12-15 мм характерно для этих больных), а также выполнения пробы с вазодилататором (вазореактивный тест). Проведение вазореактивного теста необходимо для выявления больных-«ответчиков», которым показана терапия антагонистами кальция. В качестве вазодилататоров используют ингаляции NО, илопроста, внутривенное введение аденозина или простациклина. Европейское общество кардиологов определило критерии положительного вазореактивного теста: снижение СДЛА до 10 мм рт. ст. или более при сохранении или увеличении сердечного индекса.
В качестве дополнительных методов обследования больных с легочной гипертензией рекомендовано исследование крови на наличие циркулирующих аутоантител. Выявление ББА, БС1-70 или высоких титров ДНК-антител свидетельствует о ревматическом заболевании, а высокие титры антикардиолипиновых антител — о наличии антифосфолипидного синдрома.
Для заболеваний, сопровождающихся посткапиллярной легочной гипертензией, характерно сочетание симптомов легочной гипертензии с клиническими проявлениями основного заболевания при систолической, диастолической дисфункции левого желудочка или при той и другой одновременно. Это ИБС, ДКМП, артериальная гипертензия, ГКМП, аортальные пороки. Диагностика заболеваний, сопровождающихся посткапиллярной легочной гипертензией (митральный стеноз, миксома и тромбоз левого предсердия), также не нуждается в описании, надежным методом их подтверждения является эхоКГ.
Для всех этих заболеваний характерны, кроме клинических симптомов основного заболевания, признаки застоя в легких, которые проявляются наличием незвучной крепитации и мелких влажных хрипов, состоянием ортопноэ, признаками сердечной астмы и отека легких в анамнезе, даже у больного с правожелудочковой недостаточностью. Лечение основного заболевания (восстановление коронарного кровотока при ИБС, эффективная антигипертензивная терапия при артериальной гипертензии, корригирующие операции при пороках сердца и т. п.) способствует снижению давления в легочной артерии без специальной терапии.
При ПТЭЛГ ЛАГ развивается, как правило, вследствие острой обтурации дистальных отделов легочной артерии или рецидивирующей ТЭЛА. По данным разных авторов, она возникает приблизительно у 5% пациентов после лечения по поводу ТЭЛА. Скорее всего, точное число таких больных неизвестно, так как диагностика ПТЭЛГ затруднена из-за отсутствия настороженности и вследствие того, что ТЭЛА часто возникает улиц среднего и пожилого возраста на фоне других заболеваний (ИБС, кардиопатия, клапанный порок и др.), поэтому развитие правожелудочковой недостаточности у таких лиц часто объясняют этой патологией.
Диагноз ПТЭЛГ основывается на появлении и усилении одышки, цианоза, признаков недостаточности правого желудочка. Возможно синкопе. В плазме крови определяется Д-димер, на ЭКГ—увеличение признаков перегрузки правого желудочка и правого предсердия. Диагноз подтверждают данные сцинтиграфии, КТ и ангиографии.
Диагностика легочной артериальной гипертензии при врожденных пороках сердца базируется на изменении клинической картины самого порока при развитии легочной артериальной гипертензии.
У больных с дефектом межжелудочковой перегородки при развитии синдрома Эйзенменгера интенсивность характерного для этого порока систолического шума постепенно уменьшается и может исчезнуть совсем; появляются признаки гипертрофии правых отделов сердца, вначале в сочетании с гипертрофией левого желудочка, свойственной этому пороку, а в дальнейшем с преобладающей гипертрофией правого желудочка с синдромом систолической перегрузки (RIII>RI, qR или Rs в V1-V3, негативный Т в этих отведениях, блокада правой ножки пучка Гиса, P-pulmonale). Увеличение правых отделов сердца можно выявить с помощью других инструментальных методов исследования (рентгенологических, эхоКГ, КТ). При допплер-эхоКГ определяется праволевое шунтирование крови. Клинически у больного появляется и усиливается диффузный цианоз, формируется симптом «барабанных палочек», развивается правожелудочковая недостаточность.
При открытом артериальном протоке исчезает характерный для порока систоло-диастолический шум над легочной артерией вначале за счет диастолического компонента, II тон становится акцентуированным и нерасщепленным. Формируется гипертрофия правого желудочка.
Особенностью ДМПП является более позднее развитие необратимых изменений в сосудах легких и соответствующей клиники.
Идеопатическая легочная гипертензия. Даже для опытных врачей установление диагноза ИЛГ является сложной клинической задачей. Однако последние годы ознаменовались существенным пополнением доказательной базы благодаря ряду фундаментальных и клинических работ, посвященных изучению новых инструментальных методов обследования и лечения.
Симптоматика семейной и спорадической форм ЛАГ одинакова. Заболевание чаще встречается у молодых женщин. В развернутой стадии ИЛГ наиболее постоянным признаком является одышка. Другие клинические проявления (головокружение, обморок, резкая слабость) связаны с небольшим фиксированным ударным объемом ЛЖ из-за высокого ЛСС. В связи с этим необходимо обратить внимание на то, что, как и при остальных формах легочной артериальной гипертензии, у больных отсутствуют клинические признаки застоя в легких, не бывает состояния ортопноэ. Другие клинические признаки — акцент II тона над легочной артерией, обнаружение гипертрофии правого желудочка и правого предсердия по данным ЭКГ и эхоКГ — также являются общими с другими формами легочной артериальной гипертензии. Из особенностей следует отметить, что признаки гипертрофии правого желудочка при ИЛГ резко выражены и преобладают над дилатацией, длительно сохраняется близкое к норме насыщение крови кислородом (SaО2).
Диагностика ИЛГ основывается на последовательном исключении других, более распространенных причин со сходной клинической симптоматикой. При скрининге, кроме простого комплексного обследования, необходимо определить давление в легочной артерии с помощью эхоКГ.
Диагноз семейной ЛАГ устанавливают в случаях, если больны как минимум два члена семьи. На сегодня определено два генетических дефекта, которые вызывают легочную артериальную гипертензию: мутации в костном морфогенетическом протеиновом рецепторе-2 (BMPR-2) в хромосоме 2q33, приводящие к ЛАГ у 20% носителей этих мутаций, и мутации в гене ALK-1.
При легочной гипертензии, ассоциированной с поражением дыхательной системы (ХОЗЛ, интерстициальные заболевания легких), в клинической картине прежде всего появляются признаки легочной недостаточности (ЛН) — обструктивной ее формы при ХОЗЛ, рестриктивной — при поражении паренхимы легких. Примечательным является факт раннего развития недостаточности правого желудочка даже при нерезком повышении СДЛА или нормальных его величинах, что ряд авторов в последнее время объясняют развитием дистрофических процессов в миокарде вследствие хронической гипоксемии и интоксикации. Поэтому характерны экспираторная одышка и раннее появление диффузного цианоза, коррелирующего с гипоксемией. Выявляют также признаки эмфиземы легких, бронхообструкции с сухими хрипами, нарастающими изменениями показателей функции внешнего дыхания (ФВД), снижением объема форсированного выдоха за 1 с (ОФВ1) и пиковой объемной скорости (ПОС). При паренхиматозном поражении легких обнаруживают перкуторные изменения, крепитацию и влажные звучные хрипы. Результаты рентгенологического исследования свидетельствуют об очаговых или диффузных изменениях в легких, уменьшении объема легочной ткани, снижении жизненной емкости легких по данным исследования ФВД.
Довольно часто на амбулаторном приеме к семейному врачу или врачу-терапевту обращаются...
При легочной гипертензии, в первую очередь, нужно выполнять ряд общих рекомендаций: пациентам...
Согласно определению Европейского общества кардиологов — ЕОК (2008 г.), легочная...
Причинами возникновения артериальной гипертензии могут быть заболевания аорты, такие как...
Наиболее распространенной причиной изолированной систолической артериальной гипертензии...
анализы, БАД, биологическая медицина, витамины, гастроэнтерология, гигиена, гинекология, гомеопатия, дерматология, диагностика, диетология, заболевания, иммунология, инфекционные заболевания, инфекция, исследования, кардиология, кожа, косметика, красота, лекарственные растения, лечение, лицо, неврология, обследование, оздоровление, онкология, ортопедия, педиатрия, питание, пищеварительная система, поведение, похудение, препараты, продукты, профилактика, процедура, психология, пульмонология, рак, реабилитация, сердечно-сосудистая система, ССС, тело, терапия, травматология, уход, фитотерапия, хирургия, эндокринология
Показать все теги

Комменатрии к новости