COVID-19: Ведение и лечение больных. Рекомендации SIMIT (март 2020)
SIMIT (Итальянское Общество Инфекционных и Тропических болезней) в марте 2020 года...
Специалистам / Практика / Практика (статья)
 КоронавирусКлинические течение коронавирусной инфекции COVID-19 может быть разным: от асимптоматического или мягкого гриппоподобного состояния, до тяжелой пневмонии, при которой необходима интенсивная терапия. Данные клинические рекомендации рассчитаны на практикующих врачей, которые наблюдают пациентов с подозрением или подтвержденными случаями инфицирования COVID-19. Ниже представлены советы по клиническому ведении случаев коронавирусной инфекции и оказание помощи в условиях медицинского учреждения и за его пределами.
КоронавирусКлинические течение коронавирусной инфекции COVID-19 может быть разным: от асимптоматического или мягкого гриппоподобного состояния, до тяжелой пневмонии, при которой необходима интенсивная терапия. Данные клинические рекомендации рассчитаны на практикующих врачей, которые наблюдают пациентов с подозрением или подтвержденными случаями инфицирования COVID-19. Ниже представлены советы по клиническому ведении случаев коронавирусной инфекции и оказание помощи в условиях медицинского учреждения и за его пределами.
Инкубационный период коронавирусной инфекции до 30 дней, но в большинстве случаев он длится 4-5 дней; вероятная (интерквартильная) разница – от 2 до 7 дней. Степень передачи инфекции от инфицированных лиц без симптомов на сегодняшний день неизвестна. Серийный интервал COVID-19 – примерно 2,2. На основании имеющихся данных медианный возраст – 50, с преобладанием у мужчин (примерно 60%). Среди детей, возрастом до 15 лет, отмечается относительно небольшой показатель случаев тяжелого течения коронавирусной инфекции, при которых требуется госпитализация (примерно 1%). Основными факторами риска развития осложнений при коронавирусной инфекции являются: пожилой возраст и иммунодепрессивные состояния, а также заболевания сердечно-сосудистой системы и сахарный диабет.
Примерно у 80% инфицированных COVID-19 лиц отмечается легкое течение заболевания, 15% больных переносят патологию в тяжелой форме (диспноэ, тахипноэ, гипоксемия), в 5% случаев развивается критическое состояние (дыхательная недостаточность, острый респираторный дистресс-синдром, нарушение гемодинамики, полиорганная недостаточность). Нужно отметить, что в настоящее время отсутствуют данные о количестве инфицированных COVID-19 лиц с бессимптомным течением.
Повышение температуры тела – наиболее распространенный признак коронавирусной инфекции, который отмечается более чем у 90% пациентов (однако на рутинном приеме лихорадка выявляется примерно у 44% больных). Также к типичной для коронавирусной инфекции симптоматике относятся:
Отметим, что при коронавирусной инфекции могут возникать нетипичные симптомы – тошнота и рвота (5%), диарея (3,8%).
Рентгенологическая диагностика органов грудной клетки у больных с коронавирусом демонстрирует патологические изменения примерно в 60% случаев, при КТ – в 85% случаев. При тяжелом течении патологические изменения органов грудной клетки на рентгенограмме отмечаются у 77% больных, при выполнении компьютерной томографии – у 95%.
На сегодняшний день преимущественное большинство случаев инфицирования коронавирусной инфекцией заканчиваются благоприятным исходом – полное выздоровление (процесс выздоровления может длиться до нескольких недель, особенно при тяжелом течении). Осложнения в виде острого респираторного дистресс-синдрома, полиорганной недостаточности, а также смертельные случаи возникают у небольшого процента больных (по имеющимся данным показатель летальности не превышает 5%). Нужно отметить, что летальность больных в критическом состоянии часто обусловлена вторичными бактериальными патологиями (часто мультирезистентной инфекцией) и септическим шоком.
Подозревать коронавирусную инфекцию нужно в следующих случаях:
- Кашель
- Боль в горле
- Затрудненное дыхание (в том числе и одышка)
- Повышение температуры тела более 38°C (измеренная) или субъективные жалобы пациента на повышение температуры тела (независимо от состояния во время приема)
- Контактировал с лицом, у которого подтвержден (или подозревается) факт инфицирования коронавирусной инфекцией COVID-19
- Путешествовал в регионы с высоким эпидемическим показателем инфицирования COVID-19 (информация постоянно обновляется на официальном сайте Всемирной организации здравоохранения)
- Посещал или был пациентом медицинского учреждения, в котором получают лечение больные с коронавирусной инфекцией
Если пациент соответствует хотя бы одному из вышеперечисленных критериев, он должен пройти исследование на предмет инфицирования COVID-19 в максимально короткие сроки! При этом медицинский персонал должен выполнить следующие действия:
Важно проводить быструю сортировку пациентов в зависимости от тяжести клинической картины (для этого можно применять стандартные системы сортировки в отделении). В контексте коронавирусной инфекции сортировка больных необходима по следующим причинам:
Лабораторные исследования на SARS-CoV-2 проводят путем полимеразной цепной реакции (ПЦР) с использованием обратной транскриптазы (RT-PCR). Для анализа нужно провести забор следующих образцов биологического материала:
При заборе биологического материала на анализ медицинский персонал должен использовать средства индивидуальной защиты (СИЗ)!!!
Чаще всего коронавирусную инфекцию дифференцируют с гриппом (учитывая особенности сезонности патологии – у пациентов из южного полушария она отличается от сезонности пациентов из северного полушария), типичными и нетипичными пневмониями, а у ВИЧ-инфицированных лиц и при показателе анализа на CD4 < 200 клеток/мм3 (а также эквивалентном подавлении иммунной функции) – с пневмонией, обусловленную Pneumocystis jirovecii. Лабораторная диагностика проводится с учетом состояния больного и включает:
Забор, хранение и транспортировка в лабораторию собранного для анализа биологического материала должны осуществляться в соответствии с требованиями медицинского учреждения, органов местного здравоохранения и лаборатории, которая проводит исследование.
В случае наличия у больного характерной клинической картины, следует рассмотреть назначение эмпирического лечения патологий, обусловленных другими патогенами, не COVID-19:
Пациенты с подозрением на инфицирование коронавирусом, при условии хорошего самочувствия или при легком течении патологии, в период ожидания результатов лабораторных анализов, могут находиться дома.
|
|
|
Рекомендуя больному самоизоляцию в домашних условиях, врач должен проинформировать о мерах и способах профилактики распространения инфекции:
Основная цель ведения пациентов, инфицированных коронавирусом COVID-19 – предупреждение развития осложнений, снижение летальности и предупреждение распространения инфекции. Раннее обнаружение больных и распределение их на категории, в зависимости от их состояния (средней тяжести, тяжелое, критическое), с дальнейшей их госпитализацией в стационар или отделение интенсивной терапии, играет важную роль в предупреждении распространения инфекции и смертности. Инфицированные COVID-19 больные должны быть изолированы, по отношению к ним должны выполняться профилактические меры против распространения инфекции в условиях медицинского учреждения. Также необходимо отследить контакты больного, провести с ним обучение правилам личной гигиены и другим мерам профилактики в домашних условиях, чтобы минимизировать распространение инфекции.
Распределение (сортировка) больных с подтвержденной инфекцией COVID-19 должна проводиться быстро, что дает возможность немедленно приступить к выполнению мер по профилактике распространения инфекции и предоставить соответствующую медицинскую помощь.
|
Требования |
Критерии |
|
Легкое течение болезни |
- Насыщение крови кислородом (SpO2): ≥ 95% Дети до 5 лет: указанные показатели должны соответствовать возрастным критериям ребенка; дети 5-12 лет: ЧД < 30, ЧСС < 130 |
|
Способность к самоизоляции |
- У больного есть возможность находиться в отдельном помещении (комнате) - Больной способен обратиться за медицинской помощью в случае ухудшения состояния и вернуться в медицинское учреждение |
|
Низкий риск развития осложнений |
- Возраст больного < 50 лет |
При низком показателе уровня насыщения крови кислородом, больной нуждается в проведении оксигенотерапии!!!
При лечении коронавирусной инфекции COVID-19 противопоказаны системные кортикостероидные препараты, кроме случаев наличия других показаний, обосновывающих их использование.
Данные исследований по применению кортикостероидов у больных SARS показали, что эти препараты не влияют на показатель смертности и способны вызывать побочные реакции (например, психоз, остеонекроз, замедление вирусного клиренса, сахарный диабет). Обзор исследований по применению кортикостероидов при лечении гриппа демонстрирует высокий показатель летальности и развития вторичных инфекций. Отметим, что качество данных оценивается как «низкое» и «очень низкое». Более новые исследования показали, что применение кортикостероидов не влияет на показатель летальности. А исследование больных с MERS, которые принимали кортикостероиды, не показали их влияние на летальность, при этом они вызывали задержку выведения инфекции MERS-CoV из нижних дыхательных путей. Таким образом, по причине отсутствия эффективности и возможных побочных действий кортикостероидов, их не рекомендуется назначать при лечении коронавируса, кроме случаев, когда их применение показано по другим причинам.
Острая гипоксемическая дыхательная недостаточность определяется у больных с респираторным дистресс-синдромом, который не поддается стандартной оксигенотерапии. При этом наблюдается затрудненное дыхание и гипоксемия (SpO2 < 90%, PaO2 < 60 мм рт ст [< 8,0 кПа]), даже при проведении неинвазивной кислородотерапии с помощью лицевой маски. Острая гипоксемическая дыхательная недостаточность при остром респираторном дистресс-синдроме обусловлена внутрилегочным вентиляционно-перфузионным дисбалансом или шунтом, при этом больные часто нуждаются в проведении искусственной вентиляции легких.
HFNO (Высокопоточная назальная оксигенация) и неинвазивная вентиляция может применяться только в отдельных случаях гипоксемической дыхательной недостаточность, так как опыт лечения MERS продемонстрировал большой процент неудачного лечения при неинвазивной оксигенотерапии. Поэтому, больные, которые находятся на высокопоточной назальной оксигенации и неинвазивной вентиляции легких подвержены риску ухудшения состояния и должны находиться под тщательным мониторингом медицинского персонала.
В случае развития гиперкапнии (кардиогенный отек легких, обострение обструктивной болезни легких), нарушения гемодинамики, мультиорганной недостаточности или при нарушении психического статуса, высокопроточная назальная оксигенация не показана (есть данные, что назальная подача кислорода безопасна при мягком течении гиперкапнии или гиперкапнии при условии отсутствия отрицательной динамики). Больные, получающие назальную оксигенацию, должны находится под постоянным медицинским контролем, а медицинский персонал должен быть готов к проведению эндотрахеальной интубации в случае ухудшения состояния или если состояние больного не улучшается в течение 1-2 часов.
Для интубированных больных с острым респираторным дистресс-синдромом при коронавирусной инфекции применяются особые стратегии вентиляции легких (также см статью «COVID-19: Восстановление проходимости дыхательных путей. Эндотрахеальная Интубация»). К общим принципам оказания помощи больным с острым респираторным дистресс-синдромом относятся:
Положительный результат анализа ПЦР может наблюдаться после клинической регрессии (точных данных и доказательств о том, сколько времени коронавирус COVID-19 сохраняет жизнеспособность и способен распространяться, на сегодняшний день нет). Повторные анализы назофарингеальных и орофарингеальных мазков проводят после нормализации температуры тела на фоне клинического улучшения, но не ранее, чем через 7 дней с момента получения последнего положительного результата анализа. После этого анализ повторяют 1 раз в 2 дня до момента, пока не два последовательных результата не будут отрицательными.
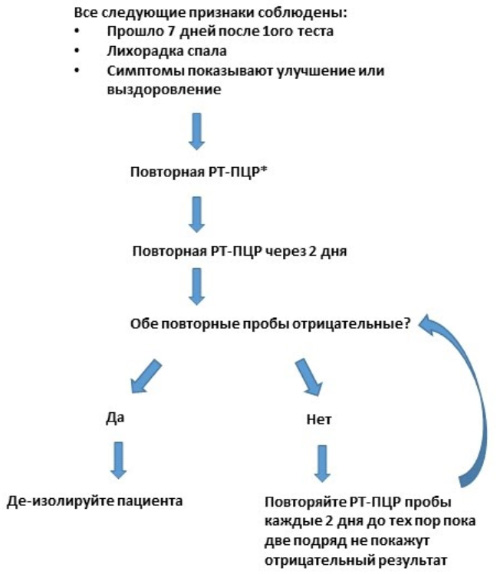
Больные, после перенесенной коронавирусной инфекции COVID-19, могут быть выписаны из стационара в следующих случаях:
Для больных с легким течением патологии, которые находились на домашнем лечении, отмена режима изоляции проводится на основании вышеперечисленных критериев.
Профилактика и контроль за распространением инфекции – важная неотъемлемая часть клинического управления, которая должна начинаться при поступлении больного в медицинское учреждение (как правило, в приемном отделении). Профилактика и контроль за распространением COVID-19 подразумевает соблюдение мер предосторожности при распространении инфекции контактным и воздушно капельным путями передачи (в том числе применение аэрозольных процедур).
Стандартные меры профилактики (правила личной гигиены, средства индивидуальной защиты, безопасное использование острых и режущих предметов, осторожное обращение с бельем и отходами, соответствующая дезинфекционная обработка предметом и инструментов, респираторная гигиена, охрана труда) способствуют предотвращению (или минимизации) распространения инфекции на протяжение всего периода и должны распространяться не только к медицинскому персоналу, но и ко всем пациентам медицинского учреждения, независимо от диагноза и состояния.
Проведение аэрозольных процедур (например, забор образцов биологического материала из ротоглотки и носоглотки для анализа на SARS-CoV-2, бронхоскопия, интубация, аспирация, сердечно-легочная реанимация и др) требует выполнения соответствующих профилактических мер:
SIMIT (Итальянское Общество Инфекционных и Тропических болезней) в марте 2020 года...
Данные рекомендации по проведению интенсивной терапии с целью восстановления проходимости...
Мониторинг лечения гепатита С подразумевает контроль эффективности терапии, безопасности и...
Public Health England (PHE; Охрана здоровья Англии), которое является исполнительным...
AAFP (American Academy of Family Physicians – Американская академия семейных...
анализы, БАД, биологическая медицина, витамины, гастроэнтерология, гигиена, гинекология, гомеопатия, дерматология, диагностика, диетология, заболевания, иммунология, инфекционные заболевания, инфекция, исследования, кардиология, кожа, косметика, красота, лекарственные растения, лечение, лицо, неврология, обследование, оздоровление, онкология, ортопедия, педиатрия, питание, пищеварительная система, поведение, похудение, препараты, продукты, профилактика, процедура, психология, пульмонология, рак, реабилитация, сердечно-сосудистая система, ССС, тело, терапия, травматология, уход, фитотерапия, хирургия, эндокринология
Показать все теги

Комменатрии к новости