Воспаления желудка у детей
Гастрит – воспаление слизистой оболочки желудка. У детей раннего и дошкольного возраста...
Специалистам / Практика / Практика (статья)
 УЗИПри заболеваниях пищеварительной системы больные чаще всего предъявляют жалобы на изжогу, отрыжку, нарушения глотания, нарушения аппетита, боли в животе, тошноту, рвоту, запор или диарею, выделения крови при дефекации.
УЗИПри заболеваниях пищеварительной системы больные чаще всего предъявляют жалобы на изжогу, отрыжку, нарушения глотания, нарушения аппетита, боли в животе, тошноту, рвоту, запор или диарею, выделения крови при дефекации.
При осмотре врач должен оценить прохождение пищи через пищевод, учитывая следующие характеристики:
При этом нужно указать, в каком виде проходит пища – твердая или только жидкая. Также следует выяснить, насколько хорошо пациент пережевывает пищу, возникают ли боли при пережевывании пищи.
|
Если больной предъявляет жалобы на изжогу и отрыжку, врач отмечает следующие факты:
Отрыжка может быть:
Нужно выяснить, чем изжога и отрыжка облегчаются.
Боли в животе требуют особого внимания и детализации. Врач должен выяснить характер боли:
При этом нужно описать локализацию боли и возможную иррадиацию, причины возникновения, продолжительность, а также причины, при которых боль усиливается, ослабевает или исчезает.
Локализация боли в правом подреберье типична при патологии печени, в подложечной области или над пупком – при панкреатите, в левом подреберье – патологии селезенки. У больного надо уточнить, влияет ли перемена положения тела или разные движения на боль, как резко боль начинается или проходит, наступает ли облегчение после рвоты или дефекации. Также нужно описать и другие симптомы, например, урчание (усиленная перистальтика), чувство переливания, тяжесть, пучение и др.
|
Обязательно надо выяснить, изменился ли аппетит у больного, охарактеризовав его (хороший, средний, отсутствует. Появилось ли у пациента отвращение к еде; если да, нужно это отметить (к любой еде или к определенной пище). Отметим, что у пациентов также могут отмечаться следующие нарушения аппетита:
У пациента надо уточнить, какие ощущения он испытывает после приема пищи:
|
Пациент может жаловаться на тошноту (натощак или после еды). В этом случае надо выяснить частоту возникновения тошноты, ее интенсивность, продолжительность, зависимость от пищи (качество, количество и др). При жалобах на рвоту, также надо уточнить, когда она возникает (натощак, после приема пищи, и через какое время после еды), какое количество рвотных масс. Также больной должен описать вкус рвотных масс (горькие, кислые, без вкуса) и их содержимое (кусочки пищи, слизь, водянистые клейкие или пенистые рвотные массы, наличие крови (или чистая кровь), в виде кофейной гущи, примеси желчи (при этом рвотные массы приобретают желтовато-зеленый цвет), каловая рвота темно-бурого или желтого цвета с запахом кала).
|
Врач определяет характер функции кишечника по следующим параметрам:
Следует выяснить характер фекальных масс: оформленные, твердые, кашицеобразные, жидкие, орешками (в виде овечьего кала), а также наличие в кале примеси крови (гемтохезия) или слизи (в каком виде и количестве). Кроме этого, надо указать, беспокоят ли пациента ложные позывы к дефекации (тенезмы), боль и чувство жжения в прямой кишке во время испражнения, зуд в области анального отверстия, геморроидальные шишки, выпадение прямой кишки?
|
|
Патологии печени связанные с нарушением структуры гепатоцитов (так называемые гепатоцеллюлярные патологии) или обструкцией желчевыводящих путей (вне- или внутрипеченочный холестаз). При этом пациенты предъявляют жалобы на чувство дискомфорта и боли в правом подреберье, эпигастральной области, общее недомогание, слабость, зуд кожи, кровоточивость, отмечается желтизна кожи. У таких больных может возникать картина, обусловленная портальной гипертензией – отеки нижних конечностей, увеличение живота, рвота с примесью крови.
Заболевания печени вызывают желтуху, потемнение мочи и обесцвечиванию каловых масс. В случае серьезного поражения гепатоцитов происходит нарушение гликолиза и гликогенеза, а также нарушается процесс выведения билирубина. Некроз гепатоцитов, сопровождающийся массивным разрушением клеток печени, приводит к значительному повышению уровня печеночных ферментов в крови (сывороточные трасаминазы и др). То есть, если анализ крови показывает повышение концентрации этих ферментов, это свидетельствует о патологии печени.
|
Цирроз печени сопровождается нарушением ее структуры с формированием узлов регенерации, которые оказывают давление на синусоиды и внутрипеченочные отделы портальной системы. Между гепатоцитами и клетками печеночных синусоидов происходит отложение коллагена, что приводит к облитерации перисинусоидального пространства (пространства Диссе). В результате нарушается портальный кровоток, раскрываются анастомозы (рисунок 1).
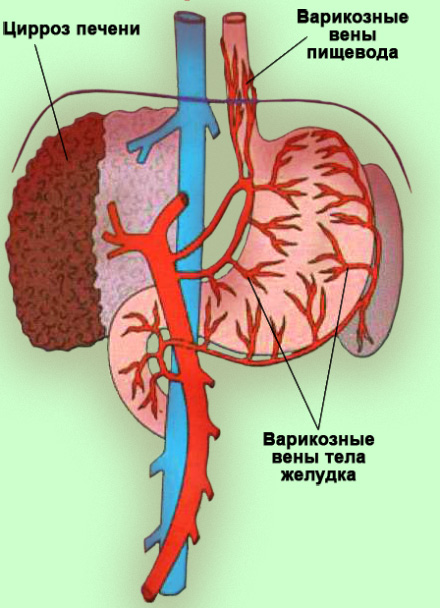
Рисунок 1. Портальная гипертензия (венозные коллатерали)
Так, коллатеральный кровоток распространяется на вены нижней трети пищевода (при эзофагогастроскопии такое варикозное расширение легко обнаруживается). Нужно отметить, что варикозные вены пищевода очень подвержены травмам, которые могут вызвать массивное кровотечение, угрожающее жизни пациента.
Напомним, что микрофлора кишечника (см статьи «О микробах: хороших и разных») выделяют большое количество продуктов метаболизма, часть из которых является очень токсичными для организма человека (например, фенолы, меркаптаны, аммиак и др). Попадая в кровь, эти токсины поступают в печень, где подвергаются детоксикации. Цирроз печени сопровождается портосистемным шунтированием крови, в результате кровь с токсинами поступает в системный кровоток, минуя печень. В этом случае токсины оказывают негативное действие, прежде всего, на нервную систему (печеночная энцефалопатия).
Еще одним следствием портальной гипертензии является асцит (накопление жидкости в брюшной полости), обусловленный низким уровнем сывороточного альбумина, который синтезируется в печени (при патологии печени синтез альбумина нарушается).
Гастрит – воспаление слизистой оболочки желудка. У детей раннего и дошкольного возраста...
У детей не обязательно должен быть ежедневный стул. У одних стул может быть несколько раз в...
Дизентерия – инфекционное заболевание поражающее толстую (сигмовидную) кишку,...
Энтерит – воспаление слизистой оболочки тонкой кишки, которое имеет острую и хроническую...
Боли в животе смело можно отнести к одной из наиболее серьезных симптомов, вместе с...
анализы, БАД, биологическая медицина, витамины, гастроэнтерология, гигиена, гинекология, гомеопатия, дерматология, диагностика, диетология, заболевания, иммунология, инфекционные заболевания, инфекция, исследования, кардиология, кожа, косметика, красота, лекарственные растения, лечение, лицо, неврология, обследование, оздоровление, онкология, ортопедия, педиатрия, питание, пищеварительная система, поведение, похудение, препараты, продукты, профилактика, процедура, психология, пульмонология, рак, реабилитация, сердечно-сосудистая система, ССС, тело, терапия, травматология, уход, фитотерапия, хирургия, эндокринология
Показать все теги

Комменатрии к новости