Токсидермия при приеме лекарств
Лекарства – частая причина возникновения высыпаний на коже. Поэтому, при сборе анамнеза...
Специалистам / Практика / Практика (статья)
 Заболевания кожиЮношеские угри
Заболевания кожиЮношеские угриЮношеские угри – очень распространенная патология, развивающаяся у подростков, обусловленная нарушением кератинизации сально-волосяных фолликулов с развитием воспаления. Многие люди в подростковом возрасте сталкиваются с этой проблемой. То есть, развитие юношеских (или вульгарных) угрей вызвано гормональными изменениями, чрезмерным выделением кожного сала, бактериальной инфекцией, а также закупоркой протоков сальных желез. У пациента определяются комедоны (черные угри), папулы, пустулы, рубцы, сальная кожа (рисунок 1).
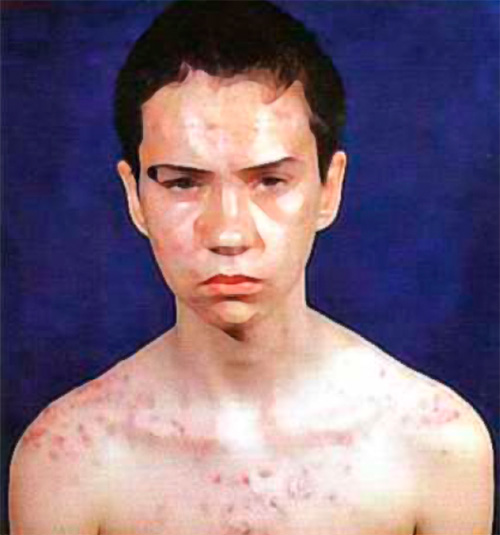
Рисунок 1. Конглобатные (юношеские) угри
В зависимости от тяжести проявлений, течение патологического процесса может быть разным. Как правило, поражается кожа в области лица, спины, шеи и других «себорейных» участков. У большинства людей эти угри исчезают на третьем десятке лет. После исчезновения угрей на их месте иногда могут формироваться поверхностные и даже келоидные рубцы.
Acne rosacea (розовые угри) появляются преимущественно на коже лица, но могут развиваться на других участках тела (сине, груди). Розовые угри возникают вследствие воспалительных реакций и ангиопатий, обусловленных такими провоцирующими факторами, как нарушения гормонального фона, патологиями пищеварительной системы (в том числе и патологией печени), алкоголизмом. Как правило, розовые угри появляются у лиц в возрасте старше 30 лет. Отметим, у женщин розовые угри могут развиться после менопаузы. Также следует обратить внимание, что на коже человека постоянно присутствуют микроорганизмы – бактерия Propionibacterium acnes и клещ Demodex folliculorum (угревая железница), – которые продуцируют медиаторы воспаления и факторы хемотаксиса, способные вызвать развитие патологии, особенно пустулизации.
Клиническая картина при розовых угрях характеризуется появлением телеангиэктазий, застойной эритемы, рассеянных папуло-пустулезных высыпаний, расположенных на коже в области щек, подбородка, лба и переносицы (рисунок 2). При этом, на коже век и вокруг рта сыпь не образуется.
Рисунок 2. Розовые угри
При розовых угрях отсутствуют комедоны, что отличает эту патологию от юношеских (вульгарных) угрей. В некоторых случаях может отмечаться локализация пустулезной сыпи и лимфостаза в области носа, что также рассматривается, как форма розовых угрей – ринофима (шишковатый нос), при которой образуются дольчатые узловатости, разделенные бороздками (эти узловатости могут достигать гигантских размеров). У таких пациентов наблюдается типичная вазомоторная реакция – покраснение пораженных участков кожи по время употребления острой пищи, горячих напитков или алкоголя.
Кортикостероидная терапия в лечении розовых угрей дает лишь временный эффект, после чего в большинстве случаев наступает рецидив. При лечении розовых угрей, как и вульгарных угрей, антибиотики являются препаратами выбора.
Экзема может быть обусловлена разными механизмами развития и иметь хроническую, острую и подострую форму течения, которые могут сочетаться. Основной симптом экземы – зуд кожи в области поражения. При острой форме экземы у больного возникают следующие симптомы:
Хроническая форма экземы характеризуется сухими, шелушащимися пятнами гиперкератоза, со временем в этих местах кожа утолщается, на ней образуются трещины.
Симптомы экземы очень часто изменяются, так как больные расчесывают кожу, что приводит к возникновению вторичных изменений (пиодермия, эксориация). В отличие от псориатических бляшек, границы участков хронической экземы менее четкие.
Микробная (нумулярная) экзема характеризуется образованием элементов в форме монеты с четкими границами, которые, в отличие от других видов экземы, похожи на псориатические бляшки. Несмотря на это, при нумулярной экземе типичной локализацией считается тыльная сторона кистей и пальцев рук, и в отличие от псориаза, элементы мокнут и не шелушатся.
Себорейная экзема возникает, как правило, у новорожденных и подростков. Типичный признак себореидов – эритематозные округлые пятна желтого цвета, покрытых жирными чешуйками. Характерная локализация – межлопаточная область, носогубные складки, кожа в области волосистой части головы и за ушными раковинами. При себорейной экземе, в отличие от истинной экземы, везикуляция и мокнутие отмечаются очень редко. Но часто возникает интенсивный зуд, что может быть причиной возникновения других симптомов. Также может присоединяться вторичная инфекция, которая маскирует вторичные элементы. Если экзема поражает кожу в области волосистой части головы, помимо перхоти возникает эритема, обусловленная воспалительным процессом. На пораженных участках волосы блестящий, иногда «склеенные» в пучки.
Водяница (дисгидратическая экзема) – патология неизвестной этиологии, симптомы которой напоминают экзему, при это участки поражения локализованы в области кожи стоп и кистей. Болезнь характеризуется образованием мокнущих везикулезных и везикуло-пустулезных высыпаний (похожих на зерна варенного риса), вызывающих сильный зуд. Типичное место расположения этих высыпаний – латеральные (боковые) поверхностипальцев ног и рук, а также ступней и ладоней.
Гипостатическая экзема возникает у больных, страдающих длительное время варикозом глубоких вен нижних конечностей. Характерным местом локализации таких экзематозных очагов является область голеней, также очаги могут сочетаться с другими последствиями варикозной болезни – отеками, гиперпигментацией, трофическими язвами, часто возникающих в области медиального надмыщелка.
Экзема, как правило, возникает у детей младшего возраста, однако может дебютировать у взрослых. Часто у таких больных отмечаются другие симптомы атопического синдрома – поллиноз, крапивница, бронхиальная астма. Изменение реактивности кожи и интенсивный зуд – главные признаки атопического дерматита. Участки экскориации и лихенификации, полиморфные высыпания (везикулы, эритема, папулы) имеют симметричный характер. Изначально они возникают в области лица, постепенно распространяясь на кожу верхних конечностей, туловища и ног (в основном поражения локализованы в области сгибательных поверхностей). Отметим, что основными характеристиками атопического дерматита являются наследственная предрасположенность, сухая кожа (более сухая кожа сопровождается более тяжелым течением заболевания), хроническое вялотекущее (торпидное) и рецидивирующее течение.
Контактный дерматит – патология кожи, обусловленная воспалительным процессом в результате экзогенного влияния или сенсибилизирующего действия внешних факторов. Контактный дерматит разделяют на аллергический и простой.
Аллергический контактный дерматит развивается при высокой чувствительности к определенному аллергену, выступающего в роли факультативного раздражителя (неоднократном воздействии аллергена). При этом у больного отмечается нарушение реактивности организма, наличие латентного периода, необходимого для возникновения сенсибилизации (по классификации Gell-Coombs – это IV тип аллергической реакции), распространение патологического процесса за границы действия раздражителя, а также образование полиморфной сыпи.
Простой контактный дерматит характеризуется развитием очага поражения с четкими границами в месте действия облигатного раздражителя. При этом у больного не наблюдается сенсабилизация, отмечается дозозависимая выраженность кожной реакции, полиморфизм высыпаний (пузыри, волдыри, эритема), последовательное изменение стадий воспаления (эритематозная, буллезная, сквамозная), а также происходит быстрое обратное развитие при отсутствии контакта с раздражителем.
Важный диагностический сигнал для определения причины и механизма патологии дает именно первичная локализация очага поражения. Люди, которые часто контактируют с определенными детергентами (например, во время мытья рук), страдают высыпаниями, как правило, в области контакта с раздражителем (в данном случае – высыпания на коже рук). Контактный аллергический дерматит могут вызывать ювелирные изделия (кстати, никель – очень мощный сенсибилизатор). Латекс, изделия из резины, косметика, промышленные химические вещества, краски также могут выступать в роли аллергенов, вызывающих дерматозы по типу экземы с признаками микровезикуляции и мокнутия.
Отметим, что многие медицинские работники страдают атопическим дерматитом из-за чувствительности к латексу (содержится в медицинских перчатках, катетерах и других изделиях медицинского назначения).
Псориаз (или чешуйчатый лишай) наряду с красным плоским лишаем принадлежит к лихенам, и является одной из самых распространенных дерматологических патологий с хроническим рецидивирующим течением. Псориаз – мономорфное заболевание невыясненной этиологии. Первичный морфологический элемент псориаза – ярко-розовые папулы разного размера, которую покрывают светлые серебристые чешуйки. Эти папулы могут давать периферический рост и объединяться с соседними элементами. Характерное место локализации – туловище, область коленных суставов и локтей. В настоящее время часто наблюдается нехарактерная для псориаза локализация – дерматоз обнаруживается в области волосистой части головы, наружных гениталий, паховых складок.
При поскабливании псориатической папуле присуща триада симптомов:
Часто у больного определяется симметричное поражение ногтей (как правило, на руках) – диффузная (онихогрифоз, онихолизис) или точечной (феномен наперстка) дистрофии. Важно отметить, что такое поражение ногтей может возникать даже при отсутствии кожных проявлений псориаза.
Псориаз характеризуется волнообразным течением, которое делится на следующие стадии:
В начале развития заболевания появляется небольшое количество высыпаний, которые длительное время сохраняются на одном месте. При псориазе часто наблюдается феномен Кебнера (положительная изоморфная реакция), возникающий в прогрессирующей стадии, характеризующийся появлением свежей папулезной сыпи на месте давления, трения или травмы участка кожи – так называемый «вульгарный псориаз». Иногда течение псориаза может иметь весьма острый характер, особенно после перенесенных инфекционных патологий, вызванных стрептококками: на протяжение нескольких дней по всему кожному покрову возникает мелкая папулезная сыпь, размером 1-3 см – каплевидный псориаз. Провоцировать острое течение заболевания могут стресс, нарушение диеты, травмы, беременность.
Пустулезный псориаз характеризуется генерализованными (тип Цумбуша) или ограниченными (тип Барбера) высыпаниями. И если высыпания по типу Барбера – эритематозно-сквамозные бляшки со множеством пустул и десквамацией, отграниченные от здоровой кожи, – возникают на коже подошв и ладоней, то высыпания по типу Цумбуша характеризуются более тяжелым течением, с признаками общей интоксикации организма. Дерматоз проявляются по всему кожному покрову очагами эритемы с пустулизацией, что обусловлено асептическим некрозом; эти очаги быстро увеличиваются и объединяются между собой. После слияния пустулы отслаивают верхние слои эпидермиса, образуя так называемые «гнойные озера», в результате чего возникает эритродермия. Часто у больных наблюдаются дистрофические изменения ногтей, поражения суставов, в некоторых случаях могут поражаться почки.
В случае поражения опорно-двигательного аппарата на рентенограмме многих больных псориазом отмечаются изменения, при этом у пациентов даже не наблюдается какая-либо симптоматика со стороны костной системы. Как правило, у больных обнаруживаются сужения составных щелей, остеофиты, эрозии и кисты костей, околосуставной остеопороз.
Артропатический псориаз в большинстве случаев характеризуется развитием асимметрического артрита (поражается один или несколько мелких (метаттарзофаланговых, метакарпофаланговых и межфаланговых) суставов стоп и кистей) (рисунок 3). Клиническая картина может быть разной: от умеренных артралгий до тяжелого инвалидизирующего артрита («сосискообразная» дефигурация пальцев). Часто в патологический процесс распространяется на другие суставы – псориатический спондилит (поражаются суставы позвоночника), псориатический сакроилеит (поражение крестцово-подвздошного сочленения) и др.
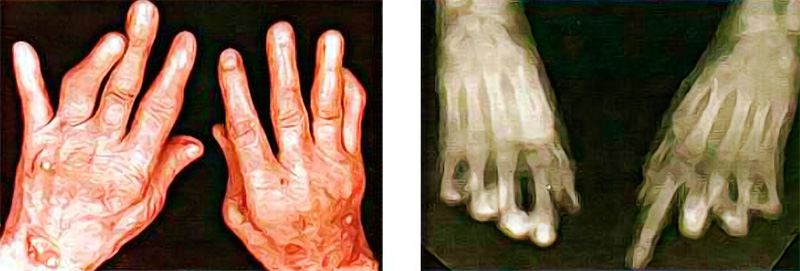
Рисунок 3. Псориатическая артропатия
Красный плоский лишай – еще одна разновидность лихенов (мономорфной папулезной сыпи), которые легко диагностируются. Как правило, эти высыпания обусловлены приемом некоторых лекарственных препаратов (например, препараты золота) или тяжелыми системными заболеваниями (например, реакция «трансплантат против хозяина» или первичный билиарный цирроз печени).
Красный плоский лишай характеризуется преимущественным поражением нижней части спины, кожи сгибательной поверхности запястий, локтей, лодыжек, задней поверхности голеней. Клиническая картина проявляется возникновением плоских симметричных полигональных папул с пупкообразным вдавлением, синюшно-красного цвета с фиолетовым оттенком, перламутровым (восковидным) блеском, четко ограниченных от окружающей кожи (так называемый «граненный лишай»), вызывающих сильный зуд. Также при красном плоском лишает на поверхности папул могут обнаруживаться чешуйки серо-белоко цвета и сетка Уикхема (поперечная исчерченность в виде сетки, которая хорошо визуализируется, если папулы смочить вазелиновым маслом или простой водой). После разрешения заболевания на месте папул наблюдается длительная бурая пигментация кожи.
Как при псориазе, при красном плоском лишае может возникать феномен Кебнера (H. Kobner; или изоморфная провоцирующая реакция) и линейное расположение элементов сыпи, обусловленное расчесами зудящей ткани. Нередко обнаруживается поражение наружных половых органов (при хорошем освещении определяются кружевные белесоватые пятна) и слизистой оболочки ротовой полости (красная кайма губ). Кроме этого, в патологический процесс могут вовлекаться ногти. Редко может поражаться кожа в области волосистой части головы.
Розовый лишай – распространенное дерматологическое заболевание инфекционно-аллергического характера, часто развивающийся у молодых людей. Патология характеризуется цикличностью течения (на протяжение двух-трех недель наблюдается три-четыре вспышки высыпаний). Обострения, как правило, происходят осенью и весной, при этом часто развиваются множественные воспаления лимфоузлов (полиаденит) и общая интоксикация организма.
В начале на коже образуется одно (иногда 2-3) розовое пятно, склонного к периферическому росту. В центре пятно постепенно «западает», а покрывающий это место эпидермис сморщивается (как мятая папиросная бумага) и приобретает желты оттенок. Периферический ободок пятна остается розовым, гладким и свободным от шелушения, что придает этому элементу типичный вид «медальона». Примерно через 5-10 дней на коже образуются новые множественные, симметрично рассеянных по туловищу и конечностям (по типу «рубашка и шоры») шелушащиеся эффлоресценции. К этому времени материнская (первичная) бляшка приобретает вид «медальона» - это значительно облегчает процесс постановки диагноза. На разных этапах заболевания образуются новые подсыпания, характеризующиеся той же эволюцией, что и материнская бляшка – так называемый «эволюционный полиморфизм». Через 6-7 недель сыпь бесследно исчезает.
Отметим, что розовый лишай Жибера, особенно до момента стадии шелушения, часто похож на сифилитическое поражение кожи, поэтому в процессе постановки диагноза важно основываться на результатах серологических анализов.
Лекарства – частая причина возникновения высыпаний на коже. Поэтому при сборе анамнеза необходимо обратить особое внимание на прием препаратов, которые принимал пациент в последнее время (также см статью «Сбор Анамнеза и Беседа с Пациентом»). Среди лекарственных препаратов развитие дерматозов провоцируют антибиотики (особенно сульфаниламиды и пенициллин). Часто врачам трудно дифференцировать аллергические реакции на лекарства и хронические дерматологические патологии на этапе терапии. Помимо этого, реакция на лекарственное средство по клинической картине может быть схожа с симптоматикой основной патологии (см статью «Токсидермия при приеме лекарств»).
Лекарства – частая причина возникновения высыпаний на коже. Поэтому, при сборе анамнеза...
Изменения состояния кожи, волос и ногтей часто являются типичным маркером заболеваний...
Экзема представляет собой острое или хроническое кожное заболевание, которое не является...
Под термином «угри» подразумевают заболевание, при котором на коже появляются...
По сей день ученные не определили причину возникновения псориаза. Сегодня существует несколько...
анализы, БАД, биологическая медицина, витамины, гастроэнтерология, гигиена, гинекология, гомеопатия, дерматология, диагностика, диетология, заболевания, иммунология, инфекционные заболевания, инфекция, исследования, кардиология, кожа, косметика, красота, лекарственные растения, лечение, лицо, неврология, обследование, оздоровление, онкология, ортопедия, педиатрия, питание, пищеварительная система, поведение, похудение, препараты, продукты, профилактика, процедура, психология, пульмонология, рак, реабилитация, сердечно-сосудистая система, ССС, тело, терапия, травматология, уход, фитотерапия, хирургия, эндокринология
Показать все теги

Комменатрии к новости