Эпилепсия. Нейроэндокринные аспекты лечения
Для клиницистов, проводящих лечение пациентов с эпилепсией, проблемой могут быть сложные,...
Медицина / Фармакология / Фармакология (статья)
 Контрацептивные гормоны и болезни сердцаКонтрацептивные гормоны, чаще всего назначаемые в форме оральных контрацептивов (ОК), являются широко используемым методом предотвращения овуляции, имплантации, а следовательно, и беременности. Данные Women's Health Initiative продемонстрировали наличие сердечно-сосудистого риска, связанного с проведением гормональной терапии у женщин в менопаузе без существовавших ранее сердечно-сосудистых заболеваний. Это оправдывает пересмотр безопасности, эффективности и побочных эффектов других форм гормональной терапии.
Контрацептивные гормоны и болезни сердцаКонтрацептивные гормоны, чаще всего назначаемые в форме оральных контрацептивов (ОК), являются широко используемым методом предотвращения овуляции, имплантации, а следовательно, и беременности. Данные Women's Health Initiative продемонстрировали наличие сердечно-сосудистого риска, связанного с проведением гормональной терапии у женщин в менопаузе без существовавших ранее сердечно-сосудистых заболеваний. Это оправдывает пересмотр безопасности, эффективности и побочных эффектов других форм гормональной терапии.
Разнообразие данных фундаментальной науки, сведений, полученных в экспериментах на животных, а также в исследованиях с участием людей, позволяет предположить, что контрацептивные гормоны оказывают антиатероматозные эффекты; при этом относительно немного известно об их влиянии на атеросклероз, тромбоз, сосудодвигательную функцию и развитие аритмии. При использовании оральных контрацептивов последнего поколения отмечено отсутствие повышения риска инфаркта миокарда в период приема этих препаратов, но сохранение повышенного риска венозной тромбоэмболии. Нет данных о влиянии на сердечно-сосудистую систему препаратов контрацептивных гормонов последнего поколения, включая те из них, в состав которых входят новейшие прогестины, понижающие артериальное давление, а также лекарственных средств с неоральным путем поступления (трансдермальным и вагинальным). В действующих руководствах указано, что, как и для всех других препаратов, следует взвешивать риски и пользу для каждой пациентки при подборе и назначении контрацептивных гормонов. У женщин в возрасте 35 лет и старше до начала лечения следует оценить такие сердечно-сосудистые факторы риска, как артериальная гипертензия, курение, сахарный диабет, нефропатия и другие сосудистые заболевания, включая мигрень. Существующие данные неоднородны в отношении возможной защиты от атеросклероза и сердечно-сосудистых событий посредством оральных контрацептивов; для этого необходимо более длительное наблюдение за показателями сердечно-сосудистой системы у женщин в менопаузе, принимая во внимание предшествующий прием ОК, а также включая информацию о подгруппах в отношении адекватности овуляторного цикла, наличия гиперандрогенных состояний и протромботических генетически обусловленных отклонений.
В США гормональная терапия в форме оральных контрацептивов (ОК) является одним из наиболее часто назначаемых методов контроля рождаемости, который используют 11,6 млн (19%) женщин. Со времени их появления в 1960-х годах примерно 80% американских женщин в какой-то момент жизни принимали ОК для блокирования овуляции, имплантации, а следовательно, и беременности. Простота режимов приема, низкая частота возникновения побочных эффектов и относительная безопасность в сравнении с рисками, связанными с беременностью, способствовали широкому распространению этого метода.
В ходе обсервационных исследований было продемонстрировано, что у молодых женщин откорректированный по возрасту риск сердечно-сосудистых заболеваний является относительно более низким в сравнении с таковым у мужчин. Сердечно-сосудистый риск повышается после наступления менопаузы, что дает основание предположить, что эндогенные репродуктивные гормоны могут играть защитную роль. Нами и другими учеными в дальнейшем было установлено, что нарушение овуляторного цикла, на что указывают дефицит эстрогенов и дисфункция гипоталамуса, или нерегулярный менструальный цикл у женщин в пременопаузе ассоциированы с повышенным риском коронарного атеросклероза и неблагоприятных сердечно-сосудистых событий соответственно. Высказана интересная мысль о том, что контрацептивные гормоны, назначенные в пременопаузе, могут служить защитой от атеросклероза.
При этом из недавно опубликованных данных о смертности от сердечно-сосудистых заболеваний следует, что начиная с 2000 г. уровень смертности повысился среди женщин в возрасте 35-44 лет в сравнении с понижением этого показателя во всех других возрастных группах. У женщин среднего возраста этой группы повсеместно наблюдают повышение частоты ожирения и курения, а также снижение физической активности. Также в этой возрастной группе отмечено сопутствующее возросшее использование оральных контрацептивов в течение тех же десятилетий с 4 до 17%. Отчасти вследствие того, что ОК эффективны и безопасны для контрацепции, а также потому, что женщины в пременопаузе относятся к группе относительно более низкого сердечно-сосудистого риска, чем общая популяция, проведено немного специальных исследований, посвященных оценке связи между приемом контрацептивных гормонов и сердечно-сосудистыми заболеваниями.
Данные Women's Health Initiative, продемонстрировавшие повышенный сердечно-сосудистый риск при проведении гормонального лечения среди женщин в менопаузе без существовавших ранее сердечно-сосудистых заболеваний, обусловили необходимость анализа рисков и пользы других видов гормональной терапии для женщин. Данный обзор охватывает вопросы физиологии и механизмов действия контрацептивных гормонов на сердечно-сосудистую систему, в частности установленных для оральных контрацептивов. Он включает в себя фундаментальные данные, результаты клинических исследований с участием животных и людей, посвященные использованию контрацептивных гормонов и сердечно-сосудистым заболеваниям. Мы также выполнили обзор действующих руководств по применению контрацептивных гормонов у женщин с повышенным сердечно-сосудистым риском.
Эндогенный эстроген вырабатывается яичниками в форме 17β-эстрадиола, который обладает одинаковой аффинностью к двум рецепторам эстрогенов (РЭ) — α-РЭ и β-РЭ. Существует два установленных метаболических пути, провоцируемых активацией этих РЭ, которые обычно называют геномным и негеномным. Геномный метаболический путь реализуется посредством связывания лигандов, при котором эстроген как стероид проникает сквозь липидную мембрану и связывается с рецепторами, находящимися в ядре, вызывая либо активацию, либо угнетение транскрипции генов. Негеномный метаболический путь реализуется при быстрой активации рецептора, находящегося на мембране клетки, и обусловливает высвобождение таких внутриклеточных посредников, как азота оксид, кальций или киназы. Например, негеномный метаболический путь приводит к активации синтезы азота оксида, что является причиной немедленной артериальной вазодилатации.
Уровень эндогенного прогестерона повышается в крови каждый месяц вследствие функционирования желтого тела после овуляции, остается высоким в течение лютеиновой менструальной фазы, подавляет овуляцию, и, соответственно, снижается во время менструации. Прогестины являются синтетической формой гормона прогестерона, производными 19-нортестостерона, 17-гидроксипрогестерона, а также 19-норпрогестерона. Идентичный биологическому прогестерон используют для лечения менопаузы, а не с целью контрацепции. Существует много видов прогестинов, отличающихся друг от друга мощностью и аффинностью к рецепторам прогестерона, эстрогена и андрогена. Левоноргестрел (ЛНГ) и норэтиндрон непосредственно связываются с рецептором, в то время как дезогестрол должен быть активно преобразован в организме прежде, чем станет биодоступным. Прогестины последних поколений, включая гестоден, дезогестрел и норгестимат, являются специфичными в том смысле, что оказывают небольшой андрогенный эффект при угнетении овуляции и гипертрофии эндометрия. Самые современные контрацептивы и средства для применения в период менопаузы содержат комбинацию эстрогена и дроспиренона, в которой прогестин получают из спиронолактона, и он обладает антиандрогенными и диуретическими свойствами.
Контрацептивные гормоны были впервые представлены в 1960-х годах как оральные контрацептивы, имитировавшие состояние беременности путем повышения уровня гормонов в крови, что подавляло овуляцию и имплантацию. Контрацептивные средства были разработаны для цикличного 28-дневного курса, состоящего из непрерывного комбинированного приема эстрогена и прогестина в фиксированной дозе на протяжении 3 нед с последующим приемом в течение 1 нед лекарственной формы без активных субстанций. При использовании такой схемы провоцируется кровотечение «отмены», имитирующее ежемесячные менструальные кровотечения, позволяющее женщине убедиться в ненаступлении беременности.
В разработке оральных контрацептивов было три главных этапа эволюции, включая изменения, связанные с: 1) дозой и типом используемых гормонов; 2) продолжительностью и режимом приема препарата; 3) методом доставки лекарственного средства в организм. Дозы контрацептивных гормонов были существенно снижены по сравнению с таковыми, назначаемыми в 60-х годах. В первых ОК как эстроген, так и прогестин содержались в относительно высоких дозах. Дозы эстрогена первого поколения начинались со 150 мкг, дозы второго поколения были снижены до 50 мкг, а дозы препаратов настоящего поколения сейчас даже ниже и находятся в диапазоне 20-35 мкг этинилэстрадиола (ЭЭ). В современных оральных контрацептивах эстроген по-прежнему содержится в достаточно высоких дозах в сравнении с препаратами для гормонального лечения менопаузы, дозы которых, как правило, содержат одну десятую дозы ОК, что эквивалентно 2,5-5 мкг ЭЭ.
Продолжительность и режим приема контрацептивных гормонов также различаются. В табл. 1 представлены современные препараты гормональных контрацептивов, доступные в США. Монофазный режим обеспечивается дозами, одинаковыми на протяжении всего месяца, в то время как при трехфазном режиме прогестиновую часть контрацептивного гормона повышают каждую неделю с целью имитации естественных гормональных циклических изменений у женщин. В то время как многие оральные контрацептивы по-прежнему принимают в течение 21 дня с 7-дневным приемом таблеток без активной субстанции или же с фазой без лечения, были одобрены препараты ОК с непрерывным режимом и 4 менструальными кровотечениями в год, а также монофазные низкодозированные препараты для непрерывного приема, принимаемые 365 дней в году, которые фактически не вызывают менструальных кровотечений.
|
Субстанция |
Доза |
Бренд / Торговая марка |
|
Трехфазные оральные контрацептивы |
||
|
Эстроген / прогестин* |
||
|
Этинилэстрадиол / дезогестрел |
25 мкг / 0,1; 0,125; 0,15 мг |
Cyclessa |
|
Этинилэстрадиол / левоноргестрел |
30 мкг / 0,05 мг; 40 мкг / 0,075 мг; 30 мкг / 0,125 мг |
Enpresse, Trivora |
|
Этинилэстрадиол / норгестимат |
25 мкг / 0,18; 0,215; 0,25 мг |
Ortho Tri Cyclen Lo |
|
35 мкг / 0.18; 0.215 мг |
Ortho Tri Cyclen, Tri-Previfem, Tri-Sprintec, NreNessa |
|
|
Этинилэстрадиол / норэтиндрон |
35 мкг / 0,5; 0,75 мг |
Necon 7/7/7, Ortho-Novum 7/7/7 |
|
35 мкг / 0,5; 1; 0,5 мг |
Aranelle, Tri-Norinyl** |
|
|
Монофазные оральные контрацептивы |
||
|
Эстроген / прогестин*** |
||
|
Этинилэстрадиол / левоноргестрел |
20 мкг / 0,09 мг |
Lybrel |
|
20 мкг / 0,1 мг |
Alesse, Aviane, Lutera |
|
|
30 мкг / 0,1 мг |
Jolessa, Levora, Nordette, Portia, Quasense, Seasonale*** |
|
|
30 мкг / 0,15 мг; 10 мкг / 0 мг |
Seasonique**** |
|
|
Этинилэстрадиол / дезогестрел |
30 мкг / 0,15 мг |
Apri, Desogen, Reclipsen |
|
Этинилэстрадиол / норэтиндрон |
20 мкг / 1 мг***** |
Junel 21 1/20, Loestrin 21 1/20 |
|
30 мкг / 1,5 мг |
Loestrin 24 Fe 1/20, ***** Microgestin 1/20, Microgestin Fe 1/20 |
|
|
35 мкг / 0.4 мг |
Junel 21 1.5/30, Loestrin 21 1,5/30 |
|
|
35 мкг / 0,5 мг |
Loestrin Fe 1,5/30, Microgestin 1,5/30, Microgestin Fe 1,5/30 |
|
|
35 мкг / 1 мг |
Balziva, Femcom Fe, Ovcon 35 |
|
|
50 мкг / 1 мг |
Brevicon, Modicon, Necon 0,5/35, Necon 1/35, Norinyl 1/35, Ortho-Novum 1/35, Necon 1/50, Ovcon 50 |
|
|
Этинилэстрадиол / норгестрел |
30 мкг / 0,3 мг |
Cryselle, Lo/Ovral, Low-Ogestrel |
|
Этинилэстрадиол / норгестимат |
35 мкг / 0,25 мг |
MonoNessa, Ortho-Cyclen, Previfem, Sprintec |
|
Местранол / норэтиндрон |
50 мкг / 1 мг |
Norinyl 1/50 |
|
Этинилэстрадиол / дроспиренон |
20 мкг / 3 мг***** |
Yaz |
|
30 мкг / 3 мг |
Ocella, Yasmin |
|
|
Этинилэстрадиол / этинодиол |
35 мкг / 1 мг |
Kelnor, Zovia 1/35 |
|
50 мкг / 1 мг |
Zovia 1/50 |
|
|
Этинилэстрадиол / дезогестрел |
30 мкг / 0,15 мг |
Ortho-Cept |
|
Неоральные комбинированные препараты |
||
|
Трансдермальная форма: эстроген / прогестрин |
||
|
Этинилэстрадиол / норелгестромин |
20 мкг / 0,15 мг / день пластырь |
Ortho Evra |
|
Вагинальное кольцо: эстроген / прогестин |
||
|
Этинилэстрадиол / этоногестрел вагинально |
15 мкг / 0.12 мг / день вагинальное кольцо |
NuvaRing |
|
Только прогестин |
||
|
Только прогестин перорально |
||
|
Норэтиндрон |
0,35 мг |
Camila, Errin, Jolivette, Nor-QD, OrthoMicronor, Ovrette |
|
Прогестин инъекции |
||
|
Медроксипрогестерона ацетат |
150 мг внутримышечно, каждые 3 мес |
Depo-Provera |
|
|
104 мг, подкожно, каждые 3 мес |
Depo-SubQ Provera |
|
Выделяющие прогестерин внутриматочное противозачаточное средство (ВМС) |
||
|
Левоноргестрел |
52 мг ВМС, ежедневно вырабатывается 20 мкг |
Mirena |
|
* - 21 таблетка с активными субстанциями и 7 плацебо, таблетки с активными субстанциями в зависимости от указанной дозы разделены по 7 штук ** - лекарственные формы с активными субстанциями разделены в зависимости от указанных доз на 7, 9 и далее 5 таблеток *** - 21 таблетка с активными субстанциями и 7 – плацебо, все таблетки с активными субстанциями в одинаковой дозе **** - принимаемое в течение 91 дня средство, доступное в форме 84 принимаемых последовательно таблеток с активными субстанциями и 7 плацебо или 10 мкг эстрадиола ***** - 24 таблетки с активными субстанциями и 4 плацебо |
||
Оральные контрацептивы классифицируют по поколениям (первое, второе и третье) в зависимости от времени их внедрения на рынке США, а также различают по дозе эстрогена и типу используемого прогестина. В ОК первого поколения использовали такие прогестины, названные «эстренами», как норэтиндрон, норэтиндрона ацетат или этинодиола диацетат. Это поколение оральных контрацептивов содержало дозы, превышающие таковые препаратов более поздних поколений в 2-5 раз для эстрогена и до 10 раз для прогестинов. Все последующие поколения ОК содержали <50 мкг эстрогена и различались типом используемого прогестина. В препаратах второго поколения использовали более мощные прогестины, называемые «гонанами», позволяющие применять более низкие дозы для достижения ановуляторного эффекта (например, ЛНГ или норгестимат). Третье поколение ОК также включает такие гонановые прогестины, как дезогестрол или гестонден, и обладает меньшими андрогенными и метаболическими побочными эффектами. Самыми современными из доступных являются два прогестина не тестостеронового происхождения — хлормадинона ацетат и дроспиренон, которые можно рассматривать как препараты четвертого поколения. Дроспиренон является антагонистом альдостерона с андрогенным и диуретическим свойствами.
Контрацептивные гормоны также различают на основании метода доставки лекарственного средства в организм, которые на сегодня включают такие неоральные пути, как трансдермальный пластырь и вагинальное кольцо с комбинацией эстрогена/прогестина. Трансдермальный пластырь или вагинальное кольцо применяют постоянно в течение 21 дня и снимают на 7 дней, что обеспечивает постоянное поступление в организм препарата, включающего эстроген и прогестин. Оба метода позволяют избежать первичного метаболизма в печени, обеспечивают постоянство дозы гормона и повышают приверженность пациенток к лечению.
РЭ обнаруживают во всех тканях организма как у женщин, так и у мужчин, и они играют важную роль в поддержании здоровья и развитии патологии. В экспериментальных моделях на животных установлено, что применение эстрогена непосредственно предотвращает развитие атеросклероза. Особые пути влияния на сердечно-сосудистую систему включают активацию рецептора α-РЭ на поверхности эндотелиальных и миокардиальных клеток, что оказывает антиоксидантное действие и улучшает восстановление поврежденной эндотелиальной клетки. РЭ в отношении сердечно-сосудистой системы модулируют быстрый вазодилатирующий эффект азота оксида, а также оказывают длительное воздействие через геномный путь, усиливая рост эндотелиальных и угнетая пролиферацию гладкомышечных клеток. Эстроген уменьшает окисление и связывание холестерола липопротеинов низкой плотности (ХС ЛПНП) и агрегацию тромбоцитов, а также повышает активность циклооксигеназы-2. О влиянии на сердечно-сосудистую систему прогестерона и прогестинов известно относительно меньше.
Эстроген также опосредованно влияет на сердечнососудистую систему путем его воздействия на такой сердечно-сосудистый фактор риска, как липидный профиль. Оральные контрацептивы влияют на липидный профиль через геномный путь, в котором изменения РЭ приводят к повышению функциональной активности печеночных аполипопротеинов. В исследованиях с участием женщин в пременопаузальный период, принимающих ОК, была продемонстрирована дозозависимая реакция воздействия на липидный профиль. У женщин, которые принимали оральные контрацептивы, содержащие ЭЭ в дозе 20 мкг и ЛНГ в дозе 100 мкг, наблюдали снижение уровня холестерола липопротеинов высокой плотности (ХС ЛПВП) и незначительное повышение уровня ХС ЛПНП и триглицеридов в противоположность ОК, содержащим ЭЭ в дозе 30 мкг и ЛНГ в дозе 150 мкг. Выраженность липидных нарушений также зависит от способа доставки лекарственного средства в организм, поскольку трансдермальный путь поступления контрацептивных гормонов является сравнительно менее мощным в сравнении с пероральным. J. Barkfeldt et а1. выполнили рандомизированное двойное слепое исследование, в котором оценивали влияние на липидный метаболизм ОК у 98 женщин, получавших два разных типа контрацептивных гормонов, содержащих только прогестин, — дезогестрел (75 мкг/сут) или ЛНГ (30 мкг/сут). Отмечены минимальные изменения липидного профиля, кроме тенденци и к снижению уровня ХС ЛПВП, его субфракций, а также аполипопротеинов А-I и А-II. Не выявлено различий между двумя субстанциями, несмотря на наличие более высокой дозы прогестина дезогестрела, включая отсутствие изменений уровней ХС ЛПНП и аполипопротеина-В.
В большинстве исследований, посвященных изучению изменения уровня артериального давления (АД) у нормотензив ных женщин, было установлено повышение уровня АД, ассоциированное с приемом оральных контрацептивов. Обзор двух исследований обнаружил повышение систолического АД (САД) в среднем на 7-8 мм рт. ст. в сравнении с таковым у тех женщин, которые не принимают оральные контрацептивы. Новейшие прогестины (например, дроспиренон), оказывающие антиминералокортикоидное диуретическое действие, способствуют снижению уровня АД. В исследовании с участием 120 женщин, рандомизированных для получения дроспиренона/ЭЭ или ЛНГ/ЭЭ, в группе дроспиренона было продемонстрировано снижение среднего уровня САД со 107,4 до 103,5 мм рт. ст. и установлено статистически значимое более низкое среднее значение АД в этой группе по сравнению с таковым в группе ЛНГ. В другом исследовании с участием 80 здоровых женщин, рандомизированных для получения дроспиренона в дозе 3 мг в комбинации с ЭЭ в дозе 30, 20 или 15 мкг, обнаружено, что уровень САД через 6 мес лечения снизился в среднем на 1-4 мм рт. ст. во всех перечисленных группах в сравнении с повышением уровня АД на 4 мм рт. ст. в группе контроля (ЛНГ/ЭЭ). Кроме того, масса тела уменьшилась на 0,8-1,7 кг в группе принимающих дроспиренон в сравнении с ее увеличением в группе ЛНГ/ЭЭ на 0,7 кг.
Контрацептивные гормоны также могут оказывать влияние на толерантность к глюкозе и течение сахарного диабета. W. Oelkers et а1. определяли уровень глюкозы в крови у 80 здоровых женщин, распределенных в четыре одинаковые группы для получения дроспиренона в дозе 3 мг в комбинации с ЭЭ в дозе 30, 20 и 15 мкг или ЛНГ в комбинации с ЭЭ в дозе 30 мкг. Каждой женщине проводили пероральные тесты на определение толерантности к глюкозе до начала лечения, а также по истечении 6 мес использования оральных контрацептивов. При приеме препаратов уровень глюкозы крови натощак был неизменен во всех группах, но область под кривой толерантности к глюкозе увеличилась для всех субстанций. В группе дроспиренон/ЭЭ в дозе 30 мкг отмечено ухудшение толерантности к глюкозе на 19%, хотя и статистически недостоверное между группами. Существующие доказательства, полученные для более ранних поколений оральных контрацептивов, демонстрируют отсутствие значимого повышения частоты выявления сахарного диабета.
У женщин в период менопаузы прием эстрогена повышает уровень такого воспалительного маркера, как С-реактивный белок, хотя по-прежнему неизвестно, является ли это специфическим неблагоприятным сердечно-сосудистым эффектом или неспецифической стимуляцией синтеза белка в печени. Повышение уровня высокочувствительного С-реактивного белка также было обнаружено у принимающих оральные контрацептивы третьего поколения, содержащие дезогестрел или гестоден. В исследовании «случай-контроль» с участием здоровых женщин определены уровни высокого риска высокочувствительного С-реактивного белка (3-10 мг/л) у 27% принимающих ОК в сравнении с 8,5% у не принимающих ОК (отношение рисков (ОР) 4,04; 95% доверительный интервал (ДИ) 1,99-8,18). Немного известно о гормональной контрацепции и других нестандартных факторах риска, таких как уровни гомоцистеина, мочевой кислоты и других воспалительных маркеров.
Существуют дополнительные гормональные метаболические пути, которые могут влиять на течение сердечно-сосудистого заболевания. Доза ЭЭ в ОК поддерживает сравнительно более высокий уровень эстрогена в крови, чем яичники у женщин с нормальным овуляторным циклом, и обеспечивает достаточный уровень эстрогена у женщин с овуляторной дисфункцией/эстрогенной недостаточностью. В предыдущей работе было продемонстрировано, что практически у 33% женщин в период пременопаузы могут быть выявлены овуляторная дисфункция и эстрогенная недостаточность, что ассоциировано с повышенным риском остеопороза.
В недавней работе в рамках исследования Nurses' Health Study была подтверждена положительная связь между анамнезом нерегулярных менструальных циклов и неблагоприятными сердечно-сосудистыми событиями. Это дает основание предположить, что овуляторная дисфункция и относительно низкий уровень эстрогенов могут также повышать сердечнососудистый риск. Контрацептивные гормоны также подавляют синтез андрогенов в яичниках и повышают уровень глобулина, связывающего половые гормоны, тем самым уменьшая свободную фракцию тестостерона в плазме крови. Это является полезным механизмом действия оральных контрацептивов у женщин с синдромом поликистоза яичников и гиперандрогенемией — состояниями, которые могут быть связаны с повышенным сердечно-сосудистым риском. Таким образом, контрацептивные гормоны представляются сглаживающими неблагоприятную адренокортикальную стресс-реакцию у приматов, что может также обеспечить опосредованную защиту от атеросклероза при помощи нейроэндокринных метаболических путей.
Эстрогены известны протромботическими эффектами и способностью повышать риск сердечно-сосудистой венозной тромбоэмболии (ВТЭ) посредством повышения уровня протромбина и снижения — антитромбина III. В ходе масштабного исследования «случай-контроль» с подбором пар S. Sidney et al. обнаружили, что прием оральных контрацептивов, содержащего ЭЭ в дозе <50 мкг, коррелировал с повышением риска ВТЭ в 4 раза по сравнению с таковым у не принимающих ОК (95% ДИ 2,77-4,00). Н. Jick et al. изучали риск нефатальной ВТЭ в исследовании «случай-контроль» приема эстрогена в низких (<35 мкг) дозах и прогестина второго (ЛНГ) или третьего поколения (дезогестрел или гестоден) и обнаружили, что после коррекции по фактору курения и индексу массы тела прием прогестинов третьего поколения приводил к двукратному повышению ОР нефатальной ВТЭ по сравнению с показателями при приеме прогестинов второго поколения. Также было отмечено, что повышенный риск, ассоциированный с субстанциями ОК последних поколений, отмечен у женщин, которые используют оральные контрацептивы менее 6 мес, по сравнению с принимающими оральные контрацептивы на протяжении более длительного времени, однако это различие статистически недостоверно.
В ряде клинических наблюдений подтверждена роль этих репродуктивных гормонов в регуляции сосудистого тонуса. Мигрень, болезнь Рейно и стенокардия Принцметала распространены в большей степени среди женщин, чем среди мужчин, и их частота может варьировать в зависимости от уровня эндогенных и экзогенных репродуктивных гормонов. Несмотря на то, что в исследованиях с участием животных и людей продемонстрировано, что низкий уровень эндогенного эстрогена провоцирует эндотелиальную дисфункцию, а замещающая эстрогенная терапия устраняет этот эффект, тем не менее не уточнено, возможно ли при длительной эстрогенной терапии сохранить либо улучшить коронарную или периферическую эндотелиальную функцию у человека. Еще меньше известно о прогестероне, прогестинах и андрогенах. В исследованиях с участием приматов продемонстрирован коронарный сосудосуживающий эффект на фоне приема медроксипрогестерона, что не было очевидным для прогестерона. Необходимо больше клинических исследований.
Женщины по сравнению с мужчинами на протяжении жизни подвержены более высокому риску внезапной кардиальной смерти, ассоциированной с удлинением на электрокардиограмме интервала Q-T, что особенно ощутимо в период после полового созревания. Установлено, что андрогены ограничивают удлинение интервала Q-T в ответ на применение хинидина, в отличие от эстрогенов, которые модифицируют экспрессию калиевых каналов. Другие исследователи установили, что 9-месячный послеродовой период сопровождается существенно повышенным риском кардиальных событий среди женщин — носителей генотипа с удлиненным интервалом Q-T. У здоровых женщин в постменопаузе гормональная заместительная терапия с приемом только эстрогена обычно приводит к удлинению интервала Q-T, в то время как прием эстрогена в комбинации с прогестероном не оказывает существенного влияния на продолжительность интервала Q-T, но уменьшает его дисперсию; тем не менее существующие сведения противоречивы. Необходима дальнейшая научно-исследовательская работа для понимания основ половых различий в отношении реполяризации желудочков и аритмогенных причин кардиальной смерти. В частности, не было исследований, посвященных изучению влияния контрацептивных гормонов и предрасположенности к индуцированным лекарственными средствами аритмиям и удлинению интервала Q-T, которые относительно чаще отмечают у женщин. На рисунке представлены известные механизмы, посредством которых контрацептивные гормоны воздействуют на сердечно-сосудистую систему, включая влияние на атеросклероз, тромбоз, сосудодвигательную функцию и развитие аритмии.
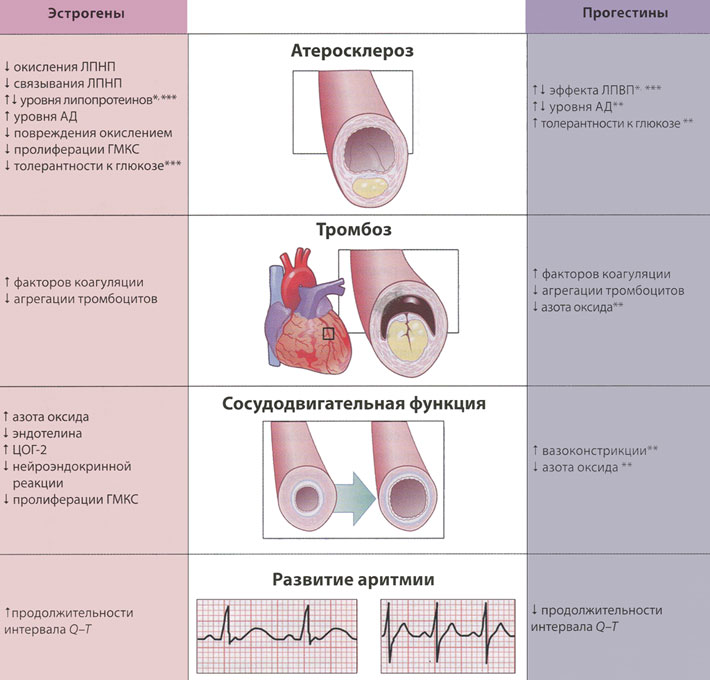
Влияние гормональной контрацепции на механизмы сердечно-сосудистых заболеваний.
Отдельные эффекты эстрогенов и прогестинов в отношении атеросклероза, тромбоза, сосудодвигательной функции и развития аритмии.
* - зависит от способа доставки эстрогена в организм
** - зависит от типа прогестина
*** - зависит от дозы эстрогена
ЦОГ-2 – циклооксигеназа-2
ЛПВП – липопротеины высокой плотности
ЛПНП – липопротеины низкой плотности
ГМСК – гладкомышечные клетки сосудов
Вызванное стрессом нарушение гипоталамических сигналов в отношении яичников, которое обусловливает отсутствие овуляции и гипоэстрогенемии в экспериментальной модели у приматов, приводит к атеросклерозу в пременопаузальный период. Установлено также, что обеспечение гормональной контрацепции устраняет этот атеросклеротический эффект. Выполнение в экспериментальной модели у приматов овариэктомии в пременопаузальный период и назначение гормональной терапии менопаузы демонстрирует аналогичный антиатеросклеротический эффект.
M.R. Adams et al. изучали влияние оральных контрацептивов на уровень липопротеинов и атеросклероз в экспериментальных моделях на примере Масаса cynomolgus (Едящая краба макака (Macaca fascicularis или Macaca cynomolgus, также называемая длиннохвостой макакой) является древесным приматом и проживает в разных средах обитания. Она легко приспосабливается к людям и считается священной в некоторых индусских храмах и на некоторых маленьких островах). Согласно дизайну исследования проводили сравнение плацебо с двумя разными препаратами ОК на протяжении 24 мес. Несмотря на то, что оба препарата ОК понижали уровень ХС ЛПВП в плазме крови, в обоих случаях было продемонстрировано снижение степени выраженности атеросклероза от 50 до 75% в сравнении с таковым при приеме плацебо. Это исследование было в дальнейшем стратифицировано по статусу высокого риска на основании показателя соотношения уровня общего ХС/ХС ЛПВП >4,5 ед. По результатам исследования обнаружено относительно более значимое уменьшение атеросклеротического поражения на 75-85% в группе высокого риска.
Второе исследование с участием Масаса cynomolgus было спланировано для того, чтобы осуществить дальнейшую оценку влияния на развитие атеросклероза отдельного и комбинированного эффектов эстрогена и прогестина в низкодозированных препаратах ОК. В этом исследовании обезьяны были рандомизированы для получения трехфазного комбинированного ЭЭ/ЛНГ, только трехфазного ЭЭ, только ЛИГ или плацебо. Во всех группах обезьяны получали препараты в течение 25 мес на фоне постоянной атерогенной диеты. Результаты показали, что среди животных, получавших только ЭЭ, в сравнении с теми, кто не принимал какие-либо препараты, выраженость атеросклеротических поражений уменьшилась на 67% (р<0,05), в то время как в группе комбинации ЭЭ/ЛНГ — на 28%, а в группе приема только ЛНГ не обнаружено никакого эффекта. При дальнейшей оценке характеристик липидов продемонстрировано, что частицы ХС ЛПНП были меньше по размеру и менее этерифицированы в группах получения только ЭЭ или комбинации ЭЭ/ЛНГ.
Американским колледжем акушеров и гинекологов (The American College of Obstetrician and Gynecologists, ACOG) было разработано руководство по назначению ОК женщинам по медицинскими показаниям, в первую очередь при таких сердечно-сосудистых факторах риска, какартериальная гипертензия, дислипидемия, сахарный диабет, курение и ожирение. Более того, ACOG обращает внимание на прием оральных контрацептивов у женщин старше 35 лет. У женщин с уже существующей артериальной гипертензией, в остальном здоровых, ОК можно использовать в возрасте <35 лет, а АД тщательно контролировать и поддерживать на уровне целевых значений. В случае, если АД остается стабильным втечение нескольких месяцев, прием оральных контрацептивов можно продолжить. Действующие руководства ACOG рекомендуют определять липидный профиль натощак до начала лечения у женщин с дислипидемией с дальнейшим контролем после того, как они будут стабилизированы при приеме ОК. Если у пациентки уровень ХС ЛПНП >160 мг/дл или имеются множественные кардиальные факторы риска, следует использовать такие альтернативные негормональные контрацептивные методы, как внутриматочные устройства. Применять оральные контрацептивы у женщин моложе 35 лет с сахарным диабетом как 1-го, так и 2-го типа можно только при условии, что в остальном они здоровы. ACOG предостерегает от назначения ОК курящим, а также женщинам старше 35 лет. Ожирение считают независимым фактором риска ВТЭ, поэтому руководства рекомендуют альтернативные негормональные контрацептивные методы. И в заключение, для женщин старше 35 лет оральные контрацептивы, содержащие ЭЭ в дозе <50 мкг, остаются более безопасными, чем беременность для здоровых некурящих женщин, и эти препараты, после оценки рисков и преимуществ, можно продолжать принимать до 50-55 лет или до менопаузы. Нет руководств по переходу с ОК на гормональную терапию в менопаузальный период; тем не менее у женщин в возрасте старше 50 лет определение уровня фолликулостимулирующего гормона после 6 дней приема ОК для установления менопаузального статуса может помочь в выборе и определении тактики дальнейшего лечения. На сегодня не существует руководств в отношении оральных контрацептивов четвертого поколения, поэтому разумная практика, включающая эти средства, также как и контрацептивные трансдермальные пластыри, заключается в рассмотрении их подобно другим доступным препаратам, а не в качестве более безопасных альтернатив. В табл. 2 обобщены рекомендации по назначению гормональных контрацептивов женщинам с повышенным сердечно-сосудистым риском.
|
Артериальная гипертензия |
Тщательно поддерживаемое на уровне целевых значений АД у женщин младше 35 лет и в остальном здоровых, некурящих → пробный прием оральных контрацептивов |
|
Контроль АД при его поддержании на уровне целевых значений после начала терапии, может быть продолжен прием оральных контрацептивов |
|
|
Если АД не поддерживается на уровне целевых значений, можно начать использование таких альтернативных методов, как контрацептивные средства, содержащие только прогестин, или внутриматочные устройства (ВМУ) |
|
|
Дислипидемия |
Уровень ХС ЛПНП >160 мг/дл или множественные кардинальные факторы риска → альтернативные негормональные контрацептивные методы (например, ВМУ) |
|
Сахарный диабет |
При наличии сахарного диабета 1-го или 2-го типа оральные контрацептивы оправданы только у некурящих женщин младше 35 лет, в остальном здоровых. В другом случае можно назначить контрацептивные средства, содержащие только прогестин, или ВМУ |
|
Курение |
Курение и возраст старше 35 лет → такие альтернативные негормональные контрацептивные методы, как ВМУ |
|
Для курящих женщин младше 35 лет особых рекомендаций нет |
|
|
Ожирение |
Ожирение (ИМТ более 30 кг/м2) → такие альтернативные контрацептивные методы, как контрацептивные средства, содержащие только прогестин, или ВМУ. Ожирение считают независимым фактором риска венозной тромбоэмболии (ВТЭ) |
|
Женщины старше 35 лет |
Здоровые некурящие женщины → оральные контрацептивы с ЭЭ в дозе <50 мкг остаются более безопасными, чем беременность, и их прием можно продолжать до 50-55 лет или до начала менопаузы после оценки рисков и преимуществ |
|
ИМТ – индекс массы тела |
|
Множество основополагающих данных, полученных в исследованиях с участием животных и людей, позволяют предположить, что контрацептивные гормоны оказывают антиатеросклеротический эффект; тем не менее относительно меньше известно об их влиянии на тромбоз, сосудодвигательную функцию и развитие аритмий, о механизмах метаболических путей, которые также вносят свой вклад в сердечно-сосудистый риск, и о преимуществах. Не существует ни одного тщательно контролируемого исследования с сердечно-сосудистыми заболеваниями в качестве конечных точек для направления нашей практики в отношении гормональной контрацепции, которую используют более 80% американских женщин в какой-либо из периодов жизни.
Существующие данные обсервационных исследований о высокодозированных ОК первого и второго поколений последовательно демонстрируют невысокий, но достоверно повышенный риск ИМ и ВТЭ среди женщин, принимающих эти препараты в настоящее время, особенно курящих, в то время как отказ от применения или применение препаратов третьего поколения ассоциируется со снижением/отсутствием повышенного риска. Самый высокий риск тромбоза, отмеченный в течение первого года применения препарата, представляется связанным с более высокими дозами эстрогена и оказывает влияние на женщин отдельной группы. У ОК последнего поколения, используемых в настоящее время, не выявлен повышенный риск ИМ, но при этом отмечен стабильный повышенный риск ВТЭ, аналогично связанный с продолжительностью приема препарата.
Определение липидного профиля натощак рекомендовано женщинам с дислипидемией до начала приема оральных контрацептивов. В случае, если уровень ХС ЛПНП не ниже 160 мг/дл, следует использовать альтернативные негормональные контрацептивы. Определение и контроль уровня АД также важны для уверенности, что поддержанию АД в пределах целевых значений ничего не угрожает. У женщин 35 лет и старше до начала приема ОК следует оценивать сердечно-сосудистый риск, включая артериальную гипертензию, курение, сахарный диабет, нефропатию и другие сосудистые заболевания, в том числе мигрень. Действующие руководства Всемирной организации здравоохранения и ACOG не рекомендуют использовать оральные контрацептивы у женщин 35 лет и старше с такими факторами риска. Оральные контрацептивы можно применять при переходе в перименопаузальный период, при котором повышенные дозы эстрогена необходимы для подавления овуляции в сравнении с дозами, назначаемыми для устранения таких симптомов менопаузы, как приливы.
Не существует данных о сердечно-сосудистых состояниях для последнего поколения контрацептивных гормональных средств, включая прогестины, способствующие снижению АД и уменьшению массы тела, а также для неоральных путей поступления данных препаратов (трансдермальных и вагинальных). Несмотря на предположение о том, что эти новейшие средства могут обладать в целом более низким риском, необходимо проведение отдельного исследования. В действующих руководствах отмечено, что, как и при назначении всех других препаратов, контрацептивные гормоны следует подбирать и назначать, взвешивая риски и преимущества у каждой пациентки.
Существующие данные о возможной защите от атеросклероза при использовании предшествующих современным поколений ОК являются смешанными; чтобы решить эту важную проблему, необходимо продолжительное наблюдение за показателями сердечно-сосудистой системы у женщин в постменопаузальный период с учетом предыдущего приема ОК, включая информацию о подгруппах в отношении статуса овуляторного цикла, наличия гиперандрогенных состояний и протромботических генетических нарушений.
Для клиницистов, проводящих лечение пациентов с эпилепсией, проблемой могут быть сложные,...
Перименопауза, или предклимактерический период, - это период репродуктивной жизни женщины,...
Нужно ли снижать уровень холестерина? Этот спор тянется десятилетиями. Его начало было...
Проблема гиперандрогении у женщин имеет несколько уровней реализации. Нарушение регуляции в...
В Австралии было проведено исследование, которое показало, что каждая восьмая здоровая женщина...
анализы, БАД, биологическая медицина, витамины, гастроэнтерология, гигиена, гинекология, гомеопатия, дерматология, диагностика, диетология, заболевания, иммунология, инфекционные заболевания, инфекция, исследования, кардиология, кожа, косметика, красота, лекарственные растения, лечение, неврология, неонатология, обследование, оздоровление, онкология, ортопедия, педиатрия, питание, пищеварительная система, поведение, похудение, препараты, продукты, профилактика, процедура, психология, пульмонология, рак, реабилитация, сердечно-сосудистая система, ССС, тело, терапия, травматология, уход, фитотерапия, хирургия, эндокринология
Показать все теги

Комменатрии к новости