УЗИ трансплантата печени
Сегодня показатель выживаемости в течение первого года после пересадки печени превышает 85%. В...
Медицина / Диагностика / Диагностика (статья)
 Трансплантация почкиПРОДОЛЖЕНИЕ, НАЧАЛО ЗДЕСЬ: УЗИ трансплантата почки и поджелудочной железы. Часть 1
Трансплантация почкиПРОДОЛЖЕНИЕ, НАЧАЛО ЗДЕСЬ: УЗИ трансплантата почки и поджелудочной железы. Часть 1
Ультразвуковое исследование после трансплантации почки позволяет обнаружить скопление жидкости вокруг пересаженного органа. Чаще всего выявляют гематому, которая появляется, как правило, в послеоперационном периоде; в некоторых случаях – вторично при последующем инфаркте. На втором месте по частоте варианта скопления жидкости – лимфоцеле. Кроме этого УЗИ позволяет выявить уриному и абсцесс.
Образование уриномы после трансплантации почки обусловлено, как правило, разрывом уретровезикального анастомоза из-за сосудистого поражения. Это осложнение наблюдают примерно у 3-10% пациентов после пересадки почки. Основными симптомами уриномы являются:
Диагноз уриномы с помощью УЗИ можно поставить только в том случае, если удается обнаружить вновь возникшее скопление жидкости или увеличения ее объема, особенно, когда такая картина наблюдается на фоне гидронефроза. Для диагностики уриномы лучше использовать более специфичные варианты исследования – цистография, сцинтиграфия, антеградная пиелография (фото 8).
Фото 8. Уринома. А – продольное ультразвуковое изображение трансплантата почки: стрелками обозначен гидронефроз (умеренный или легкий), буквой «С» отмечено скопление жидкости. В – антеградная урография: указателями обозначено место подтекания контрастного вещества возле пересаженного мочеточника
Возникновение ранних постоперационных гематом обусловлено просачиванием крови из послеоперационной раны. Изначально на УЗИ кровь может быть гипер- или изоэхогенной по отношению к почке. Ультразвуковым признаком гематомы является смешение почки или ее внешнее сдавливание (фото 9).
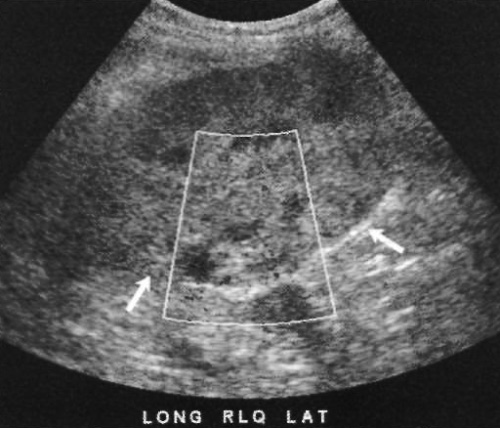
Фото 9. Гематома. Продольная цветовая доплерограмма демонстрирует несколько эхогенных участков, в которых отсутствует кровоток – гематомы. Стрелками обозначен нарушенный контур почечного трансплантата
Со временем при лизировании гематома становится гипо- или анэхогенной по отношению к почечной паренхиме, часто наблюдаются внутренние перегородки (фото 10). На этом этапе проще установить диагноз. При этом может возникнуть впечатление, что гематома увеличивается, хотя на самом деле она просто лучше визуализируется. В большинстве случаев гематомы разрешаются самостоятельно в течение нескольких месяцев без необходимости проведения дренирования, кроме случаев инфицирования или если гематома оказывает серьезное давление на почку, нарушая ее функцию.
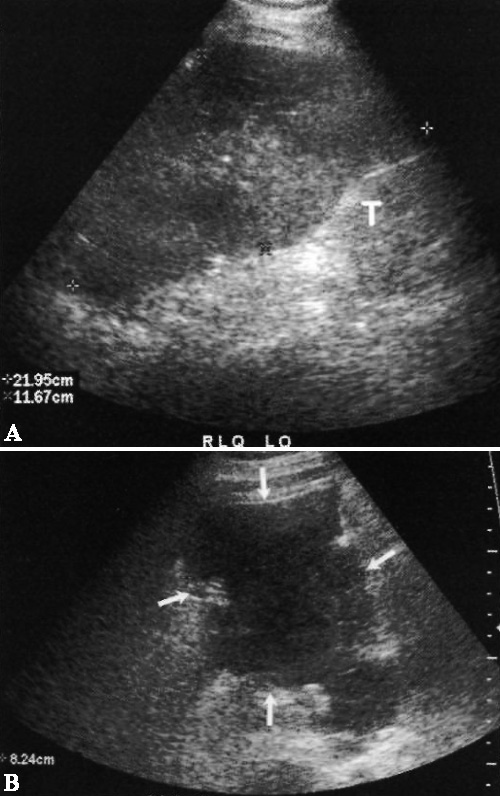
Фото 10. Гематома. А – продольное ультразвуковое изображение: курсорами обозначен эхогенный участок скопления жидкости, который локализован выше и кпереди от трансплантата почки (Т) и смещает его назад. В – поперечное ультразвуковое изображение того же пациента, выполненное через 10 дней после первого исследования: стрелками обозначен гипоэхогенный участок (скопление жидкости) в нижнем левом квадранте
Лимфоцеле (лимфатические кисты) образуются в результате скопления лимфы, обусловленное механическим повреждением лимфатических сосудов, находящихся вдоль наружной подвздошной вены. После трансплантации эти протоки могут спонтанно восстанавливаться или обтурироваться. Скопление лимфы происходит в случае обтурации. Часто такие скопления лимфатической жидкости наблюдаются примерно через 6-8 недель после операции. Типичная ультразвуковая картина лимфоцеле демонстрирует округлое или дольчатое полостное образование, которые в большинстве случаев имеет перегородки, расслаивающие ретроперитонеальную клетчатку (фото 11). Бывают случаи, когда нормальные сосуды проходят через такое образование, не нарушая своих контуров. Осложнениями лимфоцеле могут быть сдавление мочеточника или инфекция.
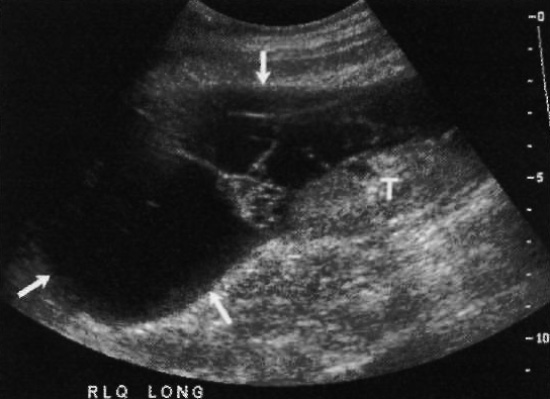
Фото 11. Лимфоцеле. Ультразвуковое изображение трансплантата почки (Т): стрелками обозначены скопления жидкости, внутри которых есть перегородки (вверху и кпереди)
Ультразвуковые признаки абсцесса после трансплантации почки могут быть разными: скопления жидкости с перегородками или детритом (фото 12), плотные образования или полости, в которых содержится газ (фото 13).
 УЗИ: Абсцесс трансплантата почки
УЗИ: Абсцесс трансплантата почки
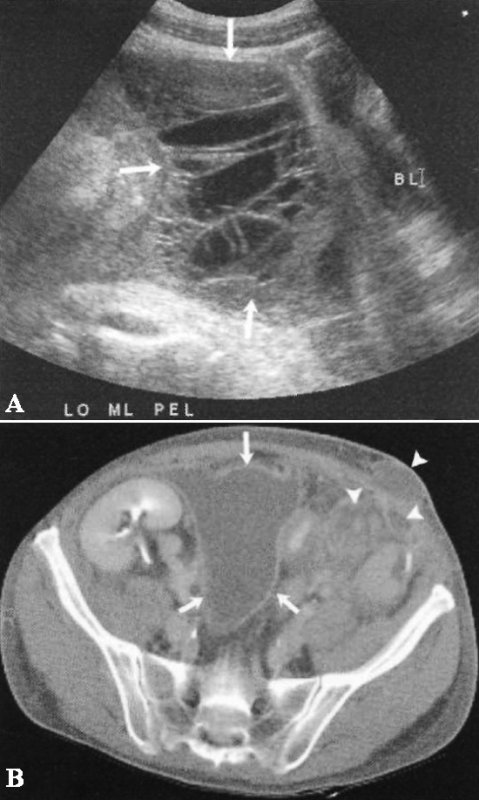
Фото 12. Абсцесс трансплантата почки. А – стрелками обозначено скопление со множеством перегородок, локализованное выше мочевого пузыря (BL) по средней линии. УЗИ не позволяет дифференцировать такие образования с лимфоцеле. В – КТ того же пациента: стрелками обозначен абсцесс, который имеет ободок, что позволяет дифференцировать его с лимфоцеле. Указателями обозначены другие абсцессы, которые не удалось обнаружить на УЗИ
 УЗИ: Абсцесс трансплантата почки
УЗИ: Абсцесс трансплантата почки
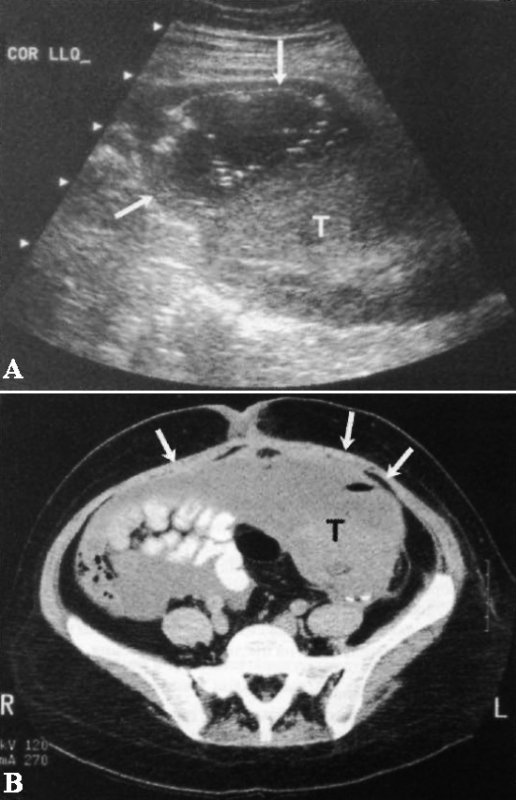
Фото 13. Абсцесс трансплантата почки. А – продольное ультразвуковое изображение трансплантата в левом нижнем квадранте (Т): стрелками обозначено скопление жидкости в области верхнего полюса, содержащее внутреннее эхо. В – КТ того же больного: в трансплантате почки (Т) выявлен абсцесс с содержанием газа (стрелки). Нужно обратить внимание, что абсцесс переходит через среднюю линию и правый нижний квадрант (на УЗИ этого не видно)
После трансплантации почки больные находятся в состоянии иммунной депрессии, поэтому подвержены инфекционным осложнениям. Кроме этого, в пределах любого существовавшего ранее застойного скопления жидкости (например, лимфоцеле, гематома, уринома) может развиваться вторичная инфекция. Отметим, что инфицирование может произойти при дренировании стерильных скоплений, поэтому незначительные постоперационные скопления, как правило, не трогают до тех пор, пока они не начнут увеличиваться и/или нарушать состояние трансплантата.
Ультразвуковая картина абсцесса не имеет специфических признаков, поэтому для диагностики (выявления кольца абсцесса) и дифференцирования абсцесса с лимфоцеле назначают КТ.
К функциональным посттрансплантационным осложнениям относятся:
Отторжение трансплантата почки бывает трех типов:
УЗИ не позволяет провести дифференциальную диагностику при отторжении трансплантата почки. Диагноз ставят на основании данных гистологического анализа.
Острый тубулярный некроз диагностируют более чем в 30% случаев после трансплантации почки. В большинстве случаев он возникает при пересадке трупной почки. Временный гемодиализ для кратковременной поддержки после развития осложнения требуется примерно 10-30% больных. В большинстве случаев острый тубулярный некроз разрешается спонтанно в течение 7-14 дней.
Токсическое действие на трансплантат почки могут вызывать препараты такролим и циклоспорин. Риск развития такого осложнения можно снизить, начав применение этих препаратов со 2-3-й недели после пересадки органа. Острое токсическое действие вызывает обратимую почечную вазоконстрикцию в паренхиме почки. В результате токсического действия на протяжении длительного времени результаты гистологического анализа демонстрируют фиброз.
Процедура биопсии трансплантата почки для гистологического анализа путем проведения световой, иммунофлуоресцентной и электронной микроскопии показана при подозрении на отторжение органа, острый тубулярный некроз и токсическое действие лекарственных препаратов. Кроме этого, гистологический анализ часто используют в качестве метода контроля эффективности терапии и для коррекции режима приема препаратов.
Биопсию проводят путем чрескожного доступа под контролем УЗИ. Для проведения процедуры используют инфильтрационную анестезию до уровня почечной капсулы. Забор биоптата производят с помощью иглы 18-го размера. Забор биоптата проводят с поверхностных слоев коркового вещества, что позволяет получить максимальное количество клубочков. После забора биоптата проверяют состояние трансплантата на предмет возможного кровотечения.
Наиболее частым осложнением после биопсии является гематома. В большинстве случаев такие гематомы имеют небольшие размеры и разрешаются спонтанно. Иногда может возникать гематурия, боли или кровотечение. После проведения биопсии пациент должен соблюдать постельный режим в течение 4 часов. Примерно в 10% случаев после биопсии могут образовываться артериовенозные фистулы, которые часто имеют бессимптомное течение и разрешаются самостоятельно. Иногда (у 1% пациентов) могут возникать псевдоаневризмы; если осложнение не разрешается самостоятельно, проводят чрескожное иссечение или хирургическое вмешательство.
Посттрансплантационное лимфопролиферативное заболевание (ПТЛЗ) – прелимфомное состояние, возникающее менее чем у 23% больных после трансплантации почки, которое может спонтанно разрешаться после прекращения иммуносупрессивной терапии. ПТЛЗ обусловлено вирусом Эпштейн-Барр. Нужно отметить, что может поражаться любой орган, не только трансплантат. Патология может быть отсроченной – возникать через 6-24 месяца после пересадки органа. Отметим, что в последнее время частота развития ПТЛЗ значительно увеличилась, что обусловлено применением новых, более сильных иммуносупрессивных средств.
Ультразвуковая картина ПТЛЗ демонстрирует плотный, часто гипоэхогенный и васкуляризированный очаг. Гомогенный участок поражения может давать акустический эффект усиления (фото 14).
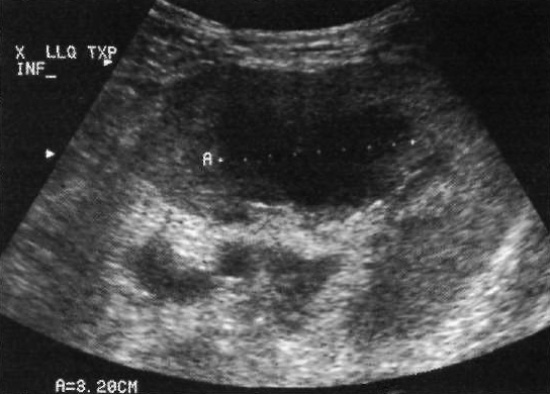
Фото 14. Посттрансплантационное лимфопролиферативное заболевание. На поперечном ультразвуковом изображении нижнего полюса трансплантата почки наблюдается гипоэхогенное образование, длиной 3,2 см. У пациента отсутствовали характерные симптомы. Образование разрешилось самостоятельно через 2 месяца после отмены иммуносупрессивной терапии
Трансплантация поджелудочной железы показана больным с инсулинозависимым сахарным диабетом, сопровождающегося почечной недостаточностью. При этом выполняют одновременную трансплантацию поджелудочной железы и почки.
Основными противопоказаниями к пересадке поджелудочной железы являются:
Поджелудочную железу пересаживают вместе с частью двенадцатиперстной кишки. Чревная и верхняя брыжеечная артерии остаются прикрепленными к части аорты донора. Артерии анастомозируют с общей подвздошной артерией, а место слияния воротной вены – с соответствующей подвздошной веной. Чтобы обеспечить отток секрета экзокринной части поджелудочной железы, петлю двенадцатиперстной кишки анастомозируют с толстой кишкой или (редко) с мочевым пузырем (фото 1 и 15).
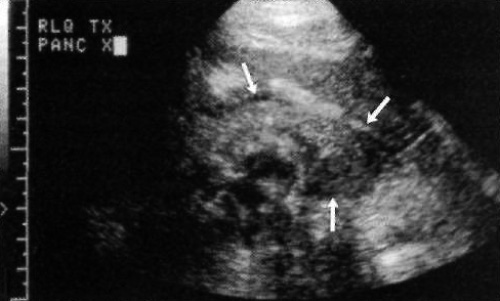
Фото 15. Трансплантат поджелудочной железы. Стрелками обозначена нормальная конфигурация трансплантата поджелудочной железы, локализованного в нижнем квадранте. Скопление жидкости не определяется
Одновременная пересадка поджелудочной железы и почки демонстрирует показатель выживаемости в течение первого года около 95%, функционирования трансплантата – 85%. Развитие сосудистого тромбоза отмечается в 12% случаев: артериального тромбоза – в 5%, венозного – в 7% случаев соответственно (фото 16).
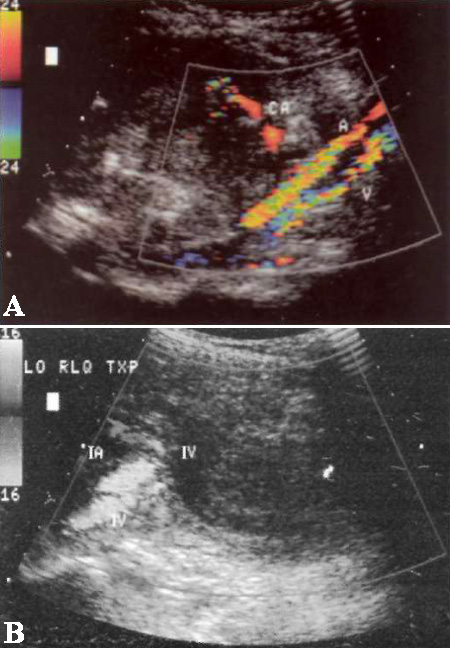
Фото 16. Венозный тромбоз трансплантата поджелудочной железы. А – поперечное изображение и В – продольное изображение цветовой допплерограммы чревной артерии и прилежащих к ней подвздошной артерии (IA) и вены (IV). Отмечается отсутствие кровотока в анэхогенной вене (V) трансплантата поджелудочной железы
Ультразвуковое исследование позволяет контролировать состояние кровотока в поджелудочной железе, выявлять перипанкреатический экссудат, ложные кисты и абсцессы, вызванные панкреатитом.
Артериальный тромбоз диагностируют на основании отсутствия в трансплантате артериального кровотока; венозный тромбоз – на основании данных спектральной допплерографии: обратный венозный поток, отсутствие потока в портальном анастомозе. В большинстве случаев тромбируется дистальная треть селезеночной вены, поскольку ее перевязывают и кровь из селезенки не дренирует.
Отторжение трансплантата поджелудочной железы диагностируют на основании данных гистологического анализа. Процедура биопсии поджелудочной железы выполняется аналогично процедуре биопсии почки. Отметим, что для проведения пункции нужно выбрать такое место, чтобы не повредить прилегающие петли кишечника и крупные сосуды.
Сегодня показатель выживаемости в течение первого года после пересадки печени превышает 85%. В...
Для диагностики травм применяют методику FAST (Focused abdominal sonography for trauma)...
С целью улучшения визуализации поджелудочной железы используют контрастные препараты,...
Основной функцией почек является выведение продуктов метаболизма из организма путем фильтрации...
На УЗИ камни в почках визуализируются в виде очагов со значительной гиперэхогенностью по...
анализы, БАД, биологическая медицина, витамины, гастроэнтерология, гигиена, гинекология, гомеопатия, дерматология, диагностика, диетология, заболевания, иммунология, инфекционные заболевания, инфекция, исследования, кардиология, кожа, косметика, красота, лекарственные растения, лечение, неврология, неонатология, обследование, оздоровление, онкология, ортопедия, педиатрия, питание, пищеварительная система, поведение, похудение, препараты, продукты, профилактика, процедура, психология, пульмонология, рак, реабилитация, сердечно-сосудистая система, ССС, тело, терапия, травматология, уход, фитотерапия, хирургия, эндокринология
Показать все теги

Комменатрии к новости