Болезни поджелудочной железы у детей
Острый панкреатит - острое воспаление поджелудочной железы, развитию которого способствуют...
Медицина / Патология / Патология (статья)
 ПодоцитГломерулонефрит
ПодоцитГломерулонефритГломерулонефрит - воспалительное заболевание почек, бывает острым, подострым и хроническим.
Острый гломерулонефрит как правило возникает после перенесенных инфекционных заболеваний вызванных стрептококками (ангина, скарлатина, рожистое воспаление и др.). Также заболевание может возникнуть как после заболеваний вызванных другой инфекцией, так и после профилактических прививок.
Развитие острого гломерулонефрита происходит в результате иммунологического процесса, в основе которого лежит образование комплекса антиген-антитело. Этот иммунологический процесс можно сравнить с тем, который мы кратко рассматривали в статье "Ревматизм у детей". Антиген (например, стрептококк) стимулирует образование в организме ребенка антител, которые не только поражают сами стрептококки, но и ткани почек. Конечно же, процесс поражения ткани почек очень сложный, поэтому мы не будем в этой статье расписывать этот сложный каскадный процесс, так как эта статья рассчитана, прежде всего, на читателя не обремененного познаниями в медицине. Однако симптомы (клинические проявления) этого заболевания очень важно знать.
В большинстве случаев через несколько дней после перенесенного инфекционного заболевания у ребенка появляется головная боль, слабость, жажда, тошнота, рвота, отеки на лице (под глазами), потом начинают отекать ноги,а позже и все тело. Моча становится красного цвета (цвет “мясных помоев”). Повышается артериальное давление (больше повышается нижнее - диастолическое давление).
Лечение острого гломерулонефрита следует начинать как можно раньше, так как если этот процесс запустить, у ребенка может начаться острая почечная недостаточность (почки перестают выполнять свою главную функцию - фильтровать мочу; яды и токсины накапливаются в организме и убивают его). Крайней степенью острой почечной недостаточности является уремическая кома (из этого состояния очень сложно вывести ребенка, так как даже гемодиализ (подключение к аппарату искусственной почки) может не оказать желаемого результата.
Еще одним осложнением, которое не менее опасное, чем острая почечная недостаточность - почечная эклампсия. Почечная эклампсия характеризуется приступами тонических и клонических судорог в результате спазма сосудов головного мозга и его отека (картина напоминает приступы эпилепсии).
Есть еще одно осложнение острого гломерулонефрита, которое у детей встречается очень редко (в отличие от взрослых) - сердечно-сосудистая недостаточность. Она проявляется нарастающими отеками, резким увеличением печени, отеком легких.
При лечении острого гломерулонефрита назначается строгий постельный режим (особенно это касается очень подвижных детей), так как без обеспечения ребенку абсолютного покоя для пораженных почек добиться выздоровления практически нереально. Также назначается строгая диета (стол 7): резко ограничивается количество потребляемой жидкости, питание готовится без соли; рекомендуются фруктово-овощные и фруктово-сахарные дни). Диету расширяют за счет овощей и мучных блюд. В начале лечения в питании максимально ограничивают количество белка. Помимо этого назначаются витамины всех групп.
Из медикаментозных методов лечения прежде всего назначают антибиотики (пенициллин, ампициллин, ампиокс и др.). Параллельно назначаются антигистаминные препараты (тавегил, фенкарол, супрастин). В случае тяжелого течения заболевания назначаются гепарин и преднизолон. С целью купирования (ликвидации) приступов эклампсии используют седуксен, лазикс, магния сульфат.
Подострый гломерулонефрит может развиваться из острого гломерулонефрита. В этом случае характерно быстрое проявление симптомов: снижается количество выделяемой мочи (моча интенсивно окрашена кровью), появляются отеки, сильно повышается артериальное давление. Подострый гломерулонефрит может очень быстро вызвать хроническую почечную недостаточность. Прогноз этого заболевания очень неблагоприятный. Очень редко, при условии своевременного и правильного лечения, ребенку удается продлить жизнь и даже вылечить.
Лечение как и при остром гломерулонефрите. Также назначается гемодиализ.
Хронический гломерулонефрит не всегда является следствием инфекционных заболеваний. Специалисты заявляют, что это заболевание может быть вызвано из-за генетических особенностях иммунитета. Возможны и другие причины, которые вызывают первично-хронический гломерулонефрит, а также переход из острой формы гломерулонефрита в хроническую.
Хронический гломерулонефрит имеет следующие формы: нефротический, смешанный, гематурический.
Нефротическая форма хронического гломерулонефрита чаще всего встречается у детей в возрасте от 1 года до 5 лет. Для него характерны пастозность тканей (не резко выраженная отечность (предотечность) кожи, сопровождающееся побледнением, уменьшением эластичности, ощущением тестоватости при пальпации) или отеки, протеинурия (большая потеря белка с мочой), снижение количества белка в крови. При этом гематурия (кровь в моче) и гипертония (повышенное артериальное давление) отсутствую. У ребенка кожа становится бледно-алебастрового оттенка, сухая и холодная. Появляется жажда, сухость во рту, снижение количество мочи, слабость, одышка (из-за отека легочной ткани), кашель, тахикардия (учащение пульса), увеличение печени.
Заболевание рецидивирующее. Обострения случаются после короткой ремиссии (снижения проявления симптомов заболевания). Функция почек сильно не нарушается. В случае заболевания этой формой гломерулонефрита прогноз благоприятный (большинство детей выздоравливают).
Смешанная форма хронического гломерулонефрита - наиболее тяжелая форма заболевания по характеру течения (у ребенка сильная слабость, отсутствует аппетит, бледность кожи, нарушение пищеварения, отеки всех тканей, головная боль, головокружение, нарушение сна, гипертония (при этом препараты, понижающие давление, не помогают)). Эта форма гломерулонефрита встречается у детей старшего возраста. Заболевание вызывает увеличение левого желудочка сердца, что может привести к острой левожелудочковой недостаточностью. Постепенно происходит нарушение функции почек и начинает развиваться хроническая почечная недостаточность.
Гематурическая форма хронического гломерулонефрита в большинстве случаев проявляется постоянной и выраженной гематурией (наличием крови в моче) и протеинурией (белок в моче). Иногда повышается артериальное давление. Отеков почти отсутствуют. В большинстве случаев данная форма заболевания проявляется у школьников.
Лечение назначают практически такое же, как в случае острого гломерулонефрита.
В случае возникновения фазы хронической почечной недостаточности назначается гемодиализ, а после трансплантация (пересадка) почек.
Пиелонефрит - воспаление почечных лоханок и чашечек. Бывает острым и хроническим.
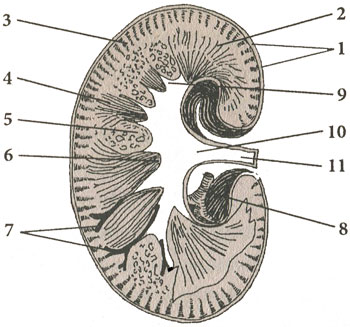
Продольный разрез почки
1 - фиброзная капсула; 2 - мозговой слой; 3 - корковое вещество; 4 - мозговые лучи; 5 - жировая ткань; 6 - почечные сорочки; 7 - дугообразные артерии; 8 - ветвь почечной артерии; 9 - почечная чашка; 10 - почечная лоханка; 11 - мочеточник
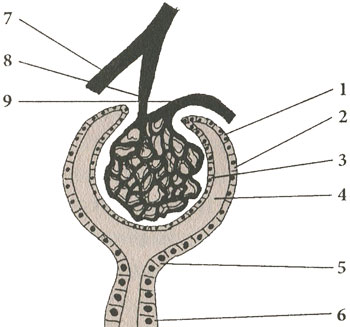
Схематическое изображение боуменовой капсулы и начинающегося от нее мочевого канальца
1, 2, 3 - стенка боуменовой капсулы, состоящая из двух листков с полостью между ними (4); 5, 6 - начало мочевого канальца; 7 - междольковая артерия почки; 8 - веточка артерии, образующей клубочек; 9 - сосуд, выносящий кровь от клубочка
Острый пиелонефрит появляется в следствии попадания микроорганизмов в почки. Как правило это кишечная палочка, однако пиелонефрит могут вызвать и другие микробы (стафилококк, протей и др.). Возбудители могут попасть в почку тремя путями: через мочевыводящие пути, с током крови, через лимфатические сосуды. Дети первых месяцев жизни чаще всего заражаются пиелонефритом через кровь. Дети более старшего возраста заболеваю из-за попадания инфекции через мочевыводящие пути, при этом частота заболеваний среди девочек гораздо выше, чем у мальчиков (мочеиспускательный канал у девочек намного шире и короче, что делает попадание микробов в почки намного легче).
Очень много факторов затрудняющих отток мочи способствуют развитию пиелонефрита: пороки развития почек, камни в почках и др.
Особенно тяжело заболевание протекает у новорожденных: резко повышается температура тела до 38-40°С, сильная интоксикация организма (срыгивание, рвота), появляются менингеальные симптомы (ноги согнуты в коленях, голова запрокинута назад), обезвоживание. Может желтеть кожа. Во время мочеиспускания ребенок беспокойный и начинает кричать (т.е. болезненное мочеиспускание).
В более старшем возрасте у детей заболевание носит не такой острый характер. Также пиелонефриту, как правило, предшествуют заболевания мочевого пузыря, которые проявляются частыми позывами к мочеиспусканию и малым количеством мочи при этом, жжением при мочеиспускании, недержанием мочи. Позднее у ребенка появляются жалобы на боли в поясничной области и животе. При перкуссии (легким простукиванием) поясничной области боль сильно усиливается.
В случае некачественного и несвоевременного лечения пиелонефрита, или полного его отсутствия, могут возникать осложнения: переход болезни в хроническую форму, паранефрит (воспаление околопочечной клетчатки), сепсис, карбункул почек, абсцесс почек.
При лечении пиелонефрита назначается строгий постельный режим, покой, питание с ограничением соли, большое количество жидкости (в отличие от гломерулонефрита), антибактериальная терапия (с обязательной пробой чувствительности микробов к антибиотикам). В основном назначают цефазолин, гентамицин, ампициллин и сочетают их с фуразолидоном, 5-НОКом, фурадонином. Также назначают диуретики (мочегонные препараты).
Хронический пиелонефрит является следствием перенесенного острого пиелонефрита. Такие факторы, как застой мочи, воспалительные заболевания половой сферы у девочек, воспаление мочевого пузыря, снижение иммунитета и реактивности организма, способствуют развитию хронической формы заболевания. В большинстве случаев поражаются обе почки.
В периоды обострения развиваются озноб, лихорадка, учащенное и болезненное мочеиспускание, боли в пояснице и животе, бледность кожи, головная боль. Течение заболевания длительное (может длится несколько десятков лет), с периодами обострения (особенно с началом половой жизни, а также при беременности у девушек). Долгое присутствие очагов инфекции в организме со временем может вызвать гипертонию и хроническую почечную недостаточность.
Лечение назначается такое же, как и в случае острого пиелонефрита: строгий постельный режим, покой, бессолевая диета, щелочное питье (клюквенный сок), антибиотики, витаминотерапия, физиотерапия, фитотерапия (отвары трав с антисептическим, мочегонным, противовоспалительным действием: кукурузные рыльца, медвежье ушко).
Нефротический синдром - токсико-аллергическое поражение почек, которое возникает на фоне внутриутробной инфекции, хронической инфекции, врожденной патологии почек, асфиксии во время родов, аллергических реакций. В отличие от гломерулонефрита воспалительная реакция при нефротическом синдроме на так сильно выражена.
Заболевание у ребенка начинается постепенно, родители сразу не могут его заметить. У ребенка снижается аппетит, появляется быстрая утомляемость, раздражительность. Через какое-то время у ребенка бледнеет кожа и слизистые оболочки, появляются отеки (сначала появляется пастозность ног и лица, потом отеки распространяются по всему телу и усиливаются). Затем в брюшной и плевральной полостях появляются скопления жидкости, появляется неприятный вкус во рту, сухость языка, тошнота, рвота, вздутие живота, понос. При этом снижается количество суточной мочи, которая становится темной, появляется протеинурия (белок в моче). Артериальное давление у ребенка как правило остается в пределах нормы или незначительно повышается.
В анализе крови снижается количество белка и гемоглобин, повышается СОЭ (скорость оседания эритроцитов).
Тактика лечения такая же, как и при других заболеваниях почек: строгий постельный режим и покой, ограниченное количество жидкости, диета с ограниченным количеством соли и белка, на протяжении 2-3 месяцев назначают глюкокортикостероидные препараты (преднизолон), диуретические препараты (верошпирон, лазикс, фуросемид и др), гепарин, мультивитаминные комплексы. В случае обнаружения очагов хронической инфекции в организме, назначается лечение антибактериальными препаратами.
Цистит - воспаление мочевого пузыря. Возбудителями цистита в большинстве случаев являются протей, стафилококк, кишечная палочка, стрептококк. У маленьких детей возбудитель попадает в мочевой пузырь в основном через кровь, в более старшем возрасте - через мочевыводящие пути (восходящий путь инфекции).
При цистите у ребенка начинаются частые мочеиспускания (каждые 20-40 минут), которые сопровождаются болезненными и мучительными позывами. Затем начинают появляться боли в области промежности, внизу живота, в головке полового члена (у мальчиков). Может развиться недержание мочи.
Во время мочеиспускания боли появляются как в начале, так и во время процесса, однако наиболее сильная боль наблюдается в конце мочеиспускания. При этом сильная и резкая боль способна вызвать рефлекторный спазм сфинктера мочеиспускательного канала, что может привести к полной задержке мочи (особенно у маленьких детей).
В большинстве случаев общее состояние ребенка не нарушается. Симптомы интоксикации организма выражены слабо или полностью отсутствуют. Температура тела нормальная.
В случае повышения температуры тела нарастают и симптомы интоксикации, что свидетельствует о возможном начале пиелонефрита. При этом моча приобретает розовый оттенок, становится мутной, а в конце мочеиспускания может появиться несколько капель крови или мочи, которая сильно окрашена кровью.
Лечение цистита подразумевает строгий постельный режим, диету с исключением соленых и острых продуктов (соленья, редис, лук, чеснок, горчица, щавель, шпинат, соусы и т.д.), которые могут вызвать раздражение мочевыводящих путей. Также назначаются антибиотики и обильное питье.
При своевременном и правильном лечении выздоровление происходит в течение 2-3 недель.
Острый панкреатит - острое воспаление поджелудочной железы, развитию которого способствуют...
Ринит - острое воспалительное заболевание слизистой оболочки в носовой полости. В большинстве...
Повышенное артериальное давление у ребенка не дает основания утверждать, что он страдает...
Ревматизм - системное заболевание соединительной ткани, которое носит воспалительный характер,...
Строение почек у детей недостаточно совершенно. Фильтрация и обратное всасывание воды и других...
анализы, БАД, биологическая медицина, витамины, гастроэнтерология, гигиена, гинекология, гомеопатия, дерматология, диагностика, диетология, заболевания, иммунология, инфекционные заболевания, инфекция, исследования, кардиология, кожа, косметика, красота, лекарственные растения, лечение, лицо, неврология, обследование, оздоровление, онкология, ортопедия, педиатрия, питание, пищеварительная система, поведение, похудение, препараты, продукты, профилактика, процедура, психология, пульмонология, рак, реабилитация, сердечно-сосудистая система, ССС, тело, терапия, травматология, уход, фитотерапия, хирургия, эндокринология
Показать все теги

Комменатрии к новости