Анемия. Общие положения. Классификация
Среди заболеваний крови особое место занимает анемия. С этой патологией сталкиваются врачи...
Медицина / Патология / Патология (статья)
 АнемияРаспространенность. Этиология. Классификация
АнемияРаспространенность. Этиология. КлассификацияЖелезодефицитная анемия – наиболее распространенная патология среди всех видов анемии. Исследования показывают, что железодефицитной анемией страдают примерно 30% детей и каждая третья женщина возрастом старше 25 лет. А среди студентов ВУЗов эта патология обнаруживается у 3% юношей и 10% девушек. По данным сотрудников военкоматов, анемия обнаруживается примерно у 30% лиц призывного возраста. По некоторым данным, только на территории России железодефицитная анемия обнаруживается у 40% беременных.
При железодефицитной анемии снижается уровень гемоглобина в крови из-за нарушения процесса его образования по причине дефицита железа в организме, вызванного недостаточным поступлением в организм с пищей, нарушениями процесса усвоения или патологических потерь, а также физиологических состояний. При этом у больного проявляются признаки анемии (см статью «Анемия. Общие положения. Классификация») и сидеропении (дефицита железа в организме).
Железодефицитную анемию принято разделять на 5 подгрупп:
Сидеропения (дефицит железа в организме) имеет три стадии:

Рисунок 1. Стадии сидеропении
Наиболее распространенной причиной развития хронической постгеморрагической анемии является меноррагия разного генеза, гиперполименорея (menses более 5 дней, особенно при появлении менструации в возрасте до 15 лет, при цикле менее 26 дней, наличии сгустков крови более суток), аборт, роды, миома матки, внутриматочные контрацептивы, аденомиоз, кровоточащие геморроидальные узлы, нарушения гемостаза, злокачественные образования (особенно желудочно-кишечного тракта). Генез патологического кровотечения при подслизистой (субмукозной) миоме связан, в первую очередь, с локализацией и ростом миоматозных узлов, увеличением площади менструирующей поверхности и особенностями анатомии кровеносных сосудов, которые снабжают кровью подслизистые узлы (эти сосуды теряют адвентициальную оболочку, в результате чего повышается их проницаемость). Основная причина развития патологической менструальной кровопотери при аденомиозе – поражение мышечного слоя матки.
При обнаружении хронического кровотечения в желудочно-кишечном тракте необходимо провести тщательную диагностику пищеварительной системы, чтобы исключить патологию ротовой полости, пищевода, желудка, кишечника, глистные инвазии (например, анкилостомы и др). У большинства взрослых мужчин и женщин после менопаузы главной причиной развития дефицита железа является кровотечение в желудочно-кишечном тракте, спровоцированной язвенной болезнью желудка или двенадцатиперстной кишки, геморроем, диафрагмальной грыжей, дивертикулезом или полипозом кишечника, опухоли, а также гастритом (как алкогольным, так и в результате терапии лекарственными препаратами: салицилатами, антикоагулянтами, стероидами и др). В детском возрасте кровотечения в желудочно-кишечном тракте также влияет на развитие дефицита железа, особенно при гельминтозах, протозоонозах, анафилактических реакциях (например, на свежее молоко). Отметим, что разного рода нарушения гемостаза также могут быть причиной возникновения кровотечения в желудочно-кишечном тракте.
Железодефицитная анемия, связанная с повышением потребности в железе – распространенное явление во время беременности, лактации, в период интенсивного роста и полового созревания, при интенсивных физических нагрузках, воспалительных заболеваниях, а также при терапии витамином B12 пациентов с B12-дефицитной анемией.
Железодефицитная анемия, вызванная недостаточным поступлением железа в организм с пищей (алиментарная (нутритивная) анемия), развивается при неполноценном питании, когда в рационе преобладают молочные и мучные продукты. При сборе анамнеза врач должен учитывать особенности питания пациента (диеты, вегетарианство, посты и др). Отметим, что некоторые питательные компоненты, содержащиеся в мясе и рыбе, повышают биодоступность негемового железа. То есть, мясо является не только источником гемового железа, но и повышает качество усвоения негемового железа. Важную роль играет также недостаточное содержание других микроэлементов в пище и воде (например, марганца, кобальта, меди и др).
Одной из распространенных причин развития сидеропении является нарушение процесса усвоения железа. Так, у некоторых пациентов нарушение абсорбции железа в кишечнике может маскироваться общими синдромами (целиакия, диффузный энтерит, стеаторея, спру и др). Дефицит железа часто развивается после хирургического вмешательства (резекция желудка, кишечника, гастроэнтеростомия и др). Также нарушение усвоения железа наблюдается при атрофическом гастрите и сопутствующей ахлоргидрией. Нарушение абсорбции железа может быть вызвано снижением секреции соляной кислоты в желудке, а также недостаточное время для усвоения железа.
Железодефицитная анемия, вызванная нарушением транспорта железа, развивается при врожденном отсутствии трансферрина, недостаточного уровня трансферрина в крови из-за общего дефицита белка в организме, а также из-за антител к трансферрину (при аутоиммунной патологии).
При железодефицитной анемии клиническая картина состоит из общих симптомов анемии, обусловленных гемической (кровяной) гипоксией, и симптомов дефицита железа в тканях (сидеропенический синдром).
К общеанемическому синдрому относятся следующие симптомы:
Степень проявления вышеперечисленных симптомов и выраженность жалоб пациента зависит от степени адаптации организма к анемии. При медленном развитии даже серьезной степени анемии организм адаптируется лучше, чем при быстром развитии анемизации.
Сидеропенический синдром развивается вследствие дефицита железосодержащих ферментов (пероксидазы, сукцинатдегидрогеназы, цитохромы и др). При дефиците железосодержащих ферментов, развивающийся при железодефицитной анемии, возникают следующие симптомы:
Диагностика железодефицитной анемии состоит из двух этапов:
Железодефицитная анемия делится на степени:
1. Морфологический субстрат железодефицитной анемии:
Отметим, что показатель количества эритроцитов в 1 мл крови (RBC) не является обязательным компонентом (см рисунок 2).
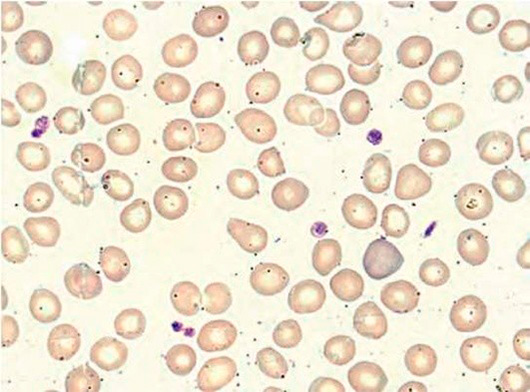
Рисунок 2. Железодефицитная анемия. Мазок периферической крови. Микроцитоз, анизоцитоз эритроцитов. Выраженная гипохромия эритроидных клеток (окр. По Романовскому-Гимзе; ув. ×100)
2. Концентрация сывороточного железа – 1230 ммоль/л
3. Оценка общей железосвязывающей способности (резервный, не содержащий железа трансферрин):
4. Уровень сывороточного ферритина: < 15 мкг/л
Анализ на содержание железа в крови необходимо проводить до начала терапии препаратами железа. Если пациент уже принимает препараты железа, анализ можно проводить не ранее чем через 7 дней с после их отмены. Также нужно помнить, что уровень железа в крови повышается перед менструацией и во время нее, на ранних сроках беременности, при приеме оральных контрацептивов, а также при гепатите и циррозе печени.
Дифференциальную диагностику железодефицитной анемии нужно проводить с сидеробластной анемией, вызванной нарушением процесса образования гема, с анемией хронических заболеваний и с гемоглобинопатиями (в основном с талассемиией).
Перед началом мероприятий, направленных на коррекцию анемии железодефицитного генеза, нужно учитывать следующие моменты:
Главная задача при лечении железодефицитной анемии – устранить причину развития анемии, если это возможно (то есть, основное заболевание, в результате которого возникла анемия; например, хирургическая операция на кишечнике, желудке, лечение энтерита, коррекция алиментарной недостаточности и т.д.). Если нет возможности устранить основное заболевание, главную роль в этом случае играет патогенетическая терапия препаратами железа.
При железодефицитной анемии невозможно осуществить коррекцию уровня гемоглобина с помощью диеты. Тем не менее, наряду с железосодержащими препаратами пациент должен употреблять в пищу продукты, в которых содержится железо. При этом следует учитывать не только содержание железа в 100 г продукта в виде гема (например, мясо), но и степень усвоения железа, содержащегося в них. Например, в мясе содержится железо в виде гема, которое способно усваиваться в желудочно-кишечном тракте на 40-50%, а степень усвоения железа, содержащегося в растительных продуктах (фрукты, овощи), составляет примерно 3-5%.
Сегодня на отечественном фармакологическом рынке представлен довольно большой ассортимент препаратов железа для перорального приема в виде разных железосодержащих комплексов или солей железа. Эти препараты имеют разную дозировку, лекарственную форму (драже, таблетки, капсулы, растворы, сиропы), состав (в них включены дополнительные компоненты: янтарная и аскорбиновая кислоты, фруктоза, митамины и др) и стоимость. В клинической практике препараты могут назначать как перорально, так и парентерально. Способ введения препарата пациента с железодефицитной анемией определяет врач в каждом конкретном случае. Сегодня препараты железа принято назначать перорально в основном молодым женщинам с высокой степенью потери железа во время менструации. Другим категориям пациентов целесообразно назначать парентеральное введение.
Основное требование к препаратам железа – эффективность при терапии железодефицитной анемии, безопасность, низкая токсичность, а в педиатрической практике – наличие лекарственных форм для приема детьми разного возраста.
При назначении парентерального лечения препаратами железа у пациента могут возникать аллергические реакции (особенно при внутривенном введении), в редких случаях – анафилактический шок. При внутримышечном введении препаратов железа в местах инъекции может возникать потемнение кожи, инфильтраты, абсцессы (поэтому препараты железа очень редко вводят внутримышечно). При внутривенном введении препаратов железа возможно развитие флебитов (воспаление венозной стенки).
Терапия железодефицитной анемии проводится в несколько этапов:
I этап – нормализация уровня гемоглобина
II этап – насыщение запасов железа (уровень ферритина и сывороточного железа должен быть в пределах референсных значений)
III этап – поддерживающая терапия (например, при меноррагии)
Парентеральное введение препаратов железа показано при патологиях желудочно-кишечного тракта с нарушением процесса усвоения (энтериты, синдром мальабсорбции и др), резекции кишечника, резекции желудка по Бильрот II с формированием «слепой петли», эрозивно-язвенные процессы в желудке и двенадцатиперстной кишки (обострение язвенной болезни и т.д.), а также непереносимость железосодержащих препаратов при пероральном приеме.
Среди препаратов железа, предназначенных для парентерального введения, хорошие отзывы получили те, которые способны длительное время компенсировать дефицит железа после одной инъекции (например, железа (III) гидроксид олигоизомальтозат: Венофер, Монофер; железа карбоксимальтозат: Феринжект).
Среди заболеваний крови особое место занимает анемия. С этой патологией сталкиваются врачи...
Анемия развивается в результате снижения количество гемоглобина и эритроцитов в крови. У детей...
Анемия – заболевание связанное со снижением уровня гемоглобина в крови (снижение уровня...
Анемия - снижение количества гемоглобина и эритроцитов в крови. Существует несколько видов...
В практике гастроэнтеролога анемический синдром встречается достаточно часто. При этом...
анализы, БАД, биологическая медицина, витамины, гастроэнтерология, гигиена, гинекология, гомеопатия, дерматология, диагностика, диетология, заболевания, иммунология, инфекционные заболевания, инфекция, исследования, кардиология, кожа, косметика, красота, лекарственные растения, лечение, лицо, неврология, обследование, оздоровление, онкология, ортопедия, педиатрия, питание, пищеварительная система, поведение, похудение, препараты, продукты, профилактика, процедура, психология, пульмонология, рак, реабилитация, сердечно-сосудистая система, ССС, тело, терапия, травматология, уход, фитотерапия, хирургия, эндокринология
Показать все теги

Комменатрии к новости