Рентгенография: Центральный рак легкого
Центральный рак легкого развивается из эпителиальной ткани сегментарных, долевых и главных...
Медицина / Диагностика / Диагностика (статья)
 https://medqueen.com/uploads/posts/2018-12/1544177458_post-100.jpgПериферический рак легкого развивается из эпителиальной ткани мелких бронхов, располагающихся в дистальных сегментах. Типичным местом локализации периферического рака являются верхние доли (S 1, 2) и нижняя доля S 6, однако, как и при центральном раке легких, злокачественный процесс может обнаруживаться в любом месте. Поэтому локализация опухоли не является дифференциально-диагностическим признаком.
https://medqueen.com/uploads/posts/2018-12/1544177458_post-100.jpgПериферический рак легкого развивается из эпителиальной ткани мелких бронхов, располагающихся в дистальных сегментах. Типичным местом локализации периферического рака являются верхние доли (S 1, 2) и нижняя доля S 6, однако, как и при центральном раке легких, злокачественный процесс может обнаруживаться в любом месте. Поэтому локализация опухоли не является дифференциально-диагностическим признаком.
Периферический рак легких имеет следующие формы:
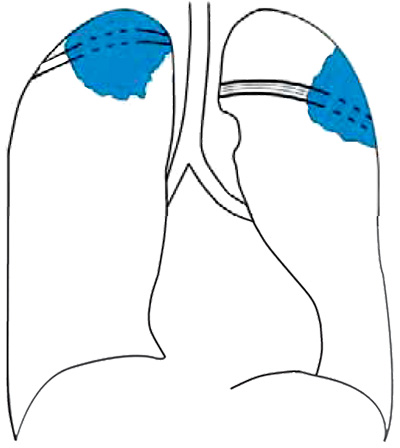
Рисунок 1. Верхушечный рак правого легкого и кортико-плевральный рак левого легкого с деструктивными изменениями ребер (схематическое изображение рентгенологической картины)
Рисунок 2. Новообразование в верхней доле правого легкого по типу опухоли Панкоста (фрагмент рентгенограммы): в верхней доле правого легкого отмечается инфильтрация и снижение прозрачности, обусловленное гиповентиляцией. Определяется участок деструкции заднего отрезка IV ребра (см стрелка) – структура костной ткани разрежена, не дифференцируется кортикальный слой
Рентгенологическая диагностика периферического рака легкого затруднительна, так как достаточно тяжело обнаружить небольшие периферические образования в легких, размером менее 1 см, тени которых имеют малую интенсивность и наслаиваются на изображения других структур (см рисунок 3).
Рисунок 3. А – рентгенограмма в прямой проекции: тень небольшого образования овальной формы с ровным и четким контуром наслаивается на тень ребра (см стрелка). Б – рентгенограмма в правой боковой проекции: эта же тень в нижней доле (см стрелка). В, Г – рентгенограмма в прямой и правой боковой проекциях, выполненная у другого пациента: на снимке определяется образование округлой формы с четкими, несколько неровным контуром, которое наслаивается на тень корня справа (см снимок В, стрелка); на снимке Г эта же тень определяется в S 3 верхней доли. С помощью этих рентгенограмм невозможно точно определить характер выявленных образований, поэтому в рентгенологическом заключении указывают «периферическое образование легкого»
На начальных этапах развития, когда размеры новообразования до 2 см, на рентгенограмме определяется дополнительная тень небольшой интенсивности с неровными, нечеткими контурами, полигональной, неправильно-округлой, «амебовидной или «звездчатой» формы (см рисунок 4).
Рисунок 4. Периферический рак верхней доли правого легкого. А – рентгенограмма в прямой проекции: небольшая опухоль определяется как тень малой интенсивности неправильно-округлой формы (см стрелка), которая частично сливается с тенью заднего отрезка ребра. Б – увеличенный фрагмент рентгенограммы А
По мере развития опухоли, когда ее размеры увеличиваются до 2,5-3 см, тень на рентгенограмме начинает приобретать овальную, округлую форму, ее контуры становятся лучистыми, бугристыми (см рисунок 5, 6).
Рисунок 5. Периферический рак верхней доли слева. А – рентгенограмма в прямой проекции: в верхней доле левого легкого на уровне переднего отрезка III ребра определяется дополнительное образование; в верхней доле слева отмечаются посттуберкулезные изменения (кальцинированные очаги). Б – увеличенный фрагмент рентгенограммы А: видны бугристые, лучистые, не очень четкие контуры образования
Рисунок 6. Периферический рак левого легкого. А – рентгенограмма в прямой проекции; Б – увеличенный фрагмент рентгенограммы А. На снимке определяются бугристые, местами нечеткие контуры образования
Одним из главных рентгенологических признаков периферического рака легкого является лучистость контуров тени, обусловленная лимфангитом. Иногда на контуре опухоли может обнаруживаться углубление, в которое входят сосуд и бронх – «вырезка Риглера». По мере роста опухоли интенсивность тени увеличивается, при этом за счет мультицентричного роста тень может быть неоднородной.
Если новообразование локализовано субплеврально или близко к междолевой плевре, на снимке может определяться небольшое втяжение локально утолщенной плевры по направлению к опухоли. Легочный рисунок вокруг опухоли может быть усилен и деформирован (ретикулярные тени), а по направлению к плевре и корню могут определяться линейные тени («дорожки»), обусловленные лимфангитом. Отметим, что эти изменения лучше определяются при проведении рентгеновской компьютерной томографии (РКТ).
Тень периферического рака может быть относительно правильной округлой формы с довольно ровными и четкими контурами (часто размером 2-3,5 см, а некоторые опухоли и при большем размере), поэтому дифференциальная диагностика с доброкачественными образованиями и одиночным метастазом может осложняться.
Ровные и четкие контуры выявленного образования в легких не являются абсолютным критерием доброкачественности образования!
По мере роста опухоли контуры тени становятся неровными, бугристыми (см рисунок 7). Если опухоль достигает размера 5 см и более, она, как правило, теряет правильную форму.
Рисунок 7. Периферическое образование в нижней доле левого легкого. А – рентгенограмма в прямой проекции: новообразование определяется за тенью сердца. Б – рентгенограмма в левой боковой проекции: в нижней доле отмечается новообразование с неровными четкими контурами. В таких случаях в первую очередь необходимо исключить одиночный метастаз и периферический рак легкого
При периферическом раке легкого возможен распад опухоли с формированием полости (как правило, такое происходит, если размеры новообразования более 4-5 см). В полости распада иногда может определяться горизонтальный уровень содержимого – это осложняет дифференциальную диагностику с абсцессом легкого. Отметим, что при периферическом раке легкого у больного отмечается не выраженная клиника острого воспаления. Рентгенологическая картина распада опухоли в легком характеризуется более толстыми, неравномерными по толщине стенки с «бухтообразными» внутренними контурами, полость, как правило, имеет неправильную форму. В отличие от абсцесса (на начальном этапе развития из-за перифокальной инфильтрации абсцесс имеет нечеткие («размытые») наружные контуры), наружные контуры опухоли более четкие, неровные (бугристые). При отграничении абсцесса от окружающей ткани его наружные контуры становятся более четкими, но относительно ровными (в отличие от злокачественного образования). В отличие от абсцесса (при котором толщина стенки полости уменьшается за счет отторжения некротических масс), при раке толщина стенок полости может оставаться без изменений на протяжении длительного периода времени. Также при абсцессе меняется легочная ткань (на рентгенограмме определяется перифокальная воспалительная инфильтрация), а при хроническом абсцессе – определяются фиброзные изменения.
По мере развития периферического рака и достижения больших размеров опухоли возникает осложнение – централизация. При централизации опухоль может прорастать сегментарный и долевой бронх, что вызывает нарушение бронхиальной проводимости и приводит к гиповентиляции и ателектазу соответствующего участка легкого (см статью «Рентгенография: Ателектаз»). Также периферический рак может метастазировать в легкие, в лимфоузлы корней легких и средостения, головной мозг, печень, надпочечники, кости.
Периферический рак требует дифференциальной диагностики с другими новообразованиями в легких – в первую очередь с доброкачественными опухолями и туберкулемами.
Туберкулема (туберкулома) – инкапсулированный участок казеозного некроза размером более 1 см, характерным местом локализации являются сегменты S 1, 2, 6; могут быть множественные туберкулемы. Наиболее типичный размер туберкулемы – 2-4 см, иногда встречаются туберкулемы более 4-5 см. Форма – овальная, округлая; контуры – как правило четкие и ровные (исключение – конгломератные туберкулемы, у которых полициклический контур). Для туберкулемы характерно обызветсвление (см статью «Рентгенография: Туберкулез легких», рисунок 17). В туберкулеме может образовываться распад, в результате которого формируется овальная или округлая полость (редко – серповидной или щелевидной формы) с ровным внутренним контуром. Такая полость располагается, как правило, в нижне-медиальном отделе туберкулемы (возле устья дренирующего бронхи). При распаде туберкулемы уровни жидкости обычно не образуются. Если туберкулема большая (более 3 см), полость распада может быть расположена в центре. В отличие от туберкулемы, для злокачественных новообразование небольших размеров (до 4-5) см распад не характерен. В легочной ткани, окружающей туберкулему, часто определяются фиброзные изменения и полиморфные очаги. Также при туберкулеме может выявляться «дорожка» к корню легкого (эта «дорожка» представляет собой «грубые» перибронхиальные тяжистые тени, которые обусловлены воспалением вокруг дренирующего бронха и характерны для туберкулем с распадом). Нужно отметить, что для туберкулемы не характерен быстрый рост и в динамике ее размер может уменьшаться.
Доброкачественные опухоли в легких на рентгенограмме определяются в виде образования правильной округлой формы с ровными (иногда волнистыми за счет дольчатости), четкими контурами. Размер доброкачественной опухоли в большинстве случаев составляет 0,5-3 см. Для доброкачественных новообразований нехарактерен процесс распада, рост таких опухолей медленный, окружающая легочная кань при этом не изменяется. Гамартома характеризуется образованием множественных кропноочаговых, «глыбчатых» кальцинатов (обызвествление по типу «попкорна»; рисунок 8). При проведении РКТ в гарматоме может определяться жировая ткань.
Рисунок 8. Гарматома легкого (фрагмент рентгенограммы, выполненной в прямой проекции). В структуре образования определяются «глыбчатые» кальцинаты. Контуры волнистые, четкие
Иногда в структуре периферического рака могут обнаруживаться кальцинаты, однако при раке они точечные (мелкие) или имеют нечеткие контуры (эти «аморфные» кальцинаты обнаруживаются при РКТ). Также кальцинаты могут обнаруживаться при периферическом раке легкого, если новообразование развивается на месте посттуберкулезных, рубцовых изменений.
Другие типы доброкачественной опухоли дифференцировать путем проведения лучевой диагностики на сегодняшний день невозможно. Однако, для таких опухолей характерны ровные, четкие контуры. Трудно дифференцировать доброкачественную опухоль от периферического рака, так как на определенном этапе развития он приобретает правильную округлую форму с четкими и ровными контурами. Размеры таких образований обычно составляют 2-3,5 см. Иногда и более крупное образование, обнаруженное на рентгенограмме, с ровным и четким контуром без полости распада может быть периферическим раком. Кроме этого, необходимо принимать во внимание возможность наличия в легких одиночных метастаз, рентгенологическая картина которых напоминает доброкачественные опухоли без обызвествления. В ряде случаев установить диагноз позволяет только биопсия.
Карциноид легкого – злокачественное нейроэндокринное образование в легком, которое продуцирует биологически активные вещества, способные вызывать бронхоспазм, диарею, приступы жара, ощущение прилива крови к верхней половине тела и др. Эта образование имеет разную степень злокачественности. Карциноид возникает, как правило, в возрасте до 50 лет, течение заболевания может проходить без клинической картины, или с такими симптомами, как одышка и кровохарканье. В зависимости от локализации карциноид легкого может быть центральным и периферическим, а от степени дифференцировки – типичный и атипичный (низкодифференцированный). Для периферического карциноида характерна тень овальной или округлой формы с ровным, четким контуром, диаметром до 3 см. В карциноиде могут обнаруживаться обызвествления. Типичная рентгенологическая картина карциноида легкого напоминает картину при доброкачественном образовании. Атипичный периферический карциноид имеет бугристые, лучистые контуры, которые на определенных участках нечеткие; могут определяться метастазы в легких, выпот в плевральной полости, увеличение внутригрудных лимфатических узлов. Очень трудно провести дифференциальную диагностику атипичного периферического карциноида с раком легкого. Центральный типичный карциноид вызывает нарушение проводимости в пораженном бронхе, что приводит к развитию пневмонии. Рентгенологическая картина атипичного центрального карциноида похожа на картину при центральном раке легкого (см статью «Рентгенография: Центральный рак легкого»).
С целью определения потенциальной злокачественности округлых новообразований в легких небольших размеров (до 3 см) для РКТ разработаны критерии. Отметим, что в зарубежной литературе образования таких размеров называют «одиночные очаговые образования легкого», тогда как в нашей стране очаговым образованием считается образование, размером до 1,2 см. Типичные размеры доброкачественных образования – до 2 см (очаговые образования до 5 мм оказываются злокачественными только в 5% случаев); их размер не увеличивается в течение минимум 2 лет. Доброкачественные образования имеют ровные, четкие контуры, в их структуре обнаруживаются «доброкачественные» («глыбчатые», либо диффузные или в виде капсулы) кальцинаты. Если в образовании обнаруживается полость, то ее стенка имеет небольшую толщину и ровные полости. При злокачественном процессе размер образование в динамике увеличивается, размеры превышают 2 см, контуры образования нечеткие и неровные. При злокачественном образовании формируется полость с толстыми стенками и неровными контурами; также при раке может определяться «аморфное» обызвествление. Кроме этого, при проведении дифференциальной диагностики необходимо учитывать данные анамнеза: возраст пациента (более 70 лет), вредные привычки (курение), кровохарканье, наличие онкологических заболевание и др. Также необходимо учитывать результаты других методов диагностики.
Обратим внимание на тот факт, что с помощью РКТ можно более точно провести дифференциальную диагностику периферических образований в легких – обнаружить в структуре новообразований «доброкачественные» обызвествления, жировую ткань (характерно для гамартом), достоверно определить кисты (заполненные жидкостью) и др. РКТ позволяет точно определить характер контуров образования и опознать признаки лимфангита на периферии опухоли, а также наличие и характер полостей распада. Также с помощью РКТ можно обнаружить признаки прорастания опухоли в плевру, средостение, костные структуры грудной клетки, определить увеличенные лимфатические узлы средостения.
Центральный рак легкого развивается из эпителиальной ткани сегментарных, долевых и главных...
Рак легкого – злокачественное новообразование, которое формируется из эпителиальной...
Ателектаз – спадение альвеол, при котором поражается легкое (или часть легкого: сегмент,...
На рентгенограмме закрытые кисты (кисты, полностью заполненные содержимым) определяются как...
Инфекционная деструкция легких – патологическая группа, характеризующаяся...
анализы, БАД, биологическая медицина, витамины, гастроэнтерология, гигиена, гинекология, гомеопатия, дерматология, диагностика, диетология, заболевания, иммунология, инфекционные заболевания, инфекция, исследования, кардиология, кожа, косметика, красота, лекарственные растения, лечение, неврология, неонатология, обследование, оздоровление, онкология, ортопедия, педиатрия, питание, пищеварительная система, поведение, похудение, препараты, продукты, профилактика, процедура, психология, пульмонология, рак, реабилитация, сердечно-сосудистая система, ССС, тело, терапия, травматология, уход, фитотерапия, хирургия, эндокринология
Показать все теги

Комменатрии к новости