Боррелиоз. Клиническая картина
В медицинской практике считается, что боррелиоз (болезнь Лайма) – это заболевание,...
Специалистам / Практика / Практика (статья)
 ПсориазПсориаз (psoriasis), или чешуйчатый лишай, является одним из наиболее распространенных дерматозов, который имеет тяжелое течение. Удельный вес пациентом с псориазом в общей структуре заболеваемости кожными болезнями, по данным разных авторов, составляет 2-10%, а среди стационарных больных в дерматологических стационарах – от 6,5 до 22%. Заболевание чаще всего возникает в молодом и среднем возрасте. В Украине в последние годы наблюдается рост заболеваемости псориазом среди лиц от 18 до 40 лет, а также детей, увеличивается количество пациентов с тяжелыми инвалидизирующими формами заболевания, резистентными к разным методам терапии. По мнению многих ученых, это связано с экологическими проблемами.
ПсориазПсориаз (psoriasis), или чешуйчатый лишай, является одним из наиболее распространенных дерматозов, который имеет тяжелое течение. Удельный вес пациентом с псориазом в общей структуре заболеваемости кожными болезнями, по данным разных авторов, составляет 2-10%, а среди стационарных больных в дерматологических стационарах – от 6,5 до 22%. Заболевание чаще всего возникает в молодом и среднем возрасте. В Украине в последние годы наблюдается рост заболеваемости псориазом среди лиц от 18 до 40 лет, а также детей, увеличивается количество пациентов с тяжелыми инвалидизирующими формами заболевания, резистентными к разным методам терапии. По мнению многих ученых, это связано с экологическими проблемами.
Таким образом, псориаз является не только медицинской, но и серьезной социальной проблемой, особенно для нашей страны.
Этиология и патогенез псориаза изучены недостаточно. Одной из наиболее вероятных теорий этиологии – вирусная, которая обосновывается на выявлении в шиповатом слое эпидермиса включений, которые расценивают как конгломерат вирусов.
В пользу инфекционно-аллергической теории возникновение заболевания свидетельствуют случаи развития псориаза после гриппа, ангины, пневмонии.
Часто возникновение псориаза связывают с нервно-психогенными расстройствами, умственным и физическим переутомлением.
Эндокринную теорию псориаза подтверждают данные о снижении глюкокортикоидной функции надпочечников у больных этим дерматозом.
Существуют также теории нарушения обмена веществ и наследственности. Можно допустить, что псориаз связан с значительными патологическими извенениями во многих органах и системах.
Современный уровень знаний дает возможность определить псориаз как системное заболевание, в патогенезе которого важную роль играют иммунологические нарушения, то есть его можно охарактеризовать как иммунозависимый дерматоз. Среди этиологических и патогенетических факторов псориаза, установленных разными авторами можно выделить такие, которые приводят к развитию болезни, и такие, которые провоцируют ее клинические проявления. Сегодня с уверенностью можно говорить, что главным фактором псориаза является генетический.
Клинические формы псориаза очень разные и могут настолько отличаться друг от друга, что, на первый взгляд, кажутся абсолютно разными заболеваниями. Первыми признаками псориаза чаще всего являются мелкие точечные папулы красно-розового цвета (psoriasis punktata), которая потом увеличивается до размеров капли (psoriasis guttata). Поверхность покрыта серебристо-белыми чешуйками, что придает папуле серовато-белый оттенок. Чешуйки рыхлые и во время поскребывания легко удаляются с поверхности папул. Псориатические папулы склонны к периферическому росту и слиянию. Сначала они достигают размеров монеты (psoriasis nummularis), потом, сливаясь, образуют сложные фигуры на теле больного.
Вследствие слияния папул возникают области сплошного поражения кожи размером с ладонь и более (psoriasis diffusa). Чешуйчатый лишай может поражать всю кожу, тогда она приобретает ярко-красный оттенок и сшелушивается крупнопластинческими чешуйками – псориатическая эритродермия.
Псориатическим папулам свойственны три феномена (триада Ауспитца): стеариновые пятна, терминальные пленки и точечные кровотечения. Кроме того, при прогрессирующей, а иногда и при стационарной стадии иногда наблюдается позитивный симптом Кебнера (изоморфная реакция) – появление в местах травмирования кожи новых высыпаний через 7-10 суток спустя.
Псориатические высыпания могут локализоваться на любых участках кожи, однако преимущественно они располагаются симметрично на разгибательных поверхностях верхних и нижних конечностей, а потом на коже туловища и волосистой части головы (в большинстве случаев в виде «псориатической короны», рис. 1). Иногда заболевание начинается с поражения волосистой части головы, и длительное время это является единственным проявлением псориаза. Кроме этого, приблизительно у 10% больных поражаются кожа ладоней и подошв, а также пластинки ногтей. Поражение ногтей имеет двойной характер: как правило на поверхности ногтевых пластинок появляются точечные ямоподобные углубления, вследствие чего ногтевая пластина становится похожей на поверхность наперстка (симптом наперстка), в других случаях возникает подногтевой гиперкератоз – ногтевая пластина становится грязно-желтого цвета и легко крошится (псориатическая дистрофия ногтей, рис. 2).
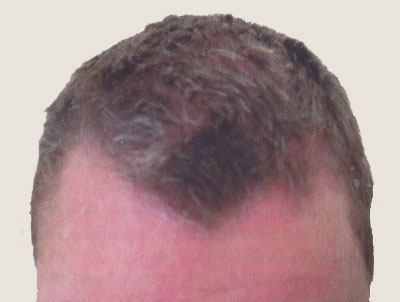
Рисунок 1. «Псориатическая корона»
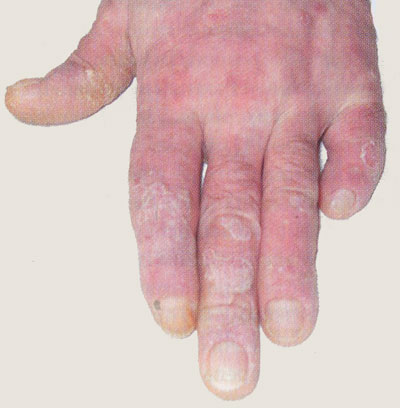
Рисунок 2. Псориатическая артропатия и дистрофия ногтей
В течении заболевания различают три стадии: прогрессирующую, стационарную и регрессирующую. В случае рецидивирующего течения болезни обострения чаще всего возникают осенью и зимой (зимняя форма), реже – летом (летняя форма). В прогрессирующей стадии чешуйки покрывают только центр элементов, по периферии остается свободная от чешуек зона в виде красного венчика (венчик роста). В стационарной стадии новые элементы не появляются, венчик роста пропадает, весь элемент покрывается серебристо-белыми чешуйками. В регрессивной стадии инфильтрация и шелушение элементов снижается, по периферии появляется так называемый псевдоатрофический ободок Воронова. Элементы постепенно рассасываются, оставляя временную депигментацию.
Клинические проявления и течение псориаза довольно разные. У части пациентов это заболевание проявляется одиночными папулами или бляшками в типичных местах локализации (дежурные бляшки). Такая форма псориаза как правило абсолютно не нарушает трудоспособность больных и является только незначительным косметическим дефектом. В других случаях течение заболевания тяжелое, без ремиссий, с поражением больших участков кожи, а иногда и всего кожного покрова (псориатическая эритродермия).
При псориазе примерно в 5% случаев поражаются мелкие и крупные суставы (псориатическая артропатия), которая часто обуславливает инвалидизацию.
Также могут поражаться и слизистые оболочки (полости рта, мочеиспускательного канала), кожа головки полового члена. Существенные изменения при псориазе наблюдаются во всех слоях тонкой кишки в независимости от распространенности кожного процесса и длительности заболевания.
Псориатическая эритродермия иногда осложняется альбуминурией, нефритом, пневмонией, которая в отдельных случаях может привести к летальному исходу.
Кроме обычных форм заболевания, в отдельных случаях наблюдается экссудативный и пустулезный псориаз, описанный L. Zumbusch еще в 1909 году. У таких больных по данным бактериологического анализа содержания очагов поражения выявляют стафилококки. У некоторых пациентов вместо разгибательных поверхностей конечностей и кожи туловища поражаются складки кожи под грудными железами, паховые складки и кожа подмышечных ямок (перекрученная форма псориаза). В таких случаях по результатам бактериологического исследования содержания очагов поражения выявляют дрожжеподобные грибы рода Candida albicans.
Дифференцировать псориаз следует с парапсориазом (которому присущ «симптом облатки»), красным плоским лишаем (наличие в центре папул пупкообразного вдавления), себореей (незначительно выраженная инфильтрация очагов поражения) и папулезным сифилидом (позитивные серологические реакции на сифилис, эпидемиологический анамнез).
Учитывая сложные и недостаточно изученные механизмы развития псориаза, до настоящего времени не существует единой эффективной схемы лечения этого заболевания.
Следует отметить, что большую часть лекарственных средств при псориазе можно назначать только в стационарной и регрессивной стадиях. Поэтому одним из ключевых моментов в лечении псориаза является перевод болезни с прогрессирующей стадии в стационарную. С этой целью под руководством профессора И.И. потоцкого была разработана так называемый экспургаторный метод – специальное трехдневное частичное голодание с одновременным использованием слабительного и энтеросорбентного препаратов. Больному сутра натощак дают выпить 1-2 литра 3% раствора магнезии (слабительное) порциями по 10 мл на протяжении 2 часов. Через 2 часа после приема магнезии, а также вечером в этот же день. Утром и вечером 2-х и 3-х суток следует принять по 3 грамма активированного угля. Пить в эти трое суток можно только щелочную воду (Трускавецкую, Поляну квасову и др) без газа в любом количестве. В пищу употреблять можно следующее: в первый день – один сухарь, одну картошину (отваренную «в мундире») и одно печенное яблока (не красное, без сахара); на второй день – два сухаря, две картофелины (сваренные «в мундире») и два печенных яблока; на третий день – три сухаря, три картофелины «в мундире», три печенных яблока и один стакан нежирного кефира вечером. Следует помнить, экспургаторный метод не проводят в полном объеме детям, лицам пожилого возраста, больным сахарным диабетом и пациентам с язвенной болезнью желудка и гастроэнтеритом в стадии обострения. До и после приема активированного угля нельзя употреблять пищу на протяжении 2 часов.
Большую роль в лечении псориаза играют строгое соблюдение диеты (Стол №5 по Певзнеру) и санация очагов хронической инфекции (миндалины, зубы, желчный пузырь, органы мочеполовой системы).
Среди лекарственных препаратов, которые применяются для лечения больных псориазом, ведущее место занимают витамины, глюкокортикостероидные гормоны, иммуномодуляторы и цитостатики.
Для лечения псориаза широко используют практически все водо- и жирорастворимые витамины. Рекомендованы комплексные поливитаминные препараты в сочетании с жирорастворимыми витаминами (А по 50-60 тыс ОД/сутки, Е по 200 мг/сутки и D3 по 10-15 тыс ОД/сутки) курсами по 1-1,5 месяца с интервалом 1-2 месяца. В ряде случаев вместо поливитаминных средств на 2 месяца назначают препараты незаменимых фосфолипидов в сочетании с жирорастворимыми витаминами. В тяжелых случаях в начале курса лечения эти препараты следует вводить в/в каждый день по 5-10 мл на протяжении 10 дней, потом употреблять внутренне по 600 мг три раза в день на протяжении 1,5-2 месяца. Одновременно с витамином D3 назначают глюконат кальция по 0,5 гр три раза в сутки на протяжении 3-4 недель (обязательный контроль уровня кальция в крови).
Для лечения псориаза используют общестимулирующие средства: экстракт березового гриба чаги (на протяжении 4 месяцев), экстракт элеутерококка (2 месяца) и настойку аралии (2 месяца).
Иммуномодулирующие препараты при псориазе дают возможность устранить иммунные нарушения и значительно сократить сроки лечения (глутамил-триптофан по 1 мл 0,01% раствора в/м на протяжении 10 дней).
В стационарных условиях назначают плазмозамещающие и перфузионные растворы по 200 мл в/в капельно через день (всего 5 инфузий), 30% раствор натрия тиосульфата по 10 мл в/в через день (всего 10 инъекций), витамин В12 по 500 мкг в/м через день, препараты брома, антигистаминные и седативные средства, а также транквилизаторы.
В комплексной терапии псориаза широко применяют методы экстракорпоральной детоксикации крови – гемосорбцию и плазмаферез. Как правило проводят один сеанс гемосорбции, а потом 4-5 сеансов плазмафереза с интервалом 5-7 дней. Результаты длительных наблюдений за больными подверждают целесообразность применения этих методов.
Энтеросорбция с использованием препаратов высокодисперсного диоксида кремния также является эффективным методом лечения псориаза (три раза в сутки за 1 час до или через 1,5 часа после еды). Такой метод дает возможность достигнуть улучшения состояния больного уже в первые дни лечения и не сопровождается никакими побочными явлениями и осложнениями. В дальнейшем больные продолжают лечение с применением вышеперечисленных методов. Курсы приема энтеросорбенты иногда следует повторять с интервалом 20-30 дней. Эффективность энтеросорбции не уступает, а иногда и превышает эффективность гемосорбции, а ее безопасность, безусловно, намного выше.
В отдельных случаях при тяжелых формах псориаза назначают глюкокортикостероидные препараты (триамцинолон, дексаметазон, бетаметазон) в умеренных суточных дозах короткими курсами. Гидрокортизон и преднизолон оказывают при псориазе менее выраженный терапевтический эффект в сравнении с фторзамещенными препаратами. Применяют также комбинированный препарат, который содержит комбинацию растворимого и малорастворимого эфиров бетаметазона (2 мг бетаметазона динатрия фосфата и 5 мг бетаметазона дипропионата), в виде в/м инъекций по 3-5 мл с интервалом 7-14 дней.
В очень редких случаях при тяжелых формах псориаза, которые не поддаются лечению обычными методами, применяют цитостатические препараты (метотрексат по 2,5 мг два раза в сутки циклами по 5-7 дней с трехдневными интервалами между циклами). На курс лечения как правило назначают 3-5 циклов с дальнейшим длительным приемом препарата в дозе 5-7,5 мг один раз в неделю. Однако отдаленные результаты лечения метотрексатом нельзя считать удовлетворительными, к тому же в случае его применения существует угроза фиброзного перерождения печени. Для лечения больных с распространенными и тяжелыми формами псориаза используют циклоспорин А (5 мг/кг в сутки на протяжении 2-3 месяцев). Ближайшие результаты лечения весьма позитивные, однако рецидивы болезни наблюдаются у всех больных на протяжении 1-7 месяцев.
В последнее время в лечении псориаза стала применяться антигомотоксическая терапия. Суть этого лечения заключается в дезинтоксикации организма, стимуляции вспомогательной иммунной реакции и стимуляции обменных процессов на клеточном уровне. Преимуществом лечения с помощью антигомотоксической терапии является отсутствие противопоказаний и побочных действий.
Также в терапии псориаза широко применяются разнообразные методы физиотерапии. Одним из них является фотохимиотерапия (ультрафиолетовое облучение (УФО) кожи с длиной волны 320-380 нм), которую проводят с применением фотосенсибилизирующих средств (8-метоксипсорален, фурокумарины) и препаратов, что нормализуют дифференциацию и ороговение клеток кожи (этратинат – синтетический ароматический аналог ретиноевой кислоты). В последнее время как фотосенсибилизатор кожи используют бактериородопсины (семейство мембранных светочувствительных белков археот). Широко применяют зональное УФО по методике И.И. Потоцкого (два курса поочередного облучения 12 зон кожи 2-4 эритемными дозами УФО).
При псориазе рекомендуется курортотерапия в местах с сероводородными и радоновыми источниками. Важную лечебную роль играет и климатотерапия. На берегу Мертвого моря для лечения больных псориазом существуют замечательные климатические условия: сухой, жаркий климат, интенсивная инсоляция и уникальный состав морской воды. Вода озера Кунигунда (Украина, Закарпатская область, пгт Солотвина) имеет приблизительно одинаковый состав с водой Мертвого моря, поэтому эта местность также рекомендована для санаторно-курортного лечения больных псориазом. Благодаря квалифицированному регулярному этапному лечению с дальнейшим пребыванием на рекомендованных курортах можно достич стойкой ремиссии заболевания на протяжении многих месяцев и даже нескольких лет.
Значительная роль в комплексной терапии больных псориазом принадлежит наружному медикаментозному лечению. Широкое применение получили препараты, которые содержат глюкокортикостероидные гормоны: флуоцинолона ацетонид, триамцинолон, флуокортолон, флуметазон в комбинации с салициловой кислотой. Наиболее эффективными являются бетаметазон, бетаметазон в комбинации с салициловой кислотой, бетаметазона дипропионат в комбинации с клотримазолом и гинтамицином сульфатом. На сегодняшний день наиболее перспективными и эффективными являются кортикостероиды мометазон (хлорзамещенный препарат) и клобетазол (фторзамещенный препарат).
Широко применяются мази, которые содержат дериваты витамина D3 (кальципотриол), которые при наружном применении не выявляют системного действия, свойственные витаминам группы D.
В стационарной стадии заболевания при значительно выраженной инфильтрации кожи в очагах поражения необходимо использовать препараты дегтя, которые производят путем сухой перегонки древесины. Позитивно влияют мази и другие лекарственные формы, которые содержат синтетические гидроксиантроны: цигнолин или дитранол. Хороший местный эффект можно достичь применяя комбинированные мази, что содержат салициловую кислоту, серу, цитостатики (циклофосфамид), сульфаниламид, клотримазол и диметилсульфоксид. За основу в такой мази используют вазелин, ланолин, масла или глюкокортикостероидные мази.
Назначение лечения в каждом случае требует индивидуального подхода и соответствующего отбора метода терапии.
В медицинской практике считается, что боррелиоз (болезнь Лайма) – это заболевание,...
В статье рассмотрены заболевания, которые являются причиной генерализованных лимфаденопатий:...
В настоящее время круг посещаемых туристами новых географических регионов существенно...
Clinic Lemanic предлагает лечение заболеваний кожных покровов и косметические процедуры для...
Угревая болезнь, или акне, или розацея (акне розацея, розовые угри) – распространенные...
анализы, БАД, биологическая медицина, витамины, гастроэнтерология, гигиена, гинекология, гомеопатия, дерматология, диагностика, диетология, заболевания, иммунология, инфекционные заболевания, инфекция, исследования, кардиология, кожа, косметика, красота, лекарственные растения, лечение, лицо, неврология, обследование, оздоровление, онкология, ортопедия, педиатрия, питание, пищеварительная система, поведение, похудение, препараты, продукты, профилактика, процедура, психология, пульмонология, рак, реабилитация, сердечно-сосудистая система, ССС, тело, терапия, травматология, уход, фитотерапия, хирургия, эндокринология
Показать все теги

Комменатрии к новости