Медикаментозное кодирование от алкоголизма
Лечение алкоголизма на его критической стадии зачастую требует радикальных методов....
Медицина / Патология / Патология (статья)
 СердцеУпотребление алкоголя является серьезной социальной и медицинской проблемой. Существуют убедительные доказательства связи неумеренного употребления алкоголя с повышенным риском развития инфаркта миокарда, инсульта, фибрилляции предсердий (ФП), повышением смертности, в том числе сердечнососудистой, и внезапной смерти. Длительное и чрезмерное употребление алкоголя может привести к развитию алкогольной кардиомиопатии.
СердцеУпотребление алкоголя является серьезной социальной и медицинской проблемой. Существуют убедительные доказательства связи неумеренного употребления алкоголя с повышенным риском развития инфаркта миокарда, инсульта, фибрилляции предсердий (ФП), повышением смертности, в том числе сердечнососудистой, и внезапной смерти. Длительное и чрезмерное употребление алкоголя может привести к развитию алкогольной кардиомиопатии.
Этанол оказывает U-образное влияние на показатели выживаемости в популяции. Основными повреждающими агентами, которые ассоциированы с употреблением алкогольных напитков, являются этанол и его метаболит ацетальдегид. Доказано, что в низких и умеренных дозах (от одной до трех порций в день, т. е. 15-30 г этанола в день для мужчин) этанол оказывает протекторный эффект при ишемической болезни сердца, цереброваскулярных заболеваниях, болезнях периферических артерий и метаболическом синдроме, что продемонстрировано в эпидемиологических исследованиях Framingham study, Physician's Health Study и метаанализе, выполненном A. Di Castelnuovo et al.. Проблемы для здоровья связывают с употреблением 7 порций и более алкоголя в неделю (3 порции в день) женщинами и 14 порций или более в неделю (4 порции в день) мужчинами. При этом под порцией алкоголя понимают алкогольный напиток, содержащий 10-12 г 100% этилового спирта (приблизительно 300-360 мл пива, 120-150 мл сухого вина или 25-30 мл водки).
Чрезмерный прием алкоголя ассоциируется с развитием нарушений ритма или проводимости сердца улиц без заболеваний сердечно-сосудистой системы — так называемый синдром праздничного (воскресного) сердца (СПС). Общеизвестны клинические симптомы, связанные с приемом алкогольных напитков: сердцебиение и перебои в работе сердца, одышка, дискомфорт и боль в груди, головокружение, возможны обмороки.
Термин синдром праздничного сердца впервые предложен P.O. Ettinger et al. в 1978 г. для обозначения нарушений ритма сердца, развившихся у практически здоровых лиц после чрезмерного употребления алкоголя. В этих ситуациях описано появление наджелудочковых и желудочковых нарушений ритма или проводимости сердца, однако наиболее часто — фибрилляции предсердий. Хотя развитие СПС более характерно после однократного приема значительного количества алкоголя, в некоторых случаях в качестве триггера ФП может выступать даже умеренный его прием. Наиболее часто СПС проявляется по понедельникам или после праздников. Следует отметить, что, хотя СПС может рецидивировать, его клиническое течение доброкачественное и не всегда требует проведения антиаритмической терапии.
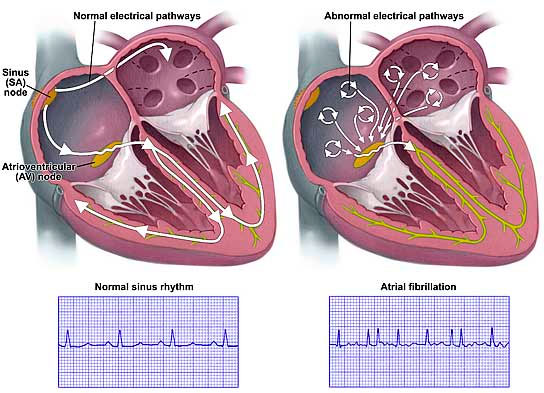
Данные о частоте развития нарушений ритма сердца вследствие приема алкоголя различны. Результаты исследования, проведенного S.R. Lowenstein et al., показали, что в США в 35% случаев ФП связана с чрезмерным приемом алкоголя, чаще у лиц моложе 65 лет (в 63% случаев). Однако поданным A.S. Budzikowski et al., прием алкоголя является причиной развития нарушений ритма сердца только в 5-10% случаев. Логично предположить, что распространенность СПС выше в странах с более высоким уровнем потребления алкогольных напитков. Этот синдром чаще возникает у мужчин в возрасте 30-70 лет, у которых по данным анамнеза нет сведений о хроническом злоупотреблении алкоголем. Вид алкоголя не имеет большого значения, нарушения ритма сердца могут возникать утех, кто употребляет как крепкие алкогольные напитки, так и вино и пиво. Данные об этнической предрасположенности к СПС отсутствуют.
Наиболее частыми нарушениями ритма сердца при синдроме праздничного сердца являются фибрилляции предсердий, реже — трепетание предсердий (ТП), желудочковая и наджелудочковая экстрасистолическая аритмия, узловая тахикардия и др..
Редким, но опасным нарушением ритма сердца при СПС является желудочковая тахикардия типа пируэт. Описан также случай развития при СПС фибрилляции желудочков с успешной реанимацией. Эти данные демонстрируют, что СПС не всегда протекает благоприятно.
Среди брадиаритмий наиболее часто при синдроме праздничного сердца выявляют синусовую брадикардию, которая может протекать с синкопальными состояниями. По мнению К. Trejbal et al., чем выше концентрация этанола в крови, тем больше вероятность развития нарушений проводимости сердца или выше риск внезапной сердечной смерти.
Связь между чрезмерным употреблением алкоголя (острым или хроническим) и возникновением нарушений ритма сердца широко освещена в литературе. При проведении электрофизиологического исследования A.J. Greenspon и S.F. Schaal установили, что в случае однократного приема алкоголя (90 мл виски) у 10 из 14 пациентов развивалась стойкая или преходящая наджелудочковая либо желудочковая тахиаритмия. В исследовании Kaiser Permanente Study с участием 1322 пациентов обнаружено, что прием алкоголя в суточной дозе 6 порций и более повышает в 2 раза риск развития фибрилляции предсердий, трепетания предсердий, суправентрикулярной тахикардии и предсердной экстрасистолии по сравнению с показателями у лиц, которые употребляют менее одной порции алкоголя в день. Эти данные совпадают с результатами других исследований. Подтверждена взаимосвязь приема алкоголя в больших количествах и развития суправентрикулярных аритмий у лиц в возрасте до 65 лет. Определена также роль потребления алкоголя как независимого фактора риска развития рецидивов ФП у мужчин трудоспособного возраста. При этом синдром праздничного сердца является редкостью улиц пожилого возраста, у которых прием алкогольных напитков ассоциируется с низкой частотой развития фибрилляции предсердий.Согласно данным исследования, проведенного Е.С. Rich et al., не только тяжелое злоупотребление алкоголем является важной потенциальной причиной ФП, но и синдром отмены алкоголя может представлять риск развития этанолассоциированной фибрилляции предсердий. Существуют данные о том, что около 60% всех новых случаев ФП у лиц моложе 65 лет связаны с алкогольной интоксикацией. Описаны случаи этанолассоциированной ФП при выполнении нагрузочных тестов у спортсмена, который в предшествующие дни принял 12 порций алкоголя, а также у 16-летнего подростка после употребления спиртных напитков (содержание алкоголя в крови 153 мг/дл).
По данным UK Study риск развития фибрилляции предсердий ассоциирован с приемом 6 порций и более алкоголя в день (>48 г/день этанола). Данные крупного исследования Danish Diet, Cancer, and Health Study, проведенного с участием 47 949 пациентов, показали повышение риска ФП или ТП у мужчин при приеме алкоголя в дозе в среднем 28,2+25 г в день. По результатам известного исследования Framingham Study установлено, что при умеренном употреблении алкоголя ассоциация с ФП была слабой, но риск развития ФП возрастал на 34% у лиц, потребляющих более 36 г этанола в сутки. По данным F. Planas et al., рецидивы ФП в течение 6 мес отмечают 27,8% пациентов, и их частота возрастает даже при умеренном употреблении алкоголя. В соответствии с данными исследования Copenhagen City Heart Study повышенный риск существует у мужчин, употребляющих более 35 порций алкоголя в неделю или более 5 порций в день (>60 г в сутки). Данные метаанализа, проведенного A.V. Samokhvalov et al., показали зависимость между количеством потребляемого алкоголя и вероятностью развития ФП. Так, у женщин, ежедневно принимающих 24, 60 и 120 г алкоголя, относительный риск ФП составляет соответственно 1,07 (95% доверительный интервал (ДИ) 1,04- 1,10), 1,42 (95% ДИ 1,23-1,64) и 2,02 (95% ДИ 1,60-2,97) в сравнении с показателями у непьющих. У мужчин относительный риск соответственно составляет 1,08 (95% ДИ 1,04-1,11), 1,44 (95% ДИ 1,23-1,69) и 2,09 (95% ДИ 1,52-2,86). Результаты метаанализа, проведенного S. Kodama et al., также подтвердили, что риск фибрилляции предсердий повышается по мере увеличения количества употребляемого алкоголя.
Целью исследования, проведенного во Франции, было изучение распространенности и выявление вероятной причины ФП. В исследовании приняли участие 98 961 мужчина и 55 109 женщин в возрасте старше 30 лет, период наблюдения составил 15,2 года. В этом исследовании ассоциация между употреблением алкоголя и ФП была выявлена только у мужчин, злоупотребляющих алкогольными напитками. В проспективном исследовании, проведенном G.M. Marcus et al., в котором на протяжении 2 лет наблюдали 195 пациентов с ФП или ТП, была выявлена сильная положительная связь между употреблением алкоголя и развитием ТП.
Однако данные эпидемиологических, клинических и экспериментальных исследований, в которых изучали связь между приемом алкоголя и развитием нарушений ритма сердца, оказались противоречивыми. В ряде исследований обнаружено, что этанолассоциированная фибрилляция предсердий скорее обусловлена хроническим злоупотреблением алкоголем, нежели чрезмерным однократным его приемом. Согласно данным исследования Cardiovascular Health Study, средний период наблюдения которого составил 9,1 года, умеренное потребление алкоголя не связано с повышением риска развития ФП. Данные исследования, проведенного М. McKee et al., не продемонстрировали наличие зависимости между приемом алкоголя и нарушениями ритма и проводимости сердца, а в исследовании Н. Denison et al. развитие нарушений ритма сердца после употребления алкоголя не подтвердили данные мониторирования ЭКГ. В эпидемиологических исследованиях Manitoba Follow-Up Study, Multifactor Primary Prevention Study и Renfrew/Paisley Study не выявлена корреляция между длительностью приема алкоголя и риском развития ФП.
Изменения электрофизиологических свойств миокарда вследствие воздействия этанола до конца неясны. Считается, что этанол оказывает токсическое воздействие на миокард, зависящее от дозы и, что более значимо, от длительности злоупотребления. При анализе сигнал-усредненной ЭКГ у пациентов с ФП, связанной с приемом алкоголя, было выявлено увеличение продолжительности зубца Р (дисперсия зубца Р), что является предиктором возникновения ФП. В исследовании, проведенном A.S. Budzikowski et al., также была обнаружена дисперсия зубца Р, однако без изменений рефрактерного периода предсердий. При изучении изменений на ЭКГ после острого приема этанола у молодых здоровых добровольцев кроме увеличения продолжительности зубца Р выявлено и увеличение продолжительности интервалов Р-R и Q-T. По данным электрофизиологического исследования, проведенного A.J. Greenspon et al., после приема алкоголя значительно замедляется внутрижелудочковая проводимость.
Однако в ряде исследований изменения электрофизиологических параметров предсердий при остром воздействии алкоголя не выявлены, хотя отмечена возможность снижения систолической функции левого желудочка сердца. Отсутствие изменений рефрактерного периода предсердий у больных, злоупотребляющих алкогольными напитками, было выявлено также в исследованиях, проведенных AJ. Greenspon и S.F. Schaal, T.R. Engel и J.C. Luck и L. Gould et al..
Снижение сократимости миокарда при острой алкогольной интоксикации связывают с прямым воздействием этанола или его метаболита ацетальдегида на комплекс «тропонин- тропомиозин» посредством влияния на транспорт кальция, значительным снижением синтеза белков миокарда (доказано в эксперименте на крысах) и/или образованием токсичных свободных радикалов в миокарде.
Анализ данных литературы свидетельствует о том, что увеличение индуцируемости ФП при программированной стимуляции предсердий непосредственно после употребления алкоголя можно объяснить двумя острыми эффектами алкоголя: повышением уровня катехоламинов и укорочением предсердного потенциала действия, что может привести к возникновению большого количества одновременных волн re-entry.
По данным исследований, проведенных Т. Mäki et al. и Р. Steinbigler et al., ФП при СПС может развиваться вследствие повышения активности симпатической нервной системы, что подтверждено результатами исследований с оценкой вариабельности сердечного ритма у пациентов с этанолиндуцированной ФП в анамнезе.
В экспериментальных исследованиях, посвященных изучению проаритмогенных свойств этанола, обнаружена его способность:
Компьютерные модели предсердий кардиомиоцитов и данные исследования, проведенного R.F. Bosch et al., в которых изучали уменьшение плотности тока через L-тип Са2+-каналов, показали роль этого механизма в сокращении потенциала действия предсердий. Потенциальными механизмами этанолиндуцированного снижения регуляции функционирования L-типа Са2+- и Na+-каналов являются индуцированный этанолом и его основным метаболитом ацетальдегидом окислительный стресс, а также их прямое депрессивное влияние на L-тип кальциевых каналов. К нарушению регуляции L-типа кальциевых каналов может привести внутриклеточная перегрузка кальцием, в том числе индуцированное ацетальдегидом увеличение высвобождения кальция саркоплазматическим ретикулумом. Продолжается изучение влияния хронического воздействия алкоголя на протеинкиназу А и, в частности, снижение ее активности, в механизмах регулирования L-типа кальциевых каналов.
Однако наличие субстрата для развития нарушений ритма сердца подтверждают результаты не всех экспериментальных исследований. Так, существуют доказательства отсутствия влияния этанола на внутрижелудочковую проводимость и его проаритмогенный эффект в экспериментальных моделях на собаках. Отсутствовали также нарушения показателей ЭКГ и электрофизиологических параметров сердца, не обнаружены гистологические или ультраструктурные изменения в предсердиях и повышенный риск развития суправентрикулярных и желудочковых нарушений ритма, однако выявлена прогрессирующая дисфункция левого желудочка сердца.
Таким образом, патогенез проаритмогенного эффекта алкоголя до настоящего времени до конца не изучен. Одной из теорий проаритмогенного действия этанола является влияние его метаболита ацетальдегида на механизм re-entry. Кроме того, известно, что ацетальдегид может быть причиной высвобождения норадреналина в миокарде, в результате чего изменяется рефрактерный период клеток и могут развиваться фибрилляция предсердий, трепетание предсердий и экстрасистолическая аритмия. По мнению других исследователей, алкоголь снижает порог к ФП и повышает уязвимость миокарда. Предложена гипотеза «ремоделирования предсердий», которая может быть частью до сих пор недостаточно четко охарактеризованных «субклинических процессов» в миокарде. Описана субклиническая кардиомиопатия, обусловленная употреблением алкоголя в дозах выше среднего, но критерии последней до настоящего времени четко не определены. Тем не менее, структурные, механические или электрофизиологические изменения миокарда в этом случае могут создавать субстрат для развития аритмии. Основой электрического ремоделирования предсердий является изменение регуляции ионных каналов в миокарде, которые могут произойти в течение несколько часов, как было установлено на модели кролика.
Другие возможные механизмы проаритмогенного действия этанола включают:
|
Длительный прием |
Острая интоксикация |
|
Прямые эффекты маловероятны Факторы, обуславливающие re-entry:
|
Прямые эффекты маловероятны Факторы, способствующие фокальной активности:
|
Таким образом, на сегодня механизмы СПС до конца не изучены. Каждый из факторов (прямое кардиотоксичное действие алкоголя, гиперадренергическая активность, нарушение тонуса блуждающего нерва и др.) может приводить к замедлению проведения по предсердиям или укорочению их рефрактерного периода, обусловливая образование re-entry, являющегося одним из основных механизмов развития ФП.
При обследовании пациента с нарушениями ритма сердца, возникающими после употребления алкоголя, необходимо исключить возможность их развития в связи с употреблением кофеина, эфедрина и других препаратов. Во время лабораторного исследования необходимо определить уровень алкоголя в крови, содержание электролитов (особенно калия), а также маркеров некроза миокарда. Обязательным является проведение эхокардиографического (для выявления структурно-функциональных изменений предсердий и желудочков сердца) и ЭКГ-исследований (для определения нарушений ритма сердца, проводимости и реполяризации, изменения зубца Т, увеличения продолжительности зубца Р, интервалов P-Q и Q-T). После восстановления синусового ритма рекомендовано выполнение проб с физической нагрузкой для исключения аритмии, обусловленной ее действием.
При фибрилляции предсердий или трепетании предсердий восстановление синусового ритма при условии прекращения приема алкоголя, как правило, наблюдают в течение первых суток после развития нарушения ритма сердца. Медикаментозную терапию необходимо проводить согласно соответствующим протоколам в зависимости от вида нарушения ритма. У больных с СПС и выраженными симптомами (синкопе, артериальная гипотензия) подход к купированию нарушений ритма сердца должен быть более агрессивным. Однако как механизмы развития СПС, так и лечебная тактика при различных его проявлениях требуют дальнейшего изучения.
Лечение алкоголизма на его критической стадии зачастую требует радикальных методов....
Развитие деменции (слабоумия) в старческом возрасте — одна из значимых проблем...
Инсульт — опасное заболевание головного мозга, которое может привести к утрате...
Сердечно-сосудистые заболевания, несмотря на достижения современной кардиологии, остаются...
Сердечно-сосудистые заболевания являются основной причиной смерти населения Украины. В...
анализы, БАД, биологическая медицина, витамины, гастроэнтерология, гигиена, гинекология, гомеопатия, дерматология, диагностика, диетология, заболевания, иммунология, инфекционные заболевания, инфекция, исследования, кардиология, кожа, косметика, красота, лекарственные растения, лечение, лицо, неврология, обследование, оздоровление, онкология, ортопедия, педиатрия, питание, пищеварительная система, поведение, похудение, препараты, продукты, профилактика, процедура, психология, пульмонология, рак, реабилитация, сердечно-сосудистая система, ССС, тело, терапия, травматология, уход, фитотерапия, хирургия, эндокринология
Показать все теги

Комменатрии к новости